Язва желудка хроническая без кровотечения или прободения
Рубрика МКБ-10: K25.7
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки / K25 Язва желудка
Определение и общие сведения[править]
Язвенная болезнь желудка и двенадцатиперстной кишки – хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии, основным морфологическим признаком которого выступает образование язвы в желудке и/или двенадцатиперстной кишке.
Отличие эрозии от язвы в том, что эрозии не проникают за мышечную пластинку слизистой оболочки.
Эпидемиология
Распространённость – 5-10% взрослого населения, преимущественно мужчины в возрасте до 50 лет.
Классификация
а) По локализации:
– язвы желудка;
– язвы двенадцатиперстной кишки;
– сочетанные язвы желудка и двенадцатиперстной кишки.
б) По стадии заболевания:
– обострение;
– ремиссия.
в) По наличию осложнений
Возможные осложнения: кровотечение, пенетрация, перфорация, стенозирование.
Этиология и патогенез[править]
Этиопатогенетические факторы:
– наличие Helicobacter pylori;
– повышение секреции желудочного сока и снижение активности защитных факторов слизистой оболочки (мукопротеины, бикарбонаты).
Факторы риска:
– приём НПВС;
– нервно-психический (стрессовый) фактор;
– наличие вредных привычек (курение, злоупотребление алкоголем);
– наличие язвенной болезни у близких родственников.
Следует дифференцировать язвенную болезнь желудка и двенадцатиперстной кишки от симптоматических язв, возникающих в рамках гастропатии, индуцированной приёмом НПВС.
Факторы риска формирования язвы на фоне приёма НПВС:
– возраст старше 65 лет;
– наличие в анамнезе язвенной болезни и её осложнений, в первую очередь кровотеченияA;
– необходимость применения высоких доз НПВС;
– необходимость одновременного применения глюкокортикоидов;
– наличие в анамнезе ИБС;
– одновременный приём антикоагулянтов.
Клинические проявления[править]
Боль – наиболее типичный признак. Необходимо выяснить характер, периодичность, время возникновения и исчезновения болей, связь с приёмом пищи.
– Ранние боли возникают через 0,5-1 ч после еды, постепенно нарастают по интенсивности, сохраняются в течение 1,5-2 ч, уменьшаются и исчезают по мере продвижения желудочного содержимого в двенадцатиперстную кишку; характерны для язв тела желудка. При поражении кардиального, субкардиального и фундального отделов болевые ощущения возникают сразу после приёма пищи.
– Поздние боли возникают через 1,5-2 ч после еды, постепенно усиливаются по мере эвакуации содержимого из желудка; характерны для язв пилорического отдела желудка и луковицы двенадцатиперстной кишки.
– “Голодные” (ночные) боли возникают через 2,5-4 ч после еды, исчезают после очередного приёма пищи; характерны для язв двенадцатиперстной кишки и пилорического отдела желудка.
– Сочетание ранних и поздних болей наблюдают при сочетанных или множественных язвах.
Интенсивность боли может зависеть от возраста (более выраженная – у лиц молодого возраста), наличия осложнений.
Наиболее типичной проекцией болей в зависимости от локализации язвенного процесса считают следующую:
– при язвах кардиального и субкардиального отделов желудка – область мечевидного отростка;
– при язвах тела желудка – эпигастральную область слева от срединной линии;
– ри язвах пилорического отдела и двенадцатиперстной кишки – эпигастральную область справа от срединной линии.
Пальпация эпигастральной области может оказаться болезненной.
Отсутствие типичного характера болей не противоречит диагнозу язвенной болезни.
Возможны тошнота и рвота. Обязательно необходимо уточнить у больного наличие эпизодов рвоты кровью или чёрного стула (мелена). Дополнительно при физикальном обследовании следует целенаправленно пытаться выявить признаки возможного злокачественного характера изъязвления или наличия осложнений язвенной болезни.
Язва желудка хроническая без кровотечения или прободения: Диагностика[править]
Язвенную болезнь следует подозревать при наличии у пациента болей, связанных с приёмом пищи в сочетании с тошнотой и рвотой, в эпигастральной, пилородуоденальной областях или правом и левом подреберьях. Клиническая картина может зависеть от локализации язвенного дефекта, его размеров и глубины, секреторной функции желудка, возраста больного. Следует всегда иметь в виду возможность бессимптомного обострения язвенной болезни.
Следует понимать, что анамнестические данные о выявленной ранее инфекции Helicobacter pylori и длительном приёме больным НПВC не могут выступать решающим фактором для установления диагноза язвенной болезни. Анамнестическое выявление факторов риска язвенной болезни у больных, принимающих НПВC может оказаться полезным в плане установления показаний для проведения ФЭГДС (фиброэзофагогастродуоденоскопии).
Лабораторное обследование
Патогномоничных для язвенной болезни лабораторных признаков нет.
Следует проводить исследования с целью исключения осложнений, в первую очередь язвенного кровотечения:
– общий анализ крови (ОАК);
– анализ кала на скрытую кровь.
Инструментальные исследования
ФЭГДС (фиброэзофагогастродуоденоскопия) позволяет достоверно диагностировать и охарактеризовать язвенный дефект. Дополнительно ФЭГДС позволяет контролировать его заживление, проводить цитологическую и гистологическую оценку морфологической структуры слизистой оболочки желудка, исключать злокачественный характер изъязвления. При наличии язвы желудка необходимо взятие 4-6 биоптатов из дна и краёв язвы с последующим их гистологическим исследованием для исключения наличия опухоли.
Контрастное рентгенологическое исследование верхних отделов ЖКТ также позволяет выявить язвенный дефект, однако по чувствительности и специфичности рентгенологический метод уступает эндоскопическому.
– Симптом “ниши” – тень контрастной массы, заполнившей язвенный кратер. Силуэт язвы может быть виден в профиль (контурная “ниша”) или в анфас на фоне складок слизистой оболочки (“рельеф-ниша”). Маленькие “ниши” неразличимы при рентгеноскопии. Контуры малых язв ровные и чёткие. В больших язвах очертания становятся неровными из-за развития грануляционных тканей, скопления слизи, сгустков крови. Рельефная “ниша” имеет вид стойкого округлого или овального скопления контрастной массы на внутренней поверхности желудка или двенадцатиперстной кишки. Косвенные признаки – наличие жидкости в желудке натощак, ускоренное продвижение контрастной массы в зоне язвы.
– Симптом “указующего перста” – в желудке и луковице спазм возникает на уровне язвы, но на противоположной стороне патологического процесса.
Внутрижелудочная рН-метрия. При язвенной болезни наиболее часто обнаруживают повышенную либо сохранённую кислотоообразующую функцию желудка.
УЗИ органов брюшной полости для исключения сопутствующей патологии.
Выявление Helicobacter pylori
Инвазивные тесты
Проводят забор не менее 5 биоптатов слизистой оболочки желудка: по два из антрального и фундального отделов и одного из области угла желудка. Для подтверждения успешности эрадикации микроба данное исследование выполняют не ранее 4-6-й недели после завершения терапии.
– Морфологические методы – “золотой стандарт” диагностики Helicobacter pylori – окраска бактерий в гистологических срезах слизистой оболочки желудка.
а) Цитологический метод – окраска бактерий в мазках-отпечатках биоптатов слизистой оболочки желудка по Романовскому-Гимзе и Граму (в настоящее время считается недостаточно информативным).
б) Гистологический метод – срезы окрашивают по Романовскому-Гимзе, по Уортину-Старри и др.
– Биохимический метод (быстрый уреазный тест) – определение уреазной активности в биоптате слизистой оболочки желудка путём помещения его в жидкую или гелеобразную среду, содержащую мочевину и индикатор. При наличии в биоптате H. pylori его уреаза превращает мочевину в аммиак, что изменяет рН среды и, следовательно, цвет индикатора.
– Бактериологический метод мало используется в рутинной клинической практике.
– Иммуногистохимический метод с применением моноклональных АТ: обладает большей чувствительностью, так как используемые АТ избирательно окрашивают H. pylori. Мало используется в рутинной клинической практике для диагностики H. pylori.
Неинвазивные тесты
– Серологические методики: обнаружение АТ к H. pylori в сыворотке крови. Метод наиболее информативен при проведении эпидемиологических исследований. Клиническое применение теста ограничено тем, что он не позволяет дифференцировать факт инфицирования в анамнезе от наличия H. pylori в настоящий момент. В последнее время появились более чувствительные системы, которые позволяют диагностировать эрадикацию по снижению титра антихеликобактерных АТ в сыворотке крови больных в стандартные сроки 4-6 нед методом иммуноферментного анализа.
– Дыхательный тест – определение в выдыхаемом больным воздухе CO2, меченного изотопом 14С или 13С, который образуется под действием уреазы H. pylori в результате расщепления в желудке меченой мочевины. Позволяет эффективно диагностировать результат эрадикационной терапии.
– ПЦР-диагностика. Можно исследовать как биоптат, так и фекалии больного.
При соблюдении всех правил выполнения методик и надлежащей стерилизации эндоскопической аппаратуры первичная диагностика H. pylori обосновывает начало антихеликобактерной терапии при обнаружении бактерии одним из описанных методов.
Диагностика результата эрадикационной терапии H. pylori
– Диагностику любым методом проводят не ранее 4-6 нед после окончания курса антихеликобактерной терапии.
– Референтным методом для определения успешности эрадикационной терапии H. pylori служит дыхательный тест с пробным завтраком мочевиной, меченной 14С. При использовании методов непосредственного обнаружения бактерии в биоптате (бактериологический, морфологический, уреазный) необходимо исследование как минимум двух биоптатов из тела желудка и одного из антрального отдела.
– Цитологический метод для установления эффективности эрадикации неприменим.
Дифференциальный диагноз[править]
Дифференциальный диагноз проводят между язвами различной локализации, между язвенной болезнью и симптоматическими язвами, а также между доброкачественными язвами и язвенной формой рака желудка.
Такая форма рака может какое-то время протекать под “маской” доброкачественной язвы. В пользу злокачественного изъязвления свидетельствуют его большие размеры (особенно у пациентов молодого возраста), локализация язвенного дефекта на большой кривизне желудка, повышение СОЭ. При рентгенологическом и эндоскопическом исследовании в случаях злокачественных изъязвлений желудка выявляют язвенный дефект неправильной формы с неровными и бугристыми краями; слизистая оболочка желудка вокруг язвы инфильтрирована, стенка желудка в месте изъязвления ригидна. Окончательное заключение о характере изъязвления выносят после гистологического исследования биоптатов. Во избежание ложноотрицательных результатов биопсию следует проводить повторно вплоть до полного заживления язвы.
Язва желудка хроническая без кровотечения или прободения: Лечение[править]
Больные с неосложнённым течением язвенной болезни подлежат консервативному лечению.
Цели лечения
– Эрадикация H. pylori.
– Быстрая ликвидация симптоматики заболевания.
– Достижение стойкой ремиссии.
– Предупреждение развития осложнений.
Показания к госпитализации
– Язвенная болезнь с клинической картиной выраженного обострения: сильный болевой синдром, рвота.
– Обнаружение изъязвлений в желудке, требующих дифференциального диагноза между доброкачественными язвами и раком желудка.
– Признаки желудочно-кишечного кровотечения (мелена, рвота кровью и др.), перфорации и пенетрации язвенного дефекта.
– Язвенная болезнь желудка и двенадцатиперстной кишки с наличием осложнений в анамнезе (прежде всего желудочно-кишечного кровотечения).
– Язвенная болезнь с сопутствующими заболеваниями.
Больных с обострением язвенной болезни желудка лечат в условиях общетерапевтического или гастроэнтерологического отделений.
Больные с неосложнённым течением язвенной болезни подлежат консервативному лечению в амбулаторных условиях.
Немедикаментозное лечение
а) Режим
Больным необходимо обеспечить охранительный режим с ограничением физических и эмоциональных нагрузок, прекратить курение и употребление алкоголя. Рекомендации по изменению образа жизни следует давать в соответствии с общим состоянием больного и наличием у него других заболеваний.
б) Диета
Питание должно быть частым, дробным, механически и химически щадящим с исключением блюд, вызывающих или усиливающих клинические проявления заболевания (например, острых приправ, маринованных и копчёных продуктов).
в) Прочие рекомендации
Следует убедиться в том, что пациент не принимает НПВП (в том числе анальгетики в связи с различными болевыми синдромами или ацетилсалициловую кислоту с профилактической целью). При необходимости их длительного применения следует рассмотреть возможность уменьшения дозы препарата или замены на другое ЛС, обладающее меньшим воздействием на слизистую оболочку ЖКТ. Нужно помнить, что приём НПВП вместе с пищей не ослабляет их негативного воздействия на слизистую оболочку желудка и двенадцатиперстной кишки. Замена НПВП на лекарственные формы с кишечно-растворимым покрытием также не устраняет их нежелательного влияния.
Лекарственная терапия
Показанием для проведения эрадикационной терапии (при наличии H. pylori) выступает язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения или ремиссии, включая осложнённую язвенную болезнь.
В настоящее время, в соответствии с решениями согласительного совещания “Маастрихт-3” (2005), в качестве терапии первой линии рекомендована стандартизованная комбинация трёх лекарственных средств – наиболее эффективная схема эрадикации.
– Ингибитор протонного насоса в удвоенной дозе (рабепразол – 20 мг 2 раза в сутки, или омепразол в дозе 20 мг 2 раза в сутки, или эзомепразол в дозе 40 мг 2 раза в сутки, или лансопразол – 30 мг 2 раза в сутки, или пантопразол – 40 мг 2 раза в сутки).
– Кларитромицин – 500 мг 2 раза в день.
– Амоксициллин – 1000 мг 2 раза в день.
Эта схема назначается только в том случае, если показатели резистентности штаммов H. pylori к кларитромицину в данном регионе не превышают 20%. Эффективность 14-дневного курса эрадикации на 9-12% выше, чем 7-дневного.
При неосложнённой язвенной болезни двенадцатиперстной кишки нет необходимости продолжать антисекреторную терапию после проведения курса эрадикации. При обострении язвенной болезни желудка, а также при обострении протекающей на фоне сопутствующих заболеваний или с осложнениями язвенной болезни двенадцатиперстной кишки рекомендуют продолжить антисекреторную терапию с использованием одного из антисекреторных препаратов (более эффективные ингибиторы протонного насоса или блокаторы Н2-рецепторов гистамина) в течение 2-5 нед для эффективного заживления язвы.
Протокол эрадикационной терапии предполагает обязательный контроль её эффективности, который проводят через 4-6 нед после окончания приёма антибактериальных препаратов и ингибиторов протонного насоса. Оптимальный метод диагностики инфекции H. pylori на данном этапе – дыхательный тест, однако при его отсутствии можно воспользоваться другими методами диагностики.
При неэффективности терапии первой линии рекомендуется назначение терапии второй линии (квадротерапии), включающей:
– ингибитор протонного насоса (омепразол, или лансопразол, или рабепразол, или эзомепразол, или пантопразол) в стандартной дозе 2 раза в день;
– висмута субсалицилат/субцитрат – 120 мг 4 раза в день;
– тетрациклин – 500 мг 4 раза в день;
– метронидазол (500 мг 3 раза в день) или фуразолидон (50-150 мг 4 раза в день) в течение как минимум 7 дней.
Кроме того, в качестве резервных схем эрадикации могут назначаться комбинация амоксициллина (750 мг 4 раза в сутки) с блокаторами протонного насоса, рифабутином (300 мг/сут) или левофлоксацином (500 мг/сут).
При отсутствии H. pylori больным язвенной болезнью желудка назначают базисную терапию ингибиторами протонного насоса, которые предпочтительны по сравнению с блокаторами H2-рецепторов гистаминаB. Различные представители группы блокаторов протонного насоса одинаково эффективныA. Применяют следующие препараты:
– рабепразол в дозе 20 мг/сут;
– омепразол в дозе 20-40 мг/сут;
– эзомепразол в дозе 40 мг/сут;
– лансопразол в дозе 30-60 мг/сут;
– пантопразол в дозе 40 мг/сут.
Продолжительность курсового лечения составляет обычно 2-4 нед, при необходимости – 8 нед (вплоть до исчезновения симптоматики и заживления язвы).
Блокаторы Н2-рецепторов гистамина менее эффективны по сравнению с ингибиторами протонного насосаB. Назначают следующие препараты:
– ранитидин в дозе 150 мг 2 раза в сутки или 300 мг на ночь;
– фамотидин в дозе 20 мг 2 раза в сутки или 40 мг на ночь.
Антацидные препараты (алюминиево-магниевые антациды или алюминиево-магниевые с добавлением кальция алгината через 1,5-2 ч после еды или по требованию, или алюминиево-магниевый антацид с добавлением симетикона и БАВ (порошок корней солодки голой), усиливающий антацидный эффект и слизеобразование) применяют дополнительно в качестве симптоматических средств.
Хирургическое лечение
Показаниями к хирургическому лечению язвенной болезни служат осложнения этого заболевания.
Профилактика[править]
У больных с необходимостью постоянного приёма НПВС и повышенным риском образования язв и развития их осложнений следует рассмотреть целесообразность назначения мизопростола (по 200 мг 4 раза в день), блокаторов протонного насоса (например, омепразола – 20-40 мг, лансопразола – 15-30 мг 1 раз в день, рабепразола 10-20 мг 1 раз в день) или высоких доз блокаторов H2-рецепторов гистамина (например, фамотидина по 40 мг 2 раза в день). Тем не менее нужно учитывать, что блокаторы протонного насоса более эффективно предупреждают язвенную болезнь и её обострения, чем высокие дозы блокаторов H2-рецепторов гистамина.
Прочее[править]
Прогноз
Прогноз благоприятный при неосложнённой язвенной болезни. В случае успешной эрадикации рецидивы язвенной болезни в течение первого года возникают у 6-7% больных. Прогноз ухудшается при большой давности заболевания в сочетании с частыми, длительными рецидивами, при осложнённых формах язвенной болезни.
Источники (ссылки)[править]
Гастроэнтерология [Электронный ресурс] : клинические рекомендации / Буеверов А.О., Лапина Т.Л., Охлобыстин А.В. и др. Под ред. В.Т. Ивашкина. – 2-е изд., испр. и доп. – М. : ГЭОТАР-Медиа, 2009. – https://www.rosmedlib.ru/book/RML0303V3.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Хроническая язва желудка всегда возникает на фоне не вылеченной острой формы. Язвенная болезнь желудка (лат.Ulcusgastrica), ЯБЖ — патология, когда на слизистой органа развивается локальный язвенный дефект в результате трофических нарушений под действием агрессивных факторов.
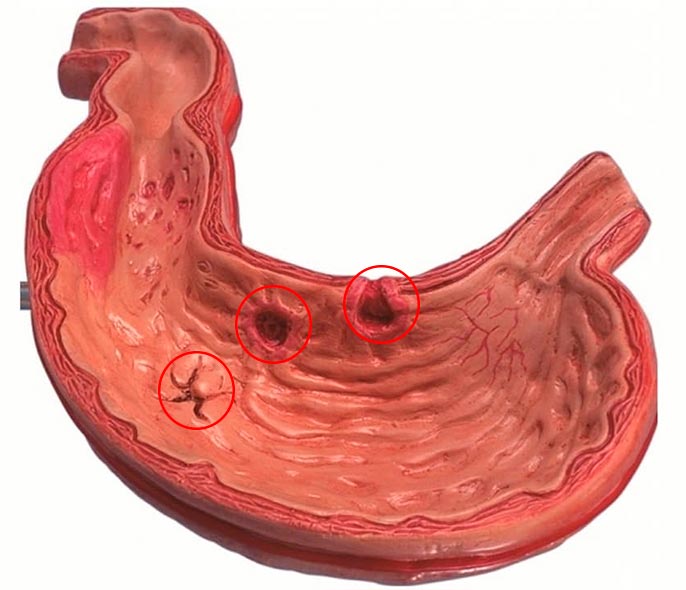
Секреция желудочного сока при ЯБЖ не увеличивается, заболевание имеет рецидивирующее течение с обострениями и ремиссиями.
Обострение приходится чаще всего на весну и осень. Причиной патологии становится дисбаланс между защитными механизмами и агрессивными факторами.
Механизм развития язвы
Причиной, по которой образуется язвенная болезнь желудка (ЯБЖ), становится дисбаланс между защитными механизмами и агрессивными факторами.
Внутренняя стенка желудка покрыта слизистой оболочкой, на поверхности которой в норме всегда продуцируется слизь. В данном случае она имеет защитную роль, предохраняя желудок от воздействия соляной кислоты, повреждения стенки грубыми продуктами, микрофлорой, лекарствами и пр.
Если этой слизи оказывается меньше нормы, например, при стрессах под воздействием гормонов и повышенного тонуса вагусного нерва, в слизистой появляется «слабое место». При повреждении его со временем образуется эрозия — это механизм так называемой «стрессовой язвы». Нарушается не только целостность стенки, но и работа желудка.
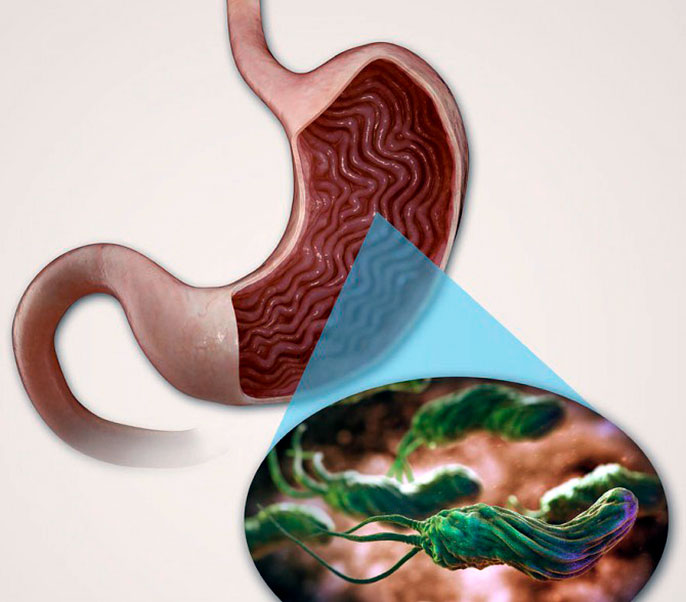
Схема развития язвы желудка при воздействии Хеликобактер пилори: H. pylori проникает через слой слизи и прикрепляется к стенке желудка — клеткам эпителия. Далее она начинает производить уреазу, которая расщепляет мочевину на аммиак, нейтрализующий соляную кислоту.
Бактерии благополучно размножаются и образуют в стенке желудка так называемый инфекционный центр. Здесь развивается воспаление, гибнут клетки эпителия, слизистая разрушается и формируется язва.
По статистике, хроническая язва желудка чаще встречается у мужчин от 25 до 50 лет. Это 70% больных. После 50 лет ЯБЖ обнаруживается только у каждого пятого. Патологией страдают до 15% населения в мире.
Причины хронической язвы желудка
Главными неблагоприятными факторами, из-за которых возникает хроническая язва желудка, становятся нерациональное питание, нездоровый образ жизни, наличие сопутствующих патологий ЖКТ.
Способствующие моменты:
- наследственность;
- проникновение бактерии Хеликобактер пилори (40% язв);
- пристрастие к жирному, жареному и острому, кофе и кофеинсодержащим напиткам, горячим блюдам, мороженому, сдобе (вызывает повышенную выработку пепсина), газировке;
- также к алиментарным факторам относится еда всухомятку, фастфуды, соленья, копчености, пряности;
- курение и алкоголь;
- длительные стрессы;
- продолжительный прием некоторых лекарств, имеющих ульцерогенное действие (НПВС, аспирин, гипотензивные и др.);
- нарушение работы ССС, почек и органов дыхания;
- анемии и гиповитаминозы;
- снижение иммунитета;
- травмы брюшины.
К более редким причинам относятся заболевания: болезнь Крона, язвенный колит, опухоли желудка, панкреатиты, циррозы печени, сахарный диабет, ВИЧ, лимфома, сифилис и др.
Имеются данные, что язве больше подвержены люди с 1 группой крови.
Классификация язв желудка
Язвы желудка делятся на острые и хронические. Острая, как и хроническая, бывает с кровотечением, прободением и без.
ЯБЖ коварна тем, что периоды сильных болей сменяются полным молчанием язвы, что создает иллюзию выздоровления. Но патологические процессы в желудке в это время продолжают развиваться.
Систематизация патологии довольно сложная и обширная:
- она делится по локализации на стенках желудка;
- по размеру — небольшая — меньше 5 мм; средняя — до 1 см; крупная — до 3 см; гигантская — более 3 см;
- по количеству язв (единичные и множественные);
- по глубине поражения (поверхностные и глубокие);
- по стадиям (активная, рубцевания, белого и красного рубца, длительное отсутствие рубцевания);
- по фазе (обострение и ремиссии — полные и неполные);
- по течению (латентное, среднее и тяжелое);
- по частоте обострений (редкие и частые);
- по выработке соляной кислоты (повышенная, пониженная, нулевая кислотность);
- по форме протекания (типичные и атипичные).
Симптомы хронической язвы желудка

Обострение язвы желудка приводит и к появлению симптоматики:
- боль натощак с отдачей в спину, грудную клетку;
- боли могут локализоваться в правой половине живота, подреберье, пояснице, сердце;
- отрыжка кислым;
- рвота;
- изжога (симптомы появляются через 2-3 часа после еды);
- газообразование;
- повышенный аппетит и быстрое насыщение;
- снижение веса;
- раздражительность и нервозность;
- нарушение сна и снижение настроения;
- сезонность болей — патология обостряется осенью и весной;
- белый налет на языке;
- тяжесть в желудке после еды;
- запоры;
- тошнота;
- гипергидроз ладоней;
- запах изо рта.
Тяжесть и боли в желудке на натощак, а так же тошнота – одни из признаков хронической язвы желудка.
Боли обычно определяются в эпигастральной области. После приема пищи они постепенно стихают. Если кал становится черного цвета, то это может быть признаком кровотечения, необходимо срочно обращаться к врачу.
Диагностика
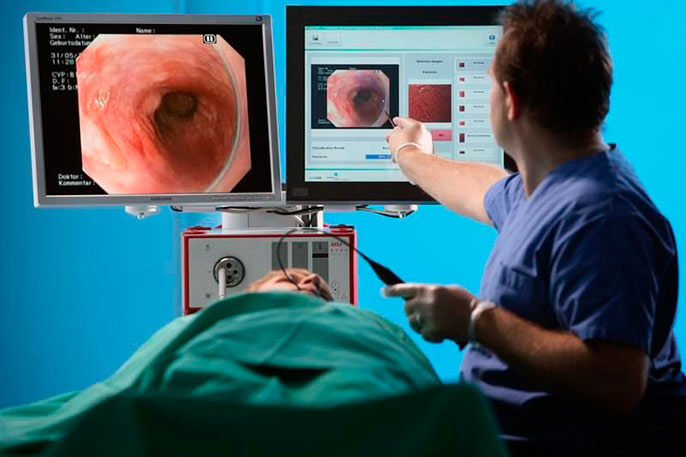
Основой диагностики становится проведение ФЭГДС (гастроскопии). Другие методы имеют второстепенное значение.
Проводятся:
- общие анализы мочи, крови, кала;
- тест кала на скрытое кровотечение;
- биопсия ткани при гастроскопии (микропрепарат № 121 при хронической ЯБЖ дает представление о состоянии сосудистых стенок желудка, его железистого эпителия).
Микропрепарат — предметное стекло с расположенным на нем биоптатом для исследования под микроскопом.
Сверху оно защищается тонким покровным стеклом. Созданы микропрепараты по разным патологиям. Они пронумерованы, и в любое время можно ознакомиться с их описанием.
При язве желудка видно, что ее дно в стадии обострения состоит из 4 слоев:
- наружный — фибринозно-гнойный экссудат;
- второй — имеется фибриноидный некроз;
- третий — слой грануляций;
- четвертый — рубцовая ткань.
Слизистая по краям язвы гиперплазирована.
Назначается УЗИ органов ЖКТ (ЯБЖ часто сочетается с болезнью поджелудочной железы и гепатобилиарной системы), рентгенография с введением контрастного вещества сегодня применяется реже. Проводят и отслеживание изменения уровня рН желудка на протяжении суток (мониторинг желудочного сока).
При хеликобактериозе необходимо определить чувствительность к антибиотикам. Хеликобактер определяют анализом крови на выявление уровня антител к ней.
Все методы для определения микроорганизма достаточно дорогие, поэтому часто проводится довольно точный и дешевый способ — быстрый и дыхательный радионуклидный уреазные тесты:
- В первом случае при гастроскопии берется биоптат со слизистой и помещается в специальную среду с содержанием мочевины и индикатора. При наличии уреазы стрелка покажет увеличение аммиака.
- В втором случае в выдыхаемом воздухе определяют уровень мочевины, продуцируемой бактерией. При необходимости назначают КТ.
Лечение хронической язвы желудка
Лечение всегда должно быть комплексным. Подразумевается проведение консервативной терапии и хирургического вмешательства.
Основное требование — своевременность лечения. Кроме приема медикаментозных препаратов, применяют физиотерапевтическое лечение, фитотерапию, диетотерапию.
При наличии сопутствующих патологий обязательным становится их лечение (дуодениты, гастриты, гепатиты и др.). Медикаментозная терапия определяется степенью патологии, размерами язвы и длится от 2 до 6 недель.
Антибактериальная терапия и нормализация уровня желудочного сока
Назначается при наличии Хеликобактер пилори. Для ее уничтожения применяется 1-2 курса антибиотиков. При язве желудка эффективными являются 4 группы препаратов: пенициллины (Амоксициллин), тетрациклины (Тетрациклин), макролиды (Кларитромицин) или производные нитромидазола (Метронидазол).
Тетрациклин применяют редко, он менее эффективен, чем 3 других средства. Амоксициллин очень эффективен и устойчив к действию соляной кислоты. Кларитромицин — основной антибиотик при язве, характеристики те же.
Для нормализации уровня желудочного сока назначают антисекреторные препараты. Они необходимы и потому, что Хеликобактер всегда повышает кислотность желудка. А это еще больше способствует образованию язв. Когда уровень кислотности нормализуется, исчезает изжога, тошнота, отрыжка, то снижается риск возникновения осложнений.
К антисекреторным средствам относятся:
- Антагонисты Н-2-гистаминовых рецепторов: имеют мощный антисекреторный эффект. Они блокируют рецепторы клеток, производящих соляную кислоту, и ее выработка сокращается. Они уменьшают продукцию пепсина, но зато стимулируют секрецию слизи желудка, улучшают его моторную функцию. К ним относятся 2 лекарственных средства — Ранитидин и Фамотидин.
- Блокаторы или ингибиторы протонной помпы — эти препараты на сегодня считаются основой лечения язв. Они блокируют заключительный этап образования соляной кислоты и не дают ей увеличиваться в желудке. Это Омез, Пантопразол, Омепразол и др. Их ценность также в том, что они создают благоприятные условия для борьбы с патогеном.
- Блокаторы М-холинорецепторов, или М-холинолитики, — они применяются при сильных болях, которые не снимаются спазмолитиками и антацидами. К этой группе относится только 1 вещество и его аналоги: пирензепин (Пирегексал, Гастроцепин, Гастромен).
Защита слизистой оболочки
Для защиты слизистой необходимы:
- лекарства Сайтотек, Мизопростол, которые усиливают выработку слизи;
- репаративные препараты, чтобы образовать защитное покрытие на дне язвы, — Сукральфат;
- средства Биогастрон, Кавед-С, Энтростил, обеспечивающие ускорение восстановления слизистой желудка.
Применение антацидов и висмутосодержащих препаратов и гангиолитиков

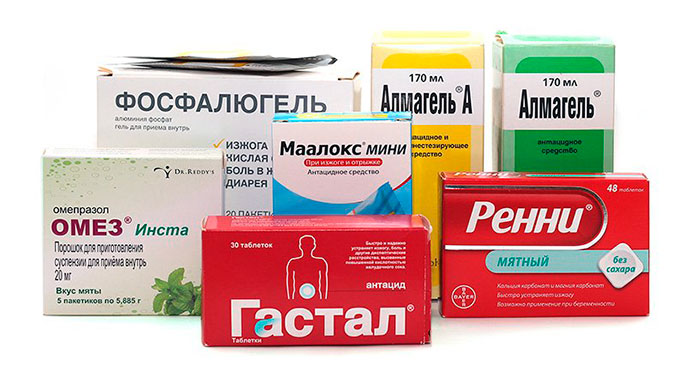
Антациды, висмутсодержащие медикаменты и гангиолитики нейтрализуют действие соляной кислоты. Среди них — Фосфалюгель, Маалокс, Гастал и др. Антациды хорошо снимают изжогу, боли, отрыжку. На выработку соляной кислоты они не влияют, а только нейтрализуют уже имеющуюся. В своем составе лекарства содержат соединения алюминия, магния или кальция.
Висмутсодержащие препараты имеют обволакивающий, антисептический и вяжущий эффекты. При действии желудочного сока образуют соединения, которые покрывают поверхность язв. Это не дает последним увеличиваться под действием соляной кислоты, помогает им рубцеваться, снимает боли. Также они коагулируют белки, что очень пагубно для Хеликобактер. К этим препаратам относится Де-нол, Вентрисол, Эскейп и т. п.
Ганглиолитики блокируют синапсы вегетативных ганглий симпатической и парасимпатической нервных систем, из-за чего снижается секреция соляной кислоты, улучшается трофика желудка, его моторная функция, уходят боли. К ним относятся: Кватерон, Бензогексоний, Димеколин.
Другие препараты и процедуры
Помимо вышеперечисленного назначаются:
- спазмолитики — снимают спазмы желудка (Дротаверин, Папаверин, Но-шпа).
- прокинетики — улучшают моторику желудка (Мотилиум, Домперидон, Итоприд).
- пробиотики — для сохранения и восстановления полезной микрофлоры (Линекс, Лактобактерин и др).
После стихания острого периода применяется физиотерапия: электрофорез, ультразвук, УВЧ.
При желудочной патологии всегда показано санаторно-курортное лечение с бальнеотерапией — хвойные и минеральные ванны, грязевые процедуры.
Помимо диеты, приветствуется применение лечебных минеральных вод.
Хирургическое лечение
Это лечение применяется:
- при отсутствии эффекта от консервативной терапии;
- при риске возникновения осложнений ЯЖБ;
- при кровотечении из желудка, прободении язвы;
- при сужении отдела привратника 2-3 степени;
- при незаживлении язвы в течение длительного времени;
- при малигнизации язвы.
Операция проводится классическим радикальным или лапароскопическим методом.
Известны следующие виды вмешательства:
- резекция — хроническая язва желудка удаляется с частью стенки желудка;
- ваготомия — рассечение ствола или ветви блуждающего нерва, которые усиливали выработку желудочного сока.
Специальная диета при хронической язве желудка
В первую неделю обострения назначают стол №1а, на второй — №1б, на третьей — №1.
Питаться требуется дробно, небольшими порциями. Пища должна быть теплой и приготовленной на пару.
Рацион включает в себя:
- слизистые супы, постное мясо;
- жидкие каши;
- яйца всмятку и на пару;
- нежирные творог и сливки;
- из напитков разрешены кисель и компот.
Не разрешаются:
- копчености, жареное, жирное, острое;
- наваристые бульоны;
- хлеб и сдоба;
- приправы;
- газообразующие овощи (капуста, бобовые, редька);
- кофе, какао, цитрусовые, помидоры.
Возможные осложнения хронической язвы желудка
Наиболее частые осложнения:
- перфорация язвы и появление кровотечения из нее;
- перитониты при перфорации;
- пенетрация — хроническая язва желудка переходит на соседние органы;
- стеноз привратника (конечная часть желудка, где пища переходит в ДПК) — рубцующаяся язва может привести к сужению привратника, способна развиться непроходимость.
Малигнизация — переход язвы в опухоль. При этом появляются и нарастают симптомы раковой интоксикации. Боли становятся нестерпимыми, постоянными, человек худеет, появляется отрыжка тухлыми яйцами, ухудшается общее состояние, кожные покровы становятся серо-желтого оттенка.
Перфорация желудка — при прободении язвы содержимое органа попадает в брюшную полость, развивается перитонит.
Острый деструктивный панкреатит, как осложнение язвы желудка, возникает при попадании желудочного сока на поджелудочную железу.
Кровотечения желудка могут закончиться летально при запоздалой помощи. У больного при кровотечении открывается рвота, имеющая вид кофейной гущи из-за примеси крови в рвотных массах.
Появляется одышка, бледность кожи, холодный пот, падает АД, возникает учащение пульса, стул становится черного цвета (мелена) из-за примеси крови. В этом случае необходимы срочные меры: вызов скорой и обязательная госпитализация.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное с
