Язва желудка операция на позвоночнике
У любого метода лечения заболеваний позвоночника и сустава есть широкий перечень противопоказаний. Поэтому на подготовительном этапе проводится ряд лабораторных и инструментальных исследований для оценки общего состояния здоровья пациента. При обнаружении гастрита больному может быть отказано в проведении операции.

Гастрит и хирургическое лечение опорно-двигательного аппарата
Показания к эндопротезированию суставов, артропластике, спондилодезу, устранению межпозвоночной грыжи бывают относительные и абсолютные. В последнем случае хирургическое лечение не проводится из-за высокого риска развития постоперационных осложнений. Они являются прямой угрозой не только для здоровья пациента, но и для его жизни.
Гастрит — относительное противопоказание к хирургическому вмешательству. Это означает, что оно может быть выполнено после проведения лечения желудочной патологии. Целью терапии становится выздоровление больного или достижение устойчивой ремиссии, для которой характерно полное отсутствие симптомов.
Не при всех формах гастрита пациенту может быть отказано в оперировании суставов и позвоночника. Решение о допуске принимает не гастроэнтеролог, а хирург-ортопед и анестезиолог. Они учитывают вид гастрита, его стадию и причину развития, интенсивность симптомов. Важное значение имеет реакция организма больного на фармакологические препараты, используемые для анестезии.
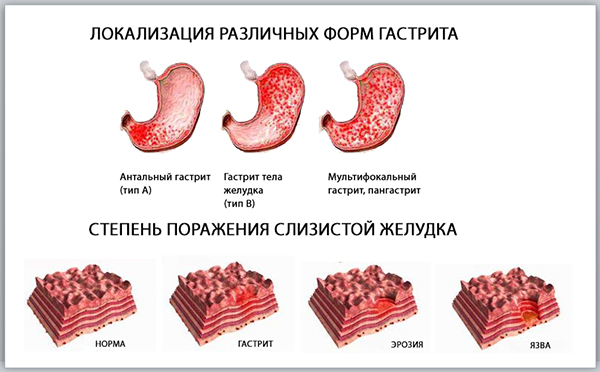
Инфекционный гастрит
Так называется воспаление слизистой желудка, возникшее в результате ее поражения патогенными микроорганизмами. Патология может быть как острой, так и хронической вялотекущей. Ее характерные симптомы — отрыжка, тошнота, рвота, метеоризм, понос, острые боли, жжение и тяжесть в подложечной области. Такая форма гастрита не внесена в список противопоказаний к хирургическим вмешательствам на опорно-двигательном аппарате. Но в нем присутствуют такие ограничения:
- инфекции в прилегающем к суставу или отделу позвоночника участке в активной или латентной фазе;
- воспалительные процессы в области пораженного сустава или позвоночного сегмента;
- очаги хронических инфекций в организме, требующих санации.
А причинами развития инфекционного гастрита являются не только спиралевидные бактерии Helicobacter pylori, паразитирующие в желудке. Слизистая поражается и стафилококками, стрептококками, протеем, кишечной палочкой, цитомегаловирусами, возбудителями грибковых заболеваний. Гастрит может возникнуть на фоне гриппа, кори, дифтерии, туберкулеза, вторичного сифилиса. Спровоцировать его развитие способны сальмонеллы, шигеллы, клебсиеллы, иерсинии, проникающие в желудок с продуктами питания.
Опасность патологии заключается в высокой вероятности распространения инфекционных агентов по всему организму с формированием вторичных воспалительных очагов. Любое хирургическое вмешательство становится своеобразным стрессом для всех систем жизнедеятельности человека и может сопровождаться снижением иммунитета. Существует риск проникновения активизировавшихся микроорганизмов в прооперированную область. При развитии острого воспалительного процесса возникнут тяжелые осложнения, вплоть до отторжения установленного искусственного сустава.
Эрозивный гастрит
Это острое или хроническое воспаление желудка, для которого характерно формированием эрозий слизистой оболочки. Клинически оно проявляется болями в животе, тошнотой, рвотой, изжогой, метеоризмами, примесями крови в стуле и рвотных массах. Эрозивный гастрит плохо поддается лечению и быстро переходит в хроническую форму. Заболевание нередко развивается на фоне сильного стресса, поэтому время от времени могут открываться острые кровотечения. А в подобном состоянии пациенту будет обязательно отказано в любом хирургическом вмешательстве, в том числе проведении операции при болезни Бехтерева.
Эрозия — дефект слизистой, способный под воздействием определенных факторов переродится в язву. Во время операции даже у абсолютно здорового человека могут формироваться эрозии вследствие стресса. А при наличии эрозивного гастрита риск желудочного кровотечения и развития угрожающего жизни состояния возрастает многократно.
Для обеспечения доступа к операционному полю хирург рассекает мягкие ткани. Это приводит к кровотечениям, которые сразу же устраняются. Но в результате уже поступивших в ЦНС сигналов запускается процесс разжижения крови. У пациентов с эрозиями или язвами могут открыться кровотечения, которые останутся незамеченными.
Что делать, если в операции отказано
Если хирург-ортопед или анестезиолог отказали пациенту в хирургическом лечении, следует обратиться к гастроэнтерологу. После тщательного обследования будет проведена комплексная, поэтапная консервативная терапия.
Использование современных фармакологических препаратов позволяет в короткие сроки устранить не только симптомы гастрита, но и восстановить целостность слизистой желудка. При инфекционной патологии показан прием антибактериальных, противомикробных, противовирусных или противопаразитарных средств.
Эрозивный гастрит лечится стимуляторами регенерации, гастропротекторами, ингибиторами протонной помпы. При необходимости используются:
- электрокоагуляция;
- клипирование кровеносного сосуда.
Длительность терапии зависит от вида гастрита и количества уже развившихся осложнений. Патологии 1 степени тяжести излечиваются за 2-4 недели. А при выраженном поражении слизистой желудка воспалением может потребоваться несколько месяцев.
Если после повторного обследования не обнаружено эрозий или инфекционных возбудителей в биологических образцах, то следует с последними результатами диагностики обратиться к хирургу-ортопеду. Будет назначено проведение плановой операции при остеохондрозе, спондилоартрозе, межпозвоночной грыже.
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма – низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма – высокая
Источник
Это хроническое заболевание, морфологическим субстратом которого является рецидивирующее повреждение желудочной стенки или стенки 12-перстной кишки, которое возникает в результате нарушения механизмов регуляции желудочной секреции.
Что такое язвенная болезнь желудка и 12-перстной кишки?
В полость желудка регулярно поступает набор веществ, которые являются пептическими агрессорами: соляная кислота, ферменты. Их действие направлено на расщепление пищевых продуктов. Для того, чтобы эти вещества не повредили стенку желудка или 12-перстной кишки, в желудке вырабатывается специальный защитный фактор, который состоит из слизи и бикарбонатов.
- Преобладание агрессивных факторов в сочетании с истощением защитного слоя приводит к повреждению стенки желудка.
- Появляется эрозия, а затем язва.
- Кислое содержимое желудка попадает в 12-перстную кишку.
- Возникает воспаление — дуоденит, также в её слизистой могут развиваться эрозии и язвы.
- Особое значение в развитии проблемы придается микробу – Helicobacter pylori, который усугубляет и провоцирует повреждение слизистой, как желудка, так и 12-перстной кишки.
Хронический характер патологии предусматривает чередование обострений и ремиссий. Обострения возникают на фоне физических и психических перегрузок, нарушений диеты, вредных привычек. Язвенная болезнь чаще поражает мужчин. Работоспособный возраст основной группы пациентов с язвой желудка указывает на социальную и экономическую значимость проблемы.
Причины язвы желудка
Различают этиологические факторы заболевания и факторы риска, которые повышают вероятность возникновения язвы. Среди причин язвенной болезни различают следующие:
- наличие в организме бактерии Helicobacter pylori,
- снижение местного иммунитета в желудке,
- отягощенная наследственность,
- дисбаланс между защитными факторами слизистой оболочки желудка и его секрецией,
- прием некоторых лекарственных препаратов.
Среди лекарственных препаратов, которые разрушают слизистую оболочку желудка, особо следует выделить нестероидные противовоспалительные препараты (НПВП). Длительное лечение с их помощью, без надлежащей защиты слизистой, приводит к возникновению язв, кровотечениям из них.
Факторы, которые способствуют появлению язвы:
- стрессы,
- физические перенапряжения,
- воздействие алкоголя,
- курение,
- употребление в пищу вредных продуктов (острое, копченое, жареное),
- нарушение режима питания.
Симптомы, которыми проявляется язвенная болезнь при наличии язвы
Симптомы недуга обычно проявляются достаточно ярко, что дает возможность своевременно выявить заболевание и начать соответствующее лечение. Главным симптомом является боль, в зависимости от характера боли можно понять, где именно локализуется язва. Время возникновения болевых ощущений также важно. Для язвенной болезни с локализацией язвы в желудке характерны так называемые “голодные боли”, которые появляются натощак, а также через несколько часов после еды.
Если поражен кардиальный отдел желудка (он примыкает к пищеводу), то болевые ощущения возникают ближе к солнечному сплетению спустя 20 минут после еды. Нередко боль распространяется и на грудную клетку в области сердца, что может сбить с толку и стать причиной для постановки такого ошибочного диагноза как сердечный приступ при попытке самодиагностики. Подобная локализация язвенной болезни никогда не сопровождается болевым синдромом после физической нагрузки.
Поражение язвой пилорического отдела желудка (ближе к 12-перстной кишке) вызывает длительную острую боль, проявляющуюся в приступах. Иногда продолжительность одного приступа может составлять более 40 минут. Боль развивается через час после еды. Может возникать ночью. Часто возникают диспептические симптомы: тошнота, чувство вздутия, рвота. Язва этой локализации 5-10% озлокачествляется. Также частыми бывают осложнения, пенетрация, прободение, кровотечение, стеноз привратника за счет рубцовой деформации.
10-15 % язв локализуются в антральным отделе, расположенном между пилорическим и кардиальным. При этом, если дефектное образование находится в малой кривизне желудка, пациент будет ощущать сильную боль в левом подреберье спустя 1-1,5 часа после еды. Стабилизация состояния наступает после того, как содержимое желудка переварено. Большинство таких больных испытывают боль вечером.
Локализованный в большой кривизне желудка язвенный дефект характеризуется менее выраженной клиникой, встречаются реже, чаще у пожилых, и в 50% случаев имеют злокачественный характер, причем, обнаружить такую язву достаточно трудно.
Непрекращающаяся ноющая боль, испытываемая преимущественно вечером и ночью, может свидетельствовать о расположении дефектного образования в антральном отделе. В этом случае болевой синдром не соотносится с приемом пищи.
Характер боли при язве 12-перстной кишки характеризуется тем, что она появляется через 1,5-2 часа после еды, часто ночью. Эта локализация язвы чаще встречается у мужчин до 40 лет. Более значим для этой категории больных генетический фактор. Диспептические расстройства реже, чем при локализации в желудке, но довольно часто пациентов беспокоят запоры.
Другие признаки язвенной болезни желудка
Помимо болевых ощущений о наличии язвенной болезни могут также свидетельствовать следующие признаки:
- Тошнота, иногда сопровождающаяся рвотой. Это происходит вследствие нарушения моторики желудка. При наличии язвы, рвота может начаться спустя 2 часа после приема пищи.
- Изжога. Большинство больных страдают от этого симптома, проявляющегося в виде жжения в надчревной области. При изжоге кислотное содержимое желудка оказывается в просвете пищевода, что сопровождается довольно неприятным ощущением.
- Чувство тяжести в животе. Оно наблюдается после приема пищи, причем, вне зависимости от количества съеденного.
- Плохой аппетит. Симптом связан со страхом перед изжогой и рвотой, которые мучают больного после еды. Это психологический фактор, объясняющий ухудшение аппетита стремлением больного избежать неприятных ощущений.
- Отрыжка воздухом может сопровождаться также забросом содержимого желудка в ротовую полость, после чего во рту остается неприятный кисловатый или горьковатый привкус.
- Повышенное газообразование.
Часто больные жалуются на запоры, вызванные нарушением функционирования кишечника. Среди нетипичных симптомов можно выделить белый налет на языке, потливость ладоней, болевые ощущения при надавливании на живот. Иногда язва не проявляет себя никакими симптомами, в этом случае она может быть обнаружена в довольно запущенном состоянии.
Осложнения язвы
Если не заниматься лечением, могут развиться осложнения. Выделяют 5 состояний, которые угрожают пациенту в случае не лечения язвы:
- Перфорация язвы – прободение стенки желудка насквозь.
- Кровотечение – в случае, если нарушена целостность кровеносного сосуда в стенках или на дне язвы.
- Стеноз пилорического отдела желудка – сужение места выхода из желудка, скопление там пищи.
- Пенетрация язвы — прободение язвы в соседний орган.
- Малигнизация язвы – рост злокачественной опухоли.
Методы диагностики язвы желудка
Для того, чтобы поставить окончательный диагноз, необходимо пройти эзофагогастродуоденоскопию (ФГДС), более распространенное название – гастроскопия.
Через ротовое отверстие и пищевод в желудок вводится эндоскоп – это тонкая трубка, которая оснащена специальным оптическим прибором. Так, врач получает возможность наглядно увидеть изнутри желудочно-кишечный тракт. Эндоскопия позволяет оценить размеры язвы, количество (при множественном процессе), локализацию, наличие осложнений. Во время проведения исследования берутся пробы желудочного сока, биопсию слизистой для морфологического исследования и наличие Helicobacter pylori. Если пациент плохо переносит процедуру такого исследования, то рекомендуется применять медикаментозный сон. Для уточнения глубины язвы, моторики ЖКТ, некоторых осложнений язвенной болезни, таких, как стеноз, пенетрация и др. применяется рентгеноскопия и рентгенография с контрастным веществом. Диагностические процедуры также могут включать тесты на определение Helicobacter pylori, лабораторное исследование мочи, крови и кала. УЗИ не позволяет установить диагноз язвенной болезни.
Методы лечения язвы желудка
Пациентам важно придерживаться установленного режима дня, по возможности избегать стрессовых ситуаций, не прибегать к курению и употреблению алкогольных напитков, хотя бы на время лечения, соблюдать прописанную доктором диету, придерживаться правильного режима дня. По обыкновению, срок активного курса лечения составляет около двух недель, а потом нужна поддерживающая терапия с обязательным соблюдением правильного питания.
Для каждого пациента подбирается индивидуальное лечение с учетом таких весомых факторов как возраст, физическое состояние, наличие или отсутствие сопутствующих хронических заболеваний. Язва желудка характеризуется как довольно серьезное, смертельно опасное заболевание, поэтому при малейших подозрениях следует незамедлительно пройти диагностику, посетив врача-специалиста.
Медикаментозная терапия состоит из таких препаратов:
- антибактериальные препараты – действие направлено на устранение из организма Helicobacter pylori;
- антациды – средства, снижающие секрецию желудочного сока;
- ингибиторы протонной помпы – их действие влияет на химический состав соляной кислоты, нарушает ее структуру;
- Н2‑гистаминоблокаторы – снижают агрессию желудочного секрета;
- спазмолитики – симптоматические препараты, которые снимают болевой синдром.
Лекарственные препараты необходимо принимать строго по рекомендации врача. Каждый из медикаментов показан только при определенных обстоятельствах заболевания. Прием лекарств необходимо проводить в предписанный срок. Если пациент почувствовал облегчение – это не значит, что препараты можно отменять самостоятельно. Процесс медикаментозного лечения контролируется лечащим врачом, все изменения в прием может вносить только он.
Хирургическое лечение (операция по удалению язвы желудка)
Необходимость в хирургическом вмешательстве может возникнуть только при долго незаживающих язвах, или при появлении осложнений. Такая операция может быть запланированной или проводиться в срочном порядке. Экстренное оперативное вмешательство показано при прободении язвы, кровотечениях, которые не удается остановить консервативными мероприятиями. Проводится ушивание язвы, остановка кровотечения, расширяется сужение пищеварительной трубки. Применяемые ранее плановые операции по удалению участка желудка с целью уменьшения его секреции, в настоящее время практически не используются, так как правильно подобранное современное медикаментозное лечение, как правило, приводит к ремиссии.
При малигнизации (озлокачествлении) язвы необходимо оперативное лечение, объем которого зависит от того, как рано обнаружена опухоль – успела ли она прорасти все слои желудка, или только поразила слизистый и подслизистый слои, успела ли она распространиться на близлежащие органы или лимфатические узлы, или уже дала метастазы в отдаленные органы. Чем раньше выявлена малигнизация язвы, тем меньше будет объем оперативного вмешательства. В таком случае операция по удаению язвы может быть проведена эндоскопически, или лапароскопически. В противном случае проводится расширенное вмешательство традиционным способом.
Профилактика и прогноз
В качестве профилактики язвенной болезни желудка следует:
- уделять сну не менее 6 – 8 часов в сутки;
- минимизировать потребление копченого, жирного и жаренного, такая пища раздражает слизистую оболочку;
- следить за здоровьем зубов, чтобы всегда иметь возможность хорошо пережевывать пищу;
- не допускать частых стрессовых ситуаций, так как они приводят к нервному напряжению и вызывают болевые ощущения в желудке;
- не употреблять алкогольные напитки и не курить;
- при болях в желудке пройти необходимые обследования;
- увеличить количество приемов пищи до 6 в день. Пища должна быть измельченной, показаны кисели, каши, приготовленное на пару мясо, омлет, овощи.
Важно
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Источник
