Эндоскопическая классификация язв желудка
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Блашенцева С.А.
1
Супильников А.А.
1
Ильина Е.А.
1
1 НОУ ВПО «Медицинский институт «РЕАВИЗ» ГБУЗ СОКБ им. В.Д. Середавина
В статье представлены результаты эндоскопических исследований желудка и ДПК у пациентов с язвенной болезнью хирургического профиля. Авторами статьи подробно обсуждаются механизмы патогенеза заболевания, роль инфекции H.pylori, требования к выполнению быстрого уреазного теста, принципы классификации заболевания отечественных и зарубежных авторов. Рассмотрены наиболее распространенные хирургические и терапевтические классификации заболевания. Представлены показания к выполнению эндоскопического исследования, обсуждены особенности эндоскопической картины при доброкачественном течении заболевания и при наличии осложнений. Все наиболее часто встречающиеся осложнения проиллюстрированы эндофото. Отдельно обсуждаются стадии течения заболевания, рассматриваются особенности эндоскопической картины, характеристика язвенных дефектов, перифокальной зоны, сопутствующие изменения слизистой желудка и ДПК. Статья иллюстрирована эндоскопическими фотографиями, отражающими стадии течения процесса.
стадии течения язвенной болезни
классификация язвенной болезни
патогенез язвенной болезни
эндоскопическое исследование
язвенная болезнь желудка и ДПК
1. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника. – М.: Триада-Х, 1998. – 496 с.
2. В.Е. Назаров, А.И. Солдатов, С.М. Лобач, С.Б. Гончарик, Е.Г. Солоницын «Эндоскопия пищеварительного тракта». – М.: издательство «Триада-фарм», 2002. – 176 с.
3. Ивашкин В.Т. Шептулин А.А. Болезни пищевода и желудка. Москва. – 2002.
4. Ивашкин В.Т., Комаров Ф.И., Рапопорт С.И., ред. Краткое руководство по гастроэнтерологии. – М.: ООО Издательский дом М-Вести, 2001.
5. Пиманов С.И. Эзофагит, гастрит, язвенная болезнь. – Н. Новгород, 2000.
6. Рекомендации по диагностике и лечению язвенной болезни (сост.: В.Т. Ивашкин, А.А. Шептулин, Е.К. Баранская и др.). – М., 2002. – 30 c.
7. Чернышев В.Н., Белоконев В.И., Александров И.К. Введение в хирургию гастродуоденальных язв. – Самара: СГМУ, 1993. – 214 с.
8. Шаповальянц С.Г., Чернякевич С.А., Михалев И.А., Бабкова И.В., Сторожук Г.Н., Маят Е.К., Чернякевич П.Л. Эффективность рабепразола при парентеральном введении у больных с острыми язвенными гастродуоденальными кровотечениями с высоким риском рецидива после эндоскопического гемостаза // РЖГГК. – 2014. – №3.
9. Shahrokhi N, Keshavarzi Z, Khaksari M. J Pharm Bioallied Sci. 2015 Jan-Mar;7(1):56-9. doi: 10.4103/0975-7406.148739. Ulcer healing activity of Mumijo aqueous extract against acetic acid induced gastric ulcer in rats.
10. Tsukanov VV, Shtygasheva OV, Vasyutin AV, Amel’chugova OS, Butorin NN, Ageeva ES. Bull Exp Biol Med. 2015 Feb 26. Parameters of Proliferation and Apoptosis of Epithelial Cells in the Gastric Mucosa in Indigenous and Non-Indigenous Residents of Khakassia with Helicobacter pylori Positive Duodenal Ulcer Disease.
Язвенная болезнь желудка и ДПК (ЯБ) – гетерогенное заболевание с многофакторной этиологией и сложным патогенезом. В основе патологического процесса лежит воспаление слизистой оболочки гастродуоденальной зоны с формированием локального повреждения, морфологическим эквивалентом которого является дефект слизистого и подслизистого слоя с исходом в соединительнотканный рубец.
ЯБ представляет собой хроническое рецидивирующее заболевание, протекающее с чередованием периодов обострения и ремиссии. В современной клинике дуоденальная локализация язв, встречаясь в 8-10 раз чаще, доминирует над локализацией в области желудка. Типичным для ЯБ являются сезонные периоды усиления болей и диспепсических расстройств. Следует учитывать также и возможность бессимптомного течения ЯБ. Частота таких случаев по данным литературы может достигать 30% (Минушкин О.Н, 1995).
Принято считать, что в патогенезе ЯБ решающую роль играет дисбаланс между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и ДПК.
К факторам агрессии относят: усиление воздействия ацидо-пептического фактора, связанное с увеличением продукции соляной кислоты и пепсина; нарушение моторно-эвакуаторной функции желудка и двенадцатиперстной кишки (задержка или ускорение эвакуации кислого содержимого из желудка, дуоденогастральный рефлюкс).
Факторами защиты являются: резистентность слизистой оболочки к действию агрессивных факторов; продукция желудочной слизи; адекватная продукция бикарбонатов; активная регенерация поверхностного эпителия слизистой оболочки; достаточное кровоснабжение слизистой; нормальное содержание простагландинов в стенке слизистой оболочки; иммунная защита.
Большое значение в настоящее время в патогенезе ЯБ, особенно дуоденальной язвы, придается инфекционному агенту – Helicobacter Рylori (HР). С одной стороны, микроорганизм в процессе своей жизнедеятельности, образуя аммиак из мочевины, защелачивает антральный отдел желудка, что приводит к гиперсекреции гастрина, постоянной стимуляции обкладочных клеток и гиперпродукции НСl, с другой стороны, ряд его штаммов выделяют цитотоксины, повреждающие слизистую оболочку. Все это приводит к развитию антрального гастрита, желудочной метаплазии дуоденального эпителия, миграции НР в ДПК, развитию дуоденита и, в конечном итоге, может реализоваться в ЯБ (Пиманов С.И., 2000).
Наряду с НР-инфекцией, важная роль в патогенезе ЯБ отводится наследственной предрасположенности к заболеванию и употреблению нестероидных противовоспалительных препаратов (НПВП).
В зарубежной литературе принят термин «хроническая пептическая язва желудка или ДПК». Это название отражает основные патогенетические признаки заболевания – появление язвенного дефекта в желудке или ДПК, в результате пептического воздействия на эти органы пищеварительных ферментов. В России доминирует термин «язвенная болезнь», причем наличие детальной классификации заболевания необходимо в связи с традициями русской терапевтической школы и требованиями экспертизы трудоспособности (Минушкин О.Н., 1995).
Наиболее распространенной классификацией язвенной болезни является классификация Johnson.
Классификация A.G. Johnson (1990)
- Хронические язвы I типа – язвы малой кривизны
- Хронические язвы II типа – сочетающиеся с язвой ДПК, в том числе с зажившей дуоденальной язвой
- Хронические язвы III типа – препилорические язвы
- Хронические язвы IV типа – острые поверхностные язвы
- Хронические язвы V типа – вследствие синдрома Золлингера – Элиссона
Классификация хронических язв желудка
(В.Н. Чернышев, В.И. Белоконев, И.К. Александров, 1993)
I тип – единичные или множественные язвы, располагающиеся от проксимальной (антральной) части пилорического отдела желудка до кардии;
II тип – единичные или множественные язвы любого отдела желудка в сочетании с язвой или эрозиями ДПК либо с зажившей язвой ДПК;
III тип – язвы кольца привратника или надпривратниковой зоны (не далее 3 см от пилорического жома);
IV тип – множественные язвы при условии сочетания язвы привратника и надпривратниковой зоны с изъязвлением любого вышележащего отдела желудка;
V тип – вторичные язвы любого отдела желудка, развившиеся вследствие различных локальных причин неязвенной этиологии.
Классификация гастродуоденальнных язв по МКБ-10
1. Язва желудка (язвенная болезнь желудка) (Шифр К 25), включая пептическую язву пилорического и других отделов желудка.
2. Язва двенадцатиперстной кишки (язвенная болезнь ДПК), включая пептическую язву всех отделов двенадцатиперстной кишки (Шифр К 26).
3. Гастроеюнальная язва, включая пептическую язву (Шифр К 28) анастомоза желудка, приводящей и отводящей петель тонкой кишки, соустья с исключением первичной язвы тонкой кишки.
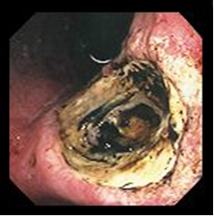
С точки зрения хирургической практики клиническое значение имеет осложненное течение язвенной болезни – острое гастродуоденальное кровотечение; пенетрация язвы в соседние органы; перфорация язвы; пилородуоденальный рубцовый стеноз (компенсированный, субкомпенсированный, декомпенсированный); перивисцериты (перигастрит, перидуоденит); перерождение язвы в рак.
| |
Рис.1. Перфорация язвы ДПК | Рис.2. Пенетрация язвы желудка |
| |
Рис.3. Малигнизация язвы желудка | Рис.4. Стеноз привратника |
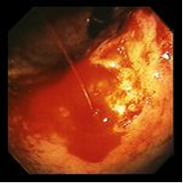
Рис.5. Кровотечение
Эндоскопическая семиотика язвенной болезни
Язвы желудка в большинстве случаев располагаются по его малой кривизне в препилорическом и пилорическом отделах. Реже они находятся в кардиальном и субкардиальном отделах. Более 90% язв желудка располагаются на границе между зонами желудочных и пилорических желез, обычно на стороне пилорических желез. Это соответствует участку стенки желудка, ограниченному передними и задними косыми волокнами и круговым слоем мышечной оболочки стенки желудка, где при его движениях имеется наибольшее растяжение стенки.
Язвы ДПК обычно расположены в области перехода слизистой оболочки желудка в слизистую оболочку ДПК в месте, где сфинктер привратника отделяется от круговых мышц ДПК соединительно-тканной прослойкой. Здесь также отмечается наибольшее растяжение при перистальтической деятельности. Размер гастродуоденальных язв может колебаться от нескольких мм до 50-60 мм в диаметре и более. Глубина язв также может быть различной – от 5 до 20 мм. Язвы могут иметь округлую, овальную или неправильную форму. Край язвы, обращенный к входу в желудок, как правило, подрыт, и слизистая оболочка нависает над язвенным дефектом. Противоположный край чаше всего представляется пологим. Складки слизистой оболочки по периферии язвы утолщены и конвергируют к ее краям. Серозная оболочка в зоне язвы резко утолщена.
Тестирование на хеликобактерную инфекцию
По рекомендации Российской Гастроэнтерологической Ассоциации все пациенты с язвой желудка или ДПК, не исключая пациентов с наличием язв, вызванных НПВП, должны быть обследованы на наличие НР. Диагностический тест должен быть проведен до начала лечения.
При выполнении ФГДС целесообразно взятие биопсии с проведением уреазного теста (Kist M., 1996). При его отрицательных значениях рекомендуется проведение морфологического исследования с забором не менее двух биоптатов слизистой оболочки тела и одного из антрального отдела желудка. Кроме того, данный тест может быть использован только у пациентов, не принимающих антимикробные препараты не менее четырех недель и антисекреторные препараты не менее одной недели.
Характеристики язвенного дефекта – размер, форма, глубина язвы, наличие и протяженность инфильтрации и гиперемии вокруг дефекта в определенной степени зависят от стадии развития язвенного процесса.
Стадии развития язвенного процесса (Василенко В.Х. 1987)
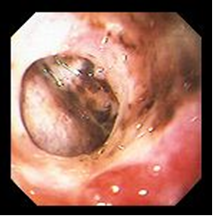
I – острая стадия. Язва в эту стадию при эндоскопическом осмотре представляет собой дефект слизистой оболочки различного размера, формы и глубины. Чаще всего она имеет округлую или овальную форму, края ее с четкими границами, гиперемированы, отечны. В ряде случаев край, обращенный к кардиальному отделу, несколько подрыт, а дистальный край более пологий, сглаженный (рис. 6, 7). Слизистая оболочка желудка или луковицы ДПК отечна, гиперемирована, складки ее утолщены и плохо расправляются воздухом, нередко имеются мелкоточечные эрозии, покрытые белым налетом и часто сливающиеся в обширные поля. Глубокие язвенные дефекты часто имеют воронкообразный вид. Дно язвы обычно покрыто фибринозными наложениями серовато-белого и желтоватого цвета, наличие темных вкраплений в дне язвы указывает на перенесенное кровотечение.
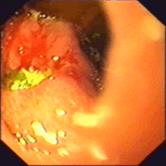
Рисунок 6. Эндофото. Язва ДПК. Острая стадия
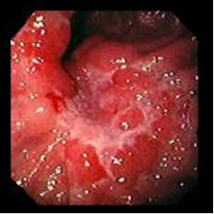
II – стадия стихания воспалительных явлений. Язвенный дефект в эту стадию характеризуется уменьшением гиперемии и отека слизистой оболочки и воспалительного вала в периульцерозной зоне, постепенно становится более плоским, может быть неправильной формы из-за появляющейся конвергенции складок слизистой оболочки к краям дефекта. Дно дефекта постепенно очищается от фибринозного налета, при этом может обнаруживаться грануляционная ткань, язва приобретает своеобразный вид, который описывается как «перец с солью» или «салями». Однако подобная картина наблюдается и в начале формирования язвы. На различных стадиях заживления язва изменяет форму на щелевидную, линейную или делится на несколько фрагментов.
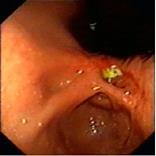
Рис.7. Эндофото. Язва угла желудка. Острая стадия
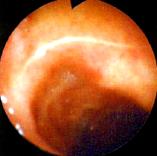
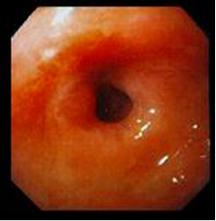
Рис.8. Эндофото. Постъязвенный рубец ДПК
III – стадия рубцевания – язва приобретает щелевидную форму с небольшой инфильтрацией и гиперемией вокруг нее; на слизистой оболочке в отдалении от язвы могут быть участки незначительной гиперемии, отека и единичных эрозий.
IV – стадия рубца Постъязвенный рубец имеет вид гиперемированного участка слизистой оболочки с линейным или звездчатым втяжением стенки (стадия «красного» рубца). В дальнейшем при эндоскопическом исследовании на месте бывшей язвы определяются различные нарушения рельефа слизистой оболочки: деформации, рубцы, сужения. Чаще всего образуются линейные и звездчатые рубцы. При заживлении глубоких хронических язв или при частых рецидивах могут развиваться грубые деформации органа и стенозы (рис. 8). Нередко заживление хронической язвы может проходить без образования видимого рубца. Зрелый рубец приобретает белесоватый вид вследствие замещения грануляционной ткани соединительной тканью и отсутствия активного воспаления (стадия «белого» рубца). Рубцы и деформация стенки желудка и ДПК, образующиеся в результате частых обострений хронических язв, служат достоверными эндоскопическими критериями ЯБ.
Результаты собственных исследований показывают, что эндоскопический метод позволяет осуществлять динамическое наблюдение за процессом рубцевания язвенного дефекта. В среднем заживление язвы желудка до образования «красного» рубца происходит за 6-7 недель, а дуоденальной язвы за 3-4 недели. Формирование полноценного рубца обычно заканчивается через 2-3 месяца (фаза «белого» рубца). Следует учитывать, что острые поверхностные язвы могут заживать в течение 7-14 дней без образования видимого рубца.
Эрозии слизистой оболочки (поверхностный дефект, распространяющийся не глубже мышечного слоя слизистой оболочки и заживающей без образования рубца) часто встречаются при ЯБ и диагностируются только эндоскопически.
Эрозии дистального отдела желудка и луковицы ДПК встречаются у 30-50% больных с пилородуоденальными язвами, а примерно у 75% больных при обострении ЯБ обнаруживают только эрозивные поражения этой зоны.
Рецензенты:
Короткевич А.Г., д.м.н., профессор кафедры хирургии, урологии и эндоскопии ГБОУ ДПО НГИУВ, г. Новокузнецк;
Урядов С.Е., д.м.н., профессор кафедры хирургии НОУ ВПО МИ РЕАВИЗ, заведующий отделением эндоскопии ГУЗ «СГКБ №8», г. Саратов.
Библиографическая ссылка
Блашенцева С.А., Супильников А.А., Ильина Е.А. ЭНДОСКОПИЧЕСКИЕ АСПЕКТЫ ДИАГНОСТИКИ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И ДПК У БОЛЬНЫХ ХИРУРГИЧЕСКОГО ПРОФИЛЯ // Современные проблемы науки и образования. – 2015. – № 3.;
URL: https://science-education.ru/ru/article/view?id=18709 (дата обращения: 10.11.2020).

Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник

Язвенная болезнь желудка – это хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основным клиническим признакам язвенной болезни относят боль в области желудка и диспепсические явления. Стандартом диагностики является проведение эндоскопического исследования с биопсией патологических участков, рентгенографии желудка, выявление H. pylori. Лечение комплексное: дието- и физиотерапия, эрадикация хеликобактерной инфекции, оперативная коррекция осложнений заболевания.
Общие сведения
Язвенная болезнь желудка (ЯБЖ) – циклично рецидивирующая хроническая болезнь, характерным признаком которой служит изъязвление стенки желудка. ЯБЖ является наиболее распространенной патологией желудочно-кишечного тракта: по разным данным, в мире этим недугом страдают от 5 до 15% населения, причем среди жителей городов патология встречается в пять раз чаще. Многие специалисты в области гастроэнтерологии объединяют понятия язвенной болезни желудка и двенадцатиперстной кишки, что является не совсем корректным – изъязвления в 12-перстной кишке диагностируют в 10-15 раз чаще, чем язвы в желудке. Тем не менее, ЯБЖ требует тщательного изучения и разработки современных методов диагностики и лечения, так как это заболевание может приводить к развитию летальных осложнений.
Около 80% случаев первичного выявления язвы желудка приходится на трудоспособный возраст (до 40 лет). У детей и подростков язвенную болезнь желудка диагностируют крайне редко. Среди взрослого населения отмечается преобладание мужчин (женщины болеют ЯБЖ в 3-10 раз реже); но в пожилом возрасте половые различия заболеваемости сглаживаются. У женщин заболевание протекает легче, в большинстве случаев бессимптомно, редко осложняется кровотечениями и прободением.
Язвенная болезнь желудка занимает второе место среди причин инвалидизации населения (после сердечно-сосудистой патологии). Несмотря на длительный период изучения данной нозологии (более столетия), до сих пор не найдены терапевтические методы воздействия, способные остановить прогрессирование болезни и полностью излечить пациента. Заболеваемость ЯБЖ во всем мире непрерывно растет, требуя внимания терапевтов, гастроэнтерологов, хирургов.

Язвенная болезнь желудка
Причины
Заболевание является полиэтиологичным. По степени значимости выделяют несколько групп причин.
- Основным этиологическим фактором формирования язвенной болезни желудка служит инфицирование H.pylori – более чем у 80% пациентов выявляются положительные тесты на хеликобактерную инфекцию. У 40% больных язвенной болезнью желудка, инфицированных бактерией хеликобактер, анамнестические данные указывают на семейную предрасположенность к этому заболеванию.
- Второй по значимости причиной формирования язвенной болезни желудка считают прием нестероидных противовоспалительных медикаментов.
- К более редким этиологическим факторам данной патологии причисляют синдром Золлингера-Эллисона, ВИЧ-инфицирование, заболевания соединительной ткани, цирроз печени, болезни сердца и легких, поражение почек, воздействие стрессорных факторов, которые приводят к формированию симптоматических язв.
Патогенез
Основное значение для формирования язвенной болезни желудка имеет нарушение баланса между защитными механизмами слизистой оболочки и воздействием агрессивных эндогенных факторов (концентрированная соляная кислота, пепсин, желчные кислоты) на фоне расстройства эвакуаторной функции ЖКТ (гипокинезия желудка, дуодено-гастральный рефлюкс и т. д.). Угнетение защиты и замедление восстановления слизистой оболочки возможно на фоне атрофического гастрита, при хроническом течении хеликобактерной инфекции, ишемии тканей желудка на фоне коллагенозов, длительном приеме НПВС (происходит замедление синтеза простагландинов, что приводит к снижению продукции слизи).
Морфологическая картина при язвенной болезни желудка претерпевает ряд изменений. Первичным субстратом возникновения язвы является эрозия – поверхностное повреждение эпителия желудка, формирующееся на фоне некроза слизистой оболочки. Эрозии обычно выявляют на малой кривизне и в пилорическом отделе желудка, дефекты эти редко бывают единичными. Размеры эрозий могут колебаться от 2 миллиметров до нескольких сантиметров. Визуально эрозия представляет собой дефект слизистой, не отличающийся по виду от окружающих тканей, дно которого покрыто фибрином. Полная эпителизация эрозии при благоприятном течении эрозивного гастрита происходит в течение 3 суток без формирования рубцовой ткани. При неблагоприятном исходе эрозии трансформируются в острую язву желудка.
Острая язва образуется при распространении патологического процесса вглубь слизистой оболочки (дальше ее мышечной пластинки). Язвы обычно единичны, приобретают округлую форму, на срезе имеют вид пирамиды. По внешнему виду края язвы также не отличаются от окружающих тканей, дно покрыто фибриновыми наложениями. Черная окраска дна язвы возможна при повреждении сосуда и образовании гематина (химическое вещество, образующееся при окислении гемоглобина из разрушенных эритроцитов). Благоприятный исход острой язвы заключается в рубцевании в течение двух недель, неблагоприятный знаменуется переходом процесса в хроническую форму.
Прогрессирование и усиление воспалительных процессов в области язвенного дефекта приводит к повышенному образованию рубцовой ткани. Из-за этого дно и края хронической язвы становятся плотными, по цвету отличаются от окружающих здоровых тканей. Хроническая язва имеет склонность к увеличению и углублению в период обострения, во время ремиссии она уменьшается в размерах.
Классификация
До сегодняшнего дня ученые и клиницисты всего мира не смогли достигнуть согласия в классификации язвенных дефектов желудка. Отечественные специалисты систематизируют данную патологию по следующим признакам:
- причинный фактор – ассоциированная или не связанная с H. pylori ЯБЖ, симптоматические язвы;
- локализация – язва кардии, антрального отдела или тела желудка, пилоруса; большой либо малой кривизны, передней, задней стенки желудка;
- количество дефектов – одиночная язва либо множественные изъязвления;
- размеры дефекта – малая язва (до 5 мм), средняя (до 20 мм), большая (до 30 мм), гигантская (более 30 мм);
- стадия заболевания – обострение, ремиссия, рубцевание (красный либо белый рубец), рубцовая деформация желудка;
- течение заболевания – острое (диагноз язвенная болезнь желудка установлен впервые), хроническое (отмечаются периодические обострения и ремиссии);
- осложнения – желудочное кровотечение, прободная язва желудка, пенетрация, рубцово-язвенный стеноз желудка.
Симптомы язвенной болезни желудка
Клиническое течение язвенной болезни желудка характеризуется периодами ремиссии и обострения. Обострению ЯБЖ свойственно появление и нарастание боли в эпигастральной области и под мечевидным отростком грудины. При язве тела желудка боль локализуется слева от центральной линии тела; при наличии изъязвления пилорического отдела – справа. Возможна иррадиация боли в левую половину груди, лопатку, поясницу, позвоночник.
Для язвенной болезни желудка характерно возникновение болевого синдрома непосредственно после еды с нарастанием интенсивности в течение 30-60 минут после приема пищи; язва пилоруса может приводить к развитию ночных, голодных и поздних болей (через 3-4 часа после еды). Болевой синдром купируется прикладыванием грелки к области желудка, приемом антацидов, спазмолитиков, ингибиторов протонной помпы, блокаторов Н2-гистаминовых рецепторов.
Помимо болевого синдрома, ЯБЖ присущи обложенность языка, неприятный запах изо рта, диспепсические явления – тошнота, рвота, изжога, повышенный метеоризм, неустойчивость стула. Рвота преимущественно возникает на высоте боли в желудке, приносит облегчение. Некоторые пациенты склонны вызывать рвоту для улучшения своего состояния, что приводит к прогрессированию заболевания и появлению осложнений.
Атипичные формы язвенной болезни желудка могут проявляться болями в правой подвздошной области (по типу аппендикулярных), в области сердца (кардиальный тип), поясницы (радикулитная боль). В исключительных случаях болевой синдром при ЯБЖ может вообще отсутствовать, тогда первым признаком болезни становится кровотечение, перфорация либо рубцовый стеноз желудка, по причине которых пациент и обращается за медицинской помощью.
Диагностика
При подозрении на язву желудка проводится стандартный комплекс диагностических мероприятий (инструментальных, лабораторных). Он направлен на визуализацию язвенного дефекта, определение причины болезни и исключение осложнений.
- Эзофагогастродуоденоскопия. Является золотым стандартом диагностики язвенной болезни желудка. ЭГДС позволяет визуализировать язвенный дефект у 95% пациентов, определить стадию заболевания (острая либо хроническая язва). Эндоскопическое исследование дает возможность своевременно выявить осложнения язвенной болезни желудка (кровотечение, рубцовый стеноз), провести эндоскопическую биопсию, хирургический гемостаз.
- Гастрография. Рентгенография желудка первостепенное значение приобретает в диагностике рубцовых осложнений и пенетрации язвы в рядом расположенные органы и ткани. При невозможности проведения эндоскопической визуализации рентгенография позволяет верифицировать язву желудка в 70% случаев. Для более точного результата рекомендуется использование двойного контрастирования – при этом дефект виден в виде ниши либо стойкого контрастного пятна на стенке желудка, к которому сходятся складки слизистой оболочки.
- Диагностика хеликобактерной инфекции. Учитывая огромную роль хеликобактерного инфицирования в развитии ЯБЖ, всем пациентам с данной патологией проводят обязательные тесты на выявление H. pylori (ИФА, ПЦР диагностика, дыхательный тест, исследование биоптатов и др.).
Вспомогательное значение при язвенной болезни желудка имеют:
- УЗИ ОБП (выявляет сопутствующую патологию печени, панкреас),
- электрогастрография и антродуоденальная манометрия (дает возможность оценки двигательной активности желудка и его эвакуаторной способности),
- внутрижелудочная pH-метрия (обнаруживает агрессивные факторы повреждения),
- анализ кала на скрытую кровь (проводится при подозрении на желудочное кровотечение).
Если пациент поступил в стационар с клинической картиной «острого живота», может потребоваться диагностическая лапароскопия для исключения перфорации желудка. Язвенную болезнь желудка надлежит дифференцировать с симптоматическими язвами (особенно лекарственными), синдромом Золлингера-Эллисона, гиперпаратиреозом, раком желудка.
Лечение язвенной болезни желудка
Консервативное лечение
К основным целям терапии при ЯБЖ относят репарацию язвенного дефекта, предупреждение осложнений заболевания, достижение длительной ремиссии. Лечение язвенной болезни желудка включает в себя немедикаментозные и медикаментозные воздействия, оперативные методы.
- Немедикаментозное лечение ЯБЖ подразумевает под собой соблюдение диеты, назначение физиотерапевтических процедур (тепла, парафинотерапии, озокерита, электрофореза и микроволновых воздействий), также рекомендуется избегать стрессов, вести здоровый образ жизни.
- Медикаментозное лечение должно быть комплексным, влиять на все звенья патогенеза ЯБЖ. Антихеликобактерная терапия требует назначения нескольких препаратов для эрадикации H. pylori, так как использование моносхем показало свою неэффективность. Лечащий врач в индивидуальном порядке подбирает комбинацию следующих препаратов: ингибиторы протонной помпы, антибиотики (кларитромицин, метронидазол, амоксициллин, фуразолидон, левофлоксацин и др.), препараты висмута.
Хирургическое лечение
При своевременном обращении за медицинской помощью и проведении полной схемы антихеликобактерного лечения риск осложнений язвенной болезни желудка сводится к минимуму. Экстренное хирургическое лечение ЯБЖ (гемостаз путем клипирования либо прошивания кровоточащего сосуда, ушивание язвы) обычно требуется только пациентам с осложненным течением патологии: перфорацией либо пенетрацией язвы, кровотечением из язвы, малигнизацией, формированием рубцовых изменений желудка. У пожилых пациентов, при наличии в анамнезе указаний на осложнения ЯБЖ в прошлом, специалисты рекомендуют сократить сроки консервативного лечения до одного-полутора месяцев.
Абсолютные показания к хирургическому вмешательству:
- прободение и малигнизация язвы,
- массивное кровотечение,
- рубцовые изменения желудка с нарушением его функции,
- язва гастроэнтероанастомоза.
К условно абсолютным показаниям причисляют:
- пенетрацию язвы,
- гигантские каллезные язвы,
- рецидивирующие желудочные кровотечения на фоне осуществляемой консервативной терапии,
- отсутствие репарации язвы после ее ушивания.
Относительное показание – это отсутствие явного эффекта от медикаментозной терапии на протяжении 2-3 лет. На протяжении десятилетий хирургами обсуждается эффективность и безопасность различных видов оперативного вмешательства при язвенной болезни желудка. На сегодняшний день наиболее эффективными признаны резекция желудка, гастроэнтеростомия, различные виды ваготомий. Иссечение и ушивание язвы желудка применяется лишь в крайних случаях.
Прогноз и профилактика
Прогноз при язвенной болезни желудка во многом зависит от своевременности обращения за медицинской помощью и эффективности антихеликобактерной терапии. ЯБЖ осложняется желудочным кровотечением у каждого пятого пациента, от 5 до 15% больных переносят перфорацию либо пенетрацию язвы, у 2% развивается рубцовый стеноз желудка. У детей частота осложнений язвенной болезни желудка ниже – не более 4%. Вероятность развития рака желудка у пациентов с ЯБЖ в 3-6 раза больше, чем среди людей, не страдающих этой патологией.
Первичная профилактика язвенной болезни желудка включает в себя предупреждение заражения хеликобактерной инфекцией, исключение факторов риска развития данной патологии (курение, стесненные условия проживания, низкий уровень жизни). Вторичная профилактика направлена на предупреждение рецидивов и включает в себя соблюдение диеты, исключение стрессов, назначение антихеликобактерной схемы препаратов при появлении первых симптомов ЯБЖ. Пациенты с язвенной болезнью желудка требуют пожизненного наблюдения, эндоскопического исследования с обязательным проведением тестов на H. pylori один раз в полугодие.
Источник