Как начинать утро при панкреатите


Панкреатит – тяжелая патология поджелудочной железы, проявляющаяся мучительной симптоматикой и часто приводящая к серьезным осложнениям. Основным фактором риска развития этого заболевания считают неправильное питание, злоупотребление алкоголем. Для предупреждения обострений обязательным условием является соблюдение строгой диеты. Грамотное составление лечебного меню – задача врача-диетолога. Завтрак при панкреатите должен быть правильно приготовленным из разрешенных при патологии продуктов, достаточно калорийным и полезным.
Основные рекомендации по питанию при панкреатите
На момент обострения от 1 до 3 суток пациент вынужден голодать для того, чтобы разгрузить поджелудочную железу, не вынуждать ее продуцировать ферменты в ответ на поступление пищи в пищеварительный тракт. Отсутствие нагрузки на железу в сочетании с правильным лечением, назначенным врачом, обильным питьем способствует скорейшему стиханию острого воспалительного процесса, выведению токсических продуктов обмена.

В дальнейшем меню больного постепенно расширяется блюдами из разрешенных при панкреатите продуктов. Принципы правильного питания при воспалении поджелудочной железы отображены в лечебной диете № 5П по Певзнеру:
- Суточная калорийность рациона на этапе обострения составляет 1500–1700 Ккал, при ремиссии панкреатита – примерно 2500 Ккал.
- Диета должна быть преимущественно белковой, так как белки с аминокислотами – это строительный материал, необходимый для восстановления поврежденных воспалением паренхиматозных тканей железы. Суточное количество белка должно составлять примерно 50 г − на этапе обострения и до 150 г − при ремиссии.
- Жиров должно быть меньше, чем в рационе здорового человека: не более 40 г − в остром периоде и до 80 г − при ремиссии. Основную часть жиров должны составлять полиненасыщенные жирные кислоты.
- Углеводы должны быть преимущественно сложными. Количество простых углеводов (сахара) максимально снижается для профилактики повышения нагрузки на эндокринную часть поджелудочной железы и развития сахарного диабета. Оптимальный прием большей части углеводов – утро.
- Блюда подаются больному в пюреобразном, перетертом или жидком виде – супы, каши, пюре, муссы, желе, кисели и так далее.
- Температура пищи: 20–50 градусов. Горячая или холодная еда и напитки противопоказаны при панкреатите, гастрите и других болезнях ЖКТ, так как они раздражают слизистые оболочки пищеварительного тракта и усугубляют морфологическое и функциональное состояние поджелудочной железы.
- Питание должно быть дробным: частые (5–6 раз в сутки) приемы пищи маленькими порциями (200–300 г).
- Наилучшими способами приготовления пищи больному панкреатитом: варение, тушение, запекание, паровой способ.
- Рекомендуется пить больше жидкости – примерно 2 л в сутки.
Что можно приготовить на завтрак при заболевании?
Завтрак – очень важный прием пищи. Он способствует «пробуждению» желудочно-кишечного тракта, активизирует процессы пищеварения, ускоряет обмен веществ. При панкреатите на завтрак рекомендуется кушать белковые и углеводистые продукты.

Хорошими вариантами блюд для первой утренней трапезы считаются следующие:
- Кисломолочные продукты: творог, кефир, ряженка, нежирный йогурт домашнего приготовления. Из творога готовят запеканки, пудинги, сырники на пару или в духовке с добавлением фруктовых или овощных пюре. Во время приготовления этих полезных блюд не следует использовать сахар, который требует избыточной секреции инсулина эндокринным аппаратом железы. Особенно противопоказано подслащивание при установленном диагнозе сахарного диабета.
- Омлеты из куриных яиц. В острый период панкреатита лучше удалять желтки при приготовлении блюда. Молоко следует использовать обезжиренное.
- Одним из самых полезных вариантов завтрака считаются каши из злаков, богатых клетчаткой. При хроническом панкреатите или холецистите рекомендуют такие крупы, как овсяная, гречневая, рис. Лучше варить их на воде, при ремиссии заболевания – на молоке напополам с водой, с добавлением небольшого количества сливочного масла.
- Из напитков утром разрешены компоты из сухофруктов, ягод, кисели, зеленый, травяной чай, отвар из плодов шиповника, чистая вода, негазированная щелочная минералка, напиток из цикория.
- Из овощей (кабачки, картофель, тыква и другие из списка разрешенных) завтракать можно запеканкой, овощным пудингом.
- При ремиссии болезни можно позавтракать мясными или рыбными блюдами: суфле, запеканки, отварное, тушеное постное мясо (телятина, индейка, курица) или рыбу (хек, минтай).
Простые и полезные меню на завтрак
Полезные, вкусные блюда на завтрак приготовить несложно самостоятельно в домашних условиях. Предварительно следует посоветоваться с диетологом или гастроэнтерологом. Врач составит суточный рацион, рассчитает калораж блюд, количество белков, углеводов, жиров, которые получит пациент, придерживаясь лечебного меню. Но также подбор продуктов врач осуществляет, исходя из стадии заболевания, наличия сопутствующей патологии и индивидуальной непереносимости того или иного ингредиента.
Ниже представлены несколько вариантов полезных завтраков для больного с панкреатитом.
Завтрак 1

Рисово-тыквенная каша, напиток из цикория и ломтик пшеничного хлеба вчерашней выпечки с небольшим кусочком сыра.
Рецепт каши:
- очистить небольшую тыкву от кожуры, семян,
- порезать ее на маленькие кусочки,
- проварить 20 минут, добавить к тыкве промытый рис в количестве 7 столовых ложек, варить до готовности,
- добавить к каше стакан обезжиренного молока, на медленном огне довести до закипания,
- немного остудить кашу, измельчить ее с помощью блендера до однородного состояния.
Завтрак 2
Диетический белковый омлет с овощами и зеленью, вишневый кисель.

Чтобы приготовить омлет, потребуется 2 яйца, полстакана молока, половина свежего маленького кабачка, томат, пучок зелени (укроп, петрушка), немного оливкового масла.
Этапы приготовления:
- Почистить кабачок, томат: удалить кожицу, сердцевину с семечками, порезать на мелкие кусочки.
- Налить в сковороду масло, потушить овощи до мягкости.
- Отделить белки яиц от желтков, взбить белки вместе с молоком, немного посолить, добавить мелко порубленную зелень и влить полученную смесь в сковороду с овощами.
- Готовить на медленном огне до готовности.
Завтрак 3
Творожно-яблочное суфле и некрепкий черный чай с добавлением небольшого количества молока.

Для приготовления суфле понадобится сладкое яблоко, 200 г обезжиренного творога, 1 яйцо. Рецепт блюда:
- Очистить яблоко от кожуры и сердцевины, натереть на самой мелкой терке.
- Смешать яблочное пюре с творогом и яйцом, взбить эту смесь блендером до однородной массы.
- Разложить творожную массу в силиконовые формочки, поместить их в мультиварку или духовку, выпекать 15−20 минут до приобретения творогом кремового оттенка.
- Перед тем как подать суфле больному, можно немного посыпать его корицей.
Завтрак – важный прием пищи в течение дня. При панкреатите рацион составляется специалистом-диетологом с соблюдением всех правил лечебного питания. На завтрак полезно есть правильно приготовленные белковые, углеводные блюда из разрешенных продуктов. Доктор должен учесть стадию панкреатита, возраст, сопутствующие заболевания пациента. Состояние поджелудочной железы определяется после сдачи назначенных анализов и ультразвукового исследования органов брюшной полости.
Список литературы
- Сборник рецептур блюд диетического питания. Киев Техника 1988 г.
- Харченко Н.Э. Технология приготовления пищи. Издательский центр «Академия» 2004 г.
- Гурвич М.М. Диетология + диетические столы. М. Эксмо 2015 г.
- Морозов, А. Т. Сладкие блюда. М. Экономика 1981 г.
- Плотникова Т. В. Рецептура блюд для детских учреждений. Феникс, 2013 г.
- Мельников И. Повар. Приготовление мясных блюд 2012 г.
- Химический состав пищевых продуктов. Справочные таблицы содержания основных пищевых веществ и энергетической ценности блюд и кулинарных изделий под редакцией И. М. Скурихина, В. А. Шатерникова. М. Легкая и пищевая промышленность, 1984 г.
Источник
Панкреатит – серьезная патология поджелудочной железы, требующее комплексного и длительного лечения. И одним из главных составляющих терапии является лечебный рацион питания, без которого положительный эффект практически невозможен.
Диета при панкреатите поджелудочной железы, в период обострения поможет снять основные симптомы болезни и остановить ее развитие, а также предотвратить новые рецидивы.

Питание в начале обострения
Течение хронического панкреатита характеризуется сменой этапов обострения и ремиссии. Обострение может возникнуть тогда, когда нарушается система питания и в пищу употребляются запрещенные продукты, когда происходит длительный прием сильных медикаментов и по ряду других причин.
Определить появление обострения хронического панкреатита можно по следующим симптомам:
- сильные и резкие боли в области правого подреберья, усиливающиеся после трапезы;
- метеоризм, вздутие живота;
- повышение температуры тела;
- тошнота и сильная рвота;
- появление жидкого стула серого цвета.

Болезнь может обостриться сразу после трапезы (особенно вечерней). При появлении данных симптомов необходимо переходить к строгой лечебной диете и начинать прием медикаментов.
Пища должна быть максимально простой, легкой и щадящей, чтобы уменьшить нагрузку с поджелудочной железы. Продукты не должны содержать жиров животного происхождения, грубых волокон и клетчатки. В самые первые два — три дня начала обострения можно употреблять только чистую негазированную воду (желательно щелочную).
Постепенно количество воды можно увеличивать, а рацион пополнять жидкими блюдами (супами и супами-пюре). Таким образом, щелочь будет понижать концентрацию кислоты в желудке и уменьшит воспаления, а жидкая и полужидкая пища подготовит желудочно-кишечный тракт с переходу на более насыщенное питание.

Примерное лечебное питание в период обострения у взрослого
Рацион лечебного питания на этапе лечения обостренного воспаления внутренних органов может включать в себя следующие блюда:
- протертые крупяные супы на воде и овощном отваре;
- супы-пюре на легкой рыбе или мясе;
- нежирные сыры без приправ;
- напитки и десерты из свежих и сухих фруктов (кроме соков);
- слабый чай;
- котлеты из диетического мяса и рыбы на пару;
- пюре из печеных, тушеных и вареных овощей;
- яйца всмятку;
- паровой или вареный омлет;
- паровые творожные суфле;
- полужидкие крупяные каши;
- шиповниковый чай;
- молоко (только при добавлении в каши и другие блюда).
Рекомендуется употреблять измельченные и протертые продукты, важно также тщательно пережевывать пищу, поскольку болезнь может обостряться из-за лишней нагрузки.
Употребление соли и сахара в этот период необходимо как можно сильнее ограничить, также нельзя добавлять в еду перец и другие приправы. Запрещается прием в пищу маринованных, копченых и соленых продуктов, жареное, слишком жирное, фаст-фуд, свежее мучное и алкоголь. От вредных привычек следует отказаться вовсе.

Чем питаться, когда обострение проходит?
Обострение при хроническом воспалении железы опасно тем, что оставляет рубец по прошествии болезненного периода. При частых появлениях таких рубцов соединительной ткани органа, осуществляющей пищеварительные функции, сохраняется все меньше. Поэтому со временем качество пищеварения серьезно ухудшается.
Чтобы замедлить данный процесс и снизить вероятность появления рецидива, также необходимо соблюдать режим диетического питания. Согласно ему, все блюда можно только варить, запекать, готовить в пароварке и мультиварке. Оптимальным в данный период времени будет пяти — или шестикратный прием пищи ежедневно.
В списке разрешенных продуктов питания при хроническом типе заболевания:
- посушенный белый хлеб, несдобные сухари;
- макароны;
- овощные пюре и супы-пюре;
- молочные продукты;
- яичные белки (допускается до одного желтка в день);
- растительное масло (в ограниченных количествах);
- крупы (лучше в протертом состоянии, измельченные);
- некислые фрукты;
- мясо (содержащее большое количество железа), курица и рыба без жира;
- свежевыжатые соки, компоты.
Для определения пищевой ценности продуктов можно воспользоваться таблицей из поваренной книги. Питаться следует небольшими порциями на сто — двести граммов. Последний прием пищи должен происходить не позднее, чем за два — три часа до сна, при этом слишком длинных промежутков допускать нельзя. Оптимальное время между трапезами – три — четыре часа.
Примерное меню по дням
Первые два — три дня еда запрещена вообще. Позволяется только пить воду в ограниченных количествах. По прошествии данного периода необходим постепенный переход к диетическим блюдам сроком около недели.
Первые сутки
Диета при воспалении поджелудочной железы в период обострения в первый день после голодания может быть таковым:
- Завтрак. Маленькая порция супа (протертого), половина стакана воды.
- Второй завтрак. Запеченное без кожуры яблоко.
- Обед. Половинная порция картофельного пюре без добавок, чашка свежего молока.
- Полдник. Чашка овсяного киселя, постный сухарик.
- Маленькая порция гречневой каши, чашка слабого чая.
Вторые сутки
В этот день разрешено:
- Омлет из яичных белков на пару, чай.
- Запеченная без кожуры груша или яблоко.
- Протертый слизистый суп на крупах, компот, подсушенный хлеб.
- Желе из молока.
- Манная каша на половинном молоке, чай.
Третьи сутки
Основные приемы пищи:
- Порция овсяной каши с водой или на половинном молоке, чай.
- Банан.
- Овощное пюре, ломтик рыбы без жира, приготовленный в воде или на пару, чай.
- Маленькая порция творога с ложкой жидкого меда.
- Рисовая каша с добавлением молока, ромашковый чай.
Четвертые сутки
Разрешенное меню:
- Творожная запеканка на пару или из духового шкафа, чай.
- Натуральный йогурт.
- Порция гречневой каши, диетическая котлета на пару.
- Сухарик или сухое печенье, чашка молока.
- Чашка макарон, паровые овощи, чай.
Пятые сутки
Основной рацион:
- Манная каша.
- Стакан овсяного киселя, сухарик.
- Овощная котлета, куриный бульон без жира, компот из сухофруктов.
- Мусс из фруктов или запеченное яблоко без кожи.
- Овощное пюре, маленькая котлета из рыбного филе на пару.
Шестые сутки
- Рисовая молочная каша, шиповниковый чай.
- Желе из молока или фруктов.
- Овощной суп, котлета (рыбная или мясная без масла), чай.
- Два крекера или сухарика без соли, чай с добавлением молока.
- Паровой картофель с куриным фаршем, чай.
Седьмые сутки
Примерное меню на конец недели:
- Чашка творога с вареньем, молочный чай.
- Запеченное яблоко без кожи.
- Гречневая каша, паровое рыбное или куриное филе.
- Кисель, ломтик подсушенного хлеба.
- Котлета на пару без жира, тушеные овощи.
- Воду разрешается пить в любых количествах.
Список запрещенных продуктов
Любая тяжелая пища (особенно покупная) должна быть исключена из рациона пациента. Кроме того, под запрет попадают полуфабрикаты и фастфуд. Среди основных ограничений также:
- наваристые мясные и рыбные бульоны;
- маринованные продукты;
- копчености и соленья;
- бобовые культуры;
- грибы;
- лук, редис и чеснок (особенно в свежем виде);
- молочные продукты высокой жирности;
- жирные мясные и рыбные продукты;
- алкоголь в любом виде;
- сладости, кондитерские изделия;
- колбасная продукция;
- свежая сдоба и хлеб;
- соусы (особенно томатные и майонезные);
- газированные напитки, крепкий чай и кофе;
- очень кислые или сладкие фрукты.
Даже диетическая пища при неправильной обработке может попасть под запрет. Добавлять слишком много соли и приправы также запрещено.






Особенности питания при нарушении функций органа у детей
Диета для детей мало отличается от разрешенного рациона взрослых при нарушении работы поджелудочной железы. Однако есть и свои нюансы. Так, вместо котлет на пару лучше давать детям пропущенное через мясорубку отварное филе рыбы или курицы, диетическую говядину.
А на завтрак ребенку лучше всего предлагать молочные каши или крупы на воде. При этом нельзя забывать о том, что растущему организму требуется достаточное количество белков, витаминов и минералов в пище.

Особенное внимание следует уделить сладостям. Шоколад, конфеты, кондитерские изделия строго запрещены при лечебном питании. Также нельзя давать детям газированные напитки и покупные соки. Необходимо кормить ребенка по его возрасту и не допускать употребление трудноусвояемой пищи.
Некоторые диетические рецепты
Примеры с подробным описанием этапов приготовления можно извлечь из поваренной книги, если использовать в рецептах только разрешенные продукты.
Картофельные шарики с курицей:
- Отварить куриную грудку, морковь и луковицу, измельчить блендером.
- Приготовить классическое пюре из картофеля. Сделать из него лепешки, положить в середину готовый фарш и завернуть.
- Положить шарики в морозилку на полчаса.
- Запечь продукт в духовом шкафу при температуре 220 градусов до золотистой корочки.

Вкусный гарнир из перловой крупы:
- Отварить половину стакана перловой крупы с двумя стаканами воды в течение сорока пяти минут.
- Слить лишнюю воду, добавить ложку масла.
- В отдельной сковороде потушить порезанную луковицу, морковь и помидор в течение десяти минут.
- Измельчить кашу блендером, добавить овощи.

Простая домашняя диетическая колбаса:
- Измельчить семьсот граммов куриного филе при помощи блендера или мясорубки.
- Добавить в фарш три яичных белка, соль по вкусу и стакан сметаны.
- Выложить третью часть смеси на пищевую пленку и сформировать колбасу, связав края нитками (должно получиться три порции).
- Вскипятить воду в глубокой кастрюле. Убрать с огня. Положить внутрь колбасу и накрыть ее блюдцем, чтобы не всплыла. Отваривать в течение часа.

Блюда можно сочетать между собой, заменять продукты в них на аналоги и вводить в рацион в период восстановления поджелудочной железы. Однако важно обращать внимание на то, что все сочетаемые продукты должны быть разрешены к употреблению во время болезни, чтобы не обострить ее симптомы и не вызвать усиление воспаления.
Источник
Если врачом поставлен больному диагноз – панкреатит поджелудочной железы, значит наряду с пройденным обследованием, лечением, пациенту было подробно рассказано о питание при панкреатите поджелудочной железы меню, рекомендована диета, выдан список разрешенных и запрещенных продуктов и напитков.
Это и есть комплексный подход в современной медицине, помогающий человеку не только подлечится, но и поддерживать результаты долгие годы, сохранять положительные тенденции. Это и есть рецепт здорового образа жизни.
И если больной строго следует всем рекомендациям специалиста, он быстро идет на поправку, привыкает к новому образу жизни и практически живет полноценно. Выясним, что же это за правила питания при больной поджелудочной и возможно ли найти свой рецепт счастья с хорошим здоровьем.

Поджелудочная железа и панкреатит
Поджелудочная железа – один из органов пищеварения (в ЖКТ), важен для здоровья человека, наделен двумя основными функциями (выработка гормонов и помощь в расщеплении белков, жиров и углеводов с участием панкреатического сока).
Панкреатит — это воспалительное заболевание поджелудочной, которое в современном мире настолько часто встречается, что практически, через одного человека можно ставить диагноз. Болезнь молодеет, подвержены ей люди любого возраста, пола.
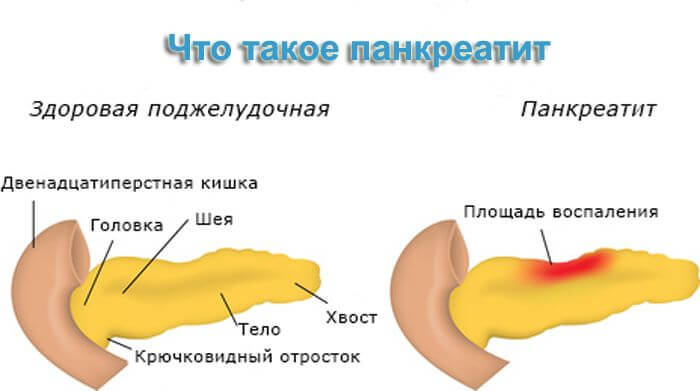
Симптомы, проявляются у человека спустя небольшое время (до получаса) после приема пищи, они примерно у всех одинаковые:
- вздутие живота;
- тошнота (до рвоты);
- диарея;
- боли (то вспыхивающие, то затухающие и по нарастающей в области верхней и средней части живота, как правило).
Человек при этом чувствует себя измученным, раздражительным и созревшим на визит к врачу. Оттягивать процесс не стоит для того, чтобы врач убедился в наличии основных острых признаков болезни и смог правильно поставить предварительный диагноз.
Далее последует назначение анализов, обследования на медицинском оборудовании, на основе данных которых и будет подтвержден диагноз. Начнется комплекс мер по лечению и реабилитации, в том числе врачом-диетологом будут составлены индивидуальная диета при панкреатите поджелудочной и примерное меню.
Различают панкреатит трех форм:
- Начальная (не всегда ярко выражена, может проходить при 1–2 симптомах).
- Острая (сильные боли в животе, повышение температуры, сухость во рту, сильное потоотделение, слабость, изменения в окрасе кожи и пр.).
- Хроническая (появление изжоги, отрыжки, вздутия, боль может быть непостоянно, неярко выражено).
Каждая из форм в настоящее время лечится медикаментозно, но, вместе с тем, с недугом позволяет справляться правильно подобранные диета, продукты, рекомендованные в примерном меню.
Диета при панкреатите
Каковы эти нехитрые, на первый взгляд, но так необходимые больному правила питания при панкреатите поджелудочной железы, рекомендованная диета?

Во-первых, нужно помнить о дробном питании, небольшими объемами (питаться 4–5 раз на день). Так поджелудочная лучше будет справляться с нагрузками. Во-вторых, во избежание рецидивов, обострения ситуации, необходимо отказаться от приема алкоголя, приготовления жирной, острой, копченой пищи, концентрированных бульонов, свежего хлеба, еды, насыщенной пуринами, холодных или очень горячих блюд.
В-третьих, разнообразить свое меню полезными кашами, овощами, фруктами, зеленью. Это такие общие рекомендации, которые должен знать больной и руководствоваться ими. Как правило, назначается врачом стол питания № 5 (это больше в период лечения, восстановления организма).
Разные рецепты блюд можно подглядеть в специальной медицинской литературе, а также найти на профессиональных медицинским сайтах. Меню при панкреатите можно и нужно попросить составить вашего врача.
Первые дни болезни больному желательно голодать. При этом желудок разгружен, поджелудочная тоже не вырабатывает ферменты, следовательно, она может заняться самовосстановлением своих клеток. Постепенно снимается воспаление, наступает улучшение состояния человека.
При голодовке (1–2 дня) необходимо пить минеральную воду без газа, отвары шиповника, ромашки. Это для того, чтобы не наступило обезвоживания организма. После рекомендуется «сесть на щадящую диету» (до недели). Составить меню поможет лечащий врач, если у пациента возникают трудности с этим. Может в силу того, что впервые сталкивается с таким состоянием.
Обычно медиками рекомендуются такие блюда:
- сухари, подсушенный хлеб пшеничный;
- пюре картофельное на воде без добавления сливочного масла;
- каши на воде (желательно хорошо разваренные, как, например рис, овсянка, гречка);
- кисели, морсы, отвары некоторых лечебных трав.
По истечении недели можно вводить новые продукты диетической направленности и разнообразить скудное меню. Нежирный творог, макароны, яйца (белки), овощи (тыкву, капусту белокочанную, кабачки, морковь), нежирные мясо, рыба, фрукты (яблоки, бананы, груши), чай, мед, молоко и т.д. – из этих блюд необходимо строить свой рацион, это можно спокойно, не беспокоясь есть при панкреатите.

Диета при воспалении поджелудочной железы в зависимости от состояния организма, может продолжаться почти до полугода и больше с момента начала заболевания. Но это, обычно, при очень сложных формах. Чаще она ограничивается сроком от месяца до трех. В этот промежуток времени человеку надо питаться по всем правилам, не провоцируя новых «ситуаций».
Меню при панкреатите
А теперь набросаем примерное меню на неделю, отталкиваясь от него, можно комфортно перенести период лечения, восстановления, что-то добавляя, убавляя по своим предпочтениям. Но желательно стараться разнообразно составлять меню на неделю и четко ему следовать. Если какие-то блюда не приходилось раньше готовить, все рецепты доступны в интернете и не составит труда их найти.
Понедельник
- Завтрак 1. Рисовый отвар, отварная курица (грамм 150) с сухариками.
- Завтрак 2. Омлет белковый, сухое печенье, отвар шиповника.
- Обед. Суп из протертых овощей, картофельное пюре и рыба, приготовленная на пару, сухой хлеб, компот из сухофруктов.
- Полдник. Чай с молоком, сухарики.
- Ужин. Морковно-тыквенное пюре. Кусочек хлеба.
Вторник
- Завтрак 1. Овсяная каша на нежирном молоке, хлеб. Чай зеленый.
- Завтрак 2. Нежирный творог с порезанными кусочками бананов.
- Обед. Суп на легком курином бульоне с добавлением разваренного риса, моркови, картофеля, зелени петрушки. Макароны с паровой котлетой из индюшки. Кисель жидкий.
- Полдник. Печенье с нежирным молоком.
- Ужин. Гречневая каша на воде, отварное яйцо. Хлеб пшеничный.
Среда
- Завтрак 1. Пшеничная каша с отварной говядиной (грамм 150), хлеб. Чай с галетами.
- Завтрак 2. Запеканка творожная с изюмом.
- Обед. Суп с клецками. Рис отварной с тефтелями из телятины. Пару кусков хлеба, чай ромашковый.
- Полдник. Отвар шиповника с постным печеньем.
- Ужин. Овощное рагу (капуста, кабачки, морковь, зелень). Обезжиренный кефир, сухарики.
Четверг
- Завтрак 1. Кукурузная каша на молоке, хлеб пшеничный сухой.
- Завтрак 2. Яблочное суфле, печенье.
- Обед. Суп на бульоне из мяса кролика с добавлением овощной заправки. Ячневая каша с рыбой на пару, капустно-морковный
- салат с добавлением растительного (оливкового) масла.
- Полдник. Яблочно-грушевый пудинг. Компот.
- Ужин. Картофельное пюре. Два белка яичных. Кабачки отварные. Простокваша.
Пятница
- Завтрак 1. Овсяная молочная каша (хорошо разваренная, как кисель).
- Завтрак 2. Творог с тертым яблоком.
- Обед. Молочные макароны. Кусочек курицы на пару, пару кусочков хлеба. Морс.
- Полдник. Рисовая запеканка.
- Ужин. Гречневая каша, омлет, кефир.
Суббота
- Завтрак 1. Вермишель с творогом. Чай не крепкий, бублики.
- Завтрак 2. Тыква, запеченная в меду.
- Обед. Протертый картофельный суп с добавлением моркови, укропа.
- Рис с кусочком говядины отварной.
- Полдник. Детское фруктовое пюре. Печенье.
- Ужин. Рыбный рулет с овощами запеченными. Кефир.
Воскресенье
- Завтрак 1. Каша 5 злаков на молоке, банан, сухой хлеб.
- Завтрак 2. Перетертое яблоко, печенье постное.
- Обед. Гречневый суп. Запеченный картофель. Рыба на пару. Хлеб.
- Ужин. Вермишель с творогом, фруктами свежими натертыми. Компот.
Это, повторяюсь, примерное меню, оно как шпаргалка. Получив у врача перечень продуктов, разрешенных к употреблению, больной, конечно, сам, на свой вкус запросто составит и сам меню. Тут важнее не сам набор блюд, а то, чтобы составив себе рацион, человек не соблазнился на пищу жаренную, острую, кислую.
Тяжело продержаться первые пару недель, потом начинается привыкание, желудок, поджелудочная железа уже готовы к такому легкому ассортименту, но при этом полезному, лечебному.
Поберегите свой больной орган, дайте ему время на восстановление! В совокупности с медикаментозным лечением диета при хроническом панкреатите всегда дает отличный результат.
Источник
