Каллезная язва желудка операция

Каллезная язва или омозолелая – это патологическое состояние слизистой желудка, внешне напоминающее большое отверстие глубиной в 3-4 см. Является одним из распространенных и опасных заболеваний желудка и кишечника. Омозолелая язва имеет гладкое дно светлого цвета, по краям имеются уплотнения. По внешним признакам очень похожа на злокачественное образование. Нередки случаи, когда язва проникает глубоко внутрь органа, с которым соприкасается. Поэтому ее дном может служить прилегающий орган, например, печень. Такое проявление болезни делает омозолелую язву схожей с пенетрирующей (проникающей).

Каллезная и пенетрирующая язва: сходства и различия
На стенке желудка образуется язвенная рана с плотными краями, вследствие процесса рубцевания. Зачастую даже после появления рубцов язва продолжает прогрессировать. Проникающий или пенетрирующий вид заболевания протекает с возможными кровотечениями, при этом распространясь на прилегающие органы. Большие язвы желудка протекают как каллезные и одновременно пенетрирующие, с ярко выраженным болевым синдромом. При диагностике заболевания необходимо учитывать то, что два, казалось бы, разных заболевания могут протекать как одно. Поэтому больному назначается обширное комплексное исследование для подтверждения диагноза.
Причины появления каллезной язвы
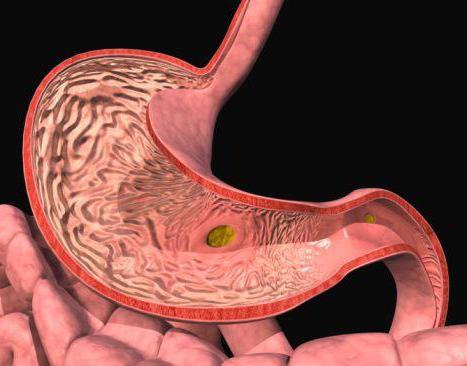
Каллезная язва может возникнуть по следующим причинам:
- Нестабильная работа нервной системы, вызывающая повышение кислотности.
- Инфекционные или гнойные заболевания.
- Дефицит питания, длительное голодание. Из-за длительного отсутствия пищи выделяемый желудочный сок поедает стенки желудка.
- Попадание в полость желудка сильнодействующих химических веществ, вызывающих сильнейшее отравление. Опасные вещества, попадая внутрь организма, вызывают поражение слизистой желудка. Даже небольшое количество химикатов, соприкасаясь со стенками желудка, разъедает его эпителий, приводя к глубоким язвам. Рубцевание пораженных тканей может проходить в течение длительного времени либо не происходить вообще.
- Поражение организма инфекцией Хеликобактер пилори. Вступая в реакцию с желудочным соком, бактерии выделяют аммиак, который очень сильно разъедает стенки органа.
- Чрезмерное и бесконтрольное применение противовоспалительных лекарств. Например, “Аспирин” не дает клеткам восстанавливаться и приводит к образованию незаживающих язв.
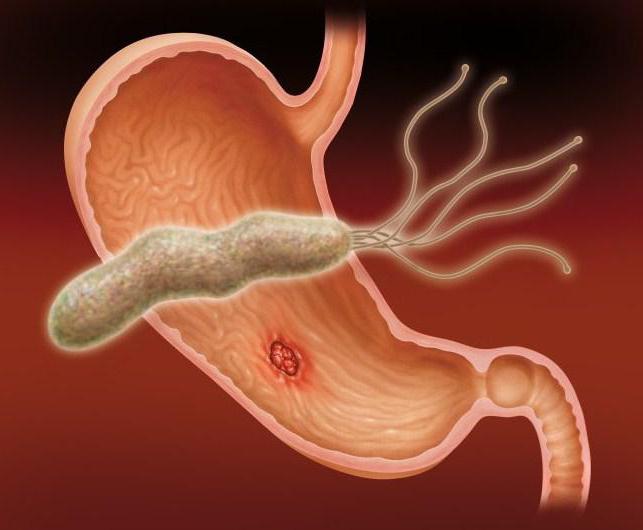
Образование язвы начинается с того, что соляная кислота, вырабатываемая самим желудком, из-за слабой слизистой начинает разрушать мембрану клеток. После уничтожения клеток слизистой на очереди подслизистые. По исследованиям ученых, в 40 % случаев каллезная язва прямой кишки и желудка развивается под воздействием бактерий Хеликобактер пилори, которые способны выживать в соляной кислоте.
Диагностика заболевания
Для постановки правильного диагноза больному назначается комплексное обследование и сдача анализов. Больному назначается проведение всех необходимых диагностических процедур, таких как:
- Рентгенография.
- Магнитно-резонансная томография.
- Биопсия (для исключения злокачественных образований).
- Фиброгастродуоденоскопия.
Полученные результаты исследования позволяют лечащему врачу назначить эффективное лечение.
Язва желудка: симптомы и лечение
Проявление симптомов чаще всего обусловлено принятием пищи. Как правило, уже через несколько минут после перекуса может возникнуть колюще-режущая боль в области живота, иногда боль отдает в позвоночник. Известны случаи, когда болезнь протекала абсолютно бессимптомно и лишь на поздних стадиях обнаруживалась из-за начавшегося кровотечения.
Болезнь не имеет сезонного проявления, поэтому болевые ощущения могут возникнуть в любое время. Это связано с тем, что на месте язвы образуется рубец, состоящий из соединительной ткани, и именно он не дает восстановиться слизистой желудка, вызывая сильные болевые приступы.
Каллезная язва характеризуется следующими проявлениями:
- Сильные болевые приступы в области желудка и двенадцатиперстной кишки.
- Анемия.
- Проблемы с пищеварением.
- Нарушения обмена веществ.
Чтобы снизить болевые ощущения после приема пищи, можно употреблять кисломолочные продукты.
При этом данное заболевание может вызывать и другие симптомы:
- Расстройства кишечника (понос или запоры).
- Постоянная тошнота.
- Кислая отрыжка.
- Повышенное газообразование.
- Изжога.
Операция для устранения прогрессирующей язвы
Каллезная язва желудка лечится только хирургическим путем. Пораженную ткань обрабатывают специальным лазером, вызывая таким образом регенерацию клеток. Также в ходе операции возможно ушивание язвы, ее иссечение исходя из показаний. Далее больному назначается комплексное медикаментозное лечение, нацеленное на восстановление функций желудка и кишечника. Для лечения используются препараты, способствующие быстрой регенерации поврежденных участков.
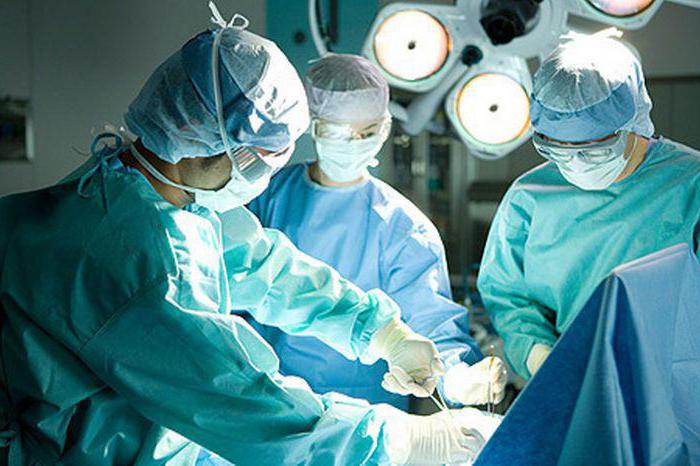
Операция проводится по причине того, что высока вероятность перерождения язвы в рак. Как правило, в 95-98 % случаях достигается положительный результат после оперативного вмешательства.
Диета при каллезной язве
Чтобы не допустить рецидива развития заболевания или не допустить приступа, необходимо придерживаться определенной диеты. Из рациона необходимо исключить:
- Любые полуфабрикаты.
- Копченые продукты.
- Сладкое.
- Мучное.
- Острые и соленые блюда.
- Консервированные продукты.
При наличии заболевания, даже если оно находится в ремиссии, рекомендуется употреблять в пищу:
- Киломолочные и молочные продукты.
- Каши.
- Нежирные бульоны и супы.
- Мясо, приготовленное на пару.
- Морская рыба.
- Овощи, за исключением капусты.
При соблюдении рекомендаций врача, своевременном употреблении лекарств и употреблении в пищу полезных продуктов возможно достижение длительной ремиссии, особенно на ранних стадиях заболевания.
Профилактика развития заболевания

Для исключения рецидивов больному следует строго придерживаться определенных правил:
- Придерживаться назначенной диеты.
- Отказаться от пагубных привычек (курение)
- Отказаться от употребления алкоголя.
- Избегать стрессовых ситуаций.
- Употреблять растительные успокоительные средства.
- Нормализовать режим сна.
В случае если человек впервые сталкивается с болевыми ощущениями в области желудка или кишечника, ни в коем случае не стоит заниматься самолечением, чтобы не допустить развития хронических заболеваний. При подозрении на заболевания ЖКТ необходимо обратиться к врачу для назначения необходимых анализов. При постановке диагноза “язва желудка” симптомы и лечение будут отличаться в зависимости от конкретного вида заболевания.
Источник

Язвенная болезнь желудка – это хроническая полиэтиологическая патология, протекающая с формированием язвенных повреждений в желудке, склонностью к прогрессированию и формированию осложнений. К основным клиническим признакам язвенной болезни относят боль в области желудка и диспепсические явления. Стандартом диагностики является проведение эндоскопического исследования с биопсией патологических участков, рентгенографии желудка, выявление H. pylori. Лечение комплексное: дието- и физиотерапия, эрадикация хеликобактерной инфекции, оперативная коррекция осложнений заболевания.
Общие сведения
Язвенная болезнь желудка (ЯБЖ) – циклично рецидивирующая хроническая болезнь, характерным признаком которой служит изъязвление стенки желудка. ЯБЖ является наиболее распространенной патологией желудочно-кишечного тракта: по разным данным, в мире этим недугом страдают от 5 до 15% населения, причем среди жителей городов патология встречается в пять раз чаще. Многие специалисты в области гастроэнтерологии объединяют понятия язвенной болезни желудка и двенадцатиперстной кишки, что является не совсем корректным – изъязвления в 12-перстной кишке диагностируют в 10-15 раз чаще, чем язвы в желудке. Тем не менее, ЯБЖ требует тщательного изучения и разработки современных методов диагностики и лечения, так как это заболевание может приводить к развитию летальных осложнений.
Около 80% случаев первичного выявления язвы желудка приходится на трудоспособный возраст (до 40 лет). У детей и подростков язвенную болезнь желудка диагностируют крайне редко. Среди взрослого населения отмечается преобладание мужчин (женщины болеют ЯБЖ в 3-10 раз реже); но в пожилом возрасте половые различия заболеваемости сглаживаются. У женщин заболевание протекает легче, в большинстве случаев бессимптомно, редко осложняется кровотечениями и прободением.
Язвенная болезнь желудка занимает второе место среди причин инвалидизации населения (после сердечно-сосудистой патологии). Несмотря на длительный период изучения данной нозологии (более столетия), до сих пор не найдены терапевтические методы воздействия, способные остановить прогрессирование болезни и полностью излечить пациента. Заболеваемость ЯБЖ во всем мире непрерывно растет, требуя внимания терапевтов, гастроэнтерологов, хирургов.

Язвенная болезнь желудка
Причины
Заболевание является полиэтиологичным. По степени значимости выделяют несколько групп причин.
- Основным этиологическим фактором формирования язвенной болезни желудка служит инфицирование H.pylori – более чем у 80% пациентов выявляются положительные тесты на хеликобактерную инфекцию. У 40% больных язвенной болезнью желудка, инфицированных бактерией хеликобактер, анамнестические данные указывают на семейную предрасположенность к этому заболеванию.
- Второй по значимости причиной формирования язвенной болезни желудка считают прием нестероидных противовоспалительных медикаментов.
- К более редким этиологическим факторам данной патологии причисляют синдром Золлингера-Эллисона, ВИЧ-инфицирование, заболевания соединительной ткани, цирроз печени, болезни сердца и легких, поражение почек, воздействие стрессорных факторов, которые приводят к формированию симптоматических язв.
Патогенез
Основное значение для формирования язвенной болезни желудка имеет нарушение баланса между защитными механизмами слизистой оболочки и воздействием агрессивных эндогенных факторов (концентрированная соляная кислота, пепсин, желчные кислоты) на фоне расстройства эвакуаторной функции ЖКТ (гипокинезия желудка, дуодено-гастральный рефлюкс и т. д.). Угнетение защиты и замедление восстановления слизистой оболочки возможно на фоне атрофического гастрита, при хроническом течении хеликобактерной инфекции, ишемии тканей желудка на фоне коллагенозов, длительном приеме НПВС (происходит замедление синтеза простагландинов, что приводит к снижению продукции слизи).
Морфологическая картина при язвенной болезни желудка претерпевает ряд изменений. Первичным субстратом возникновения язвы является эрозия – поверхностное повреждение эпителия желудка, формирующееся на фоне некроза слизистой оболочки. Эрозии обычно выявляют на малой кривизне и в пилорическом отделе желудка, дефекты эти редко бывают единичными. Размеры эрозий могут колебаться от 2 миллиметров до нескольких сантиметров. Визуально эрозия представляет собой дефект слизистой, не отличающийся по виду от окружающих тканей, дно которого покрыто фибрином. Полная эпителизация эрозии при благоприятном течении эрозивного гастрита происходит в течение 3 суток без формирования рубцовой ткани. При неблагоприятном исходе эрозии трансформируются в острую язву желудка.
Острая язва образуется при распространении патологического процесса вглубь слизистой оболочки (дальше ее мышечной пластинки). Язвы обычно единичны, приобретают округлую форму, на срезе имеют вид пирамиды. По внешнему виду края язвы также не отличаются от окружающих тканей, дно покрыто фибриновыми наложениями. Черная окраска дна язвы возможна при повреждении сосуда и образовании гематина (химическое вещество, образующееся при окислении гемоглобина из разрушенных эритроцитов). Благоприятный исход острой язвы заключается в рубцевании в течение двух недель, неблагоприятный знаменуется переходом процесса в хроническую форму.
Прогрессирование и усиление воспалительных процессов в области язвенного дефекта приводит к повышенному образованию рубцовой ткани. Из-за этого дно и края хронической язвы становятся плотными, по цвету отличаются от окружающих здоровых тканей. Хроническая язва имеет склонность к увеличению и углублению в период обострения, во время ремиссии она уменьшается в размерах.
Классификация
До сегодняшнего дня ученые и клиницисты всего мира не смогли достигнуть согласия в классификации язвенных дефектов желудка. Отечественные специалисты систематизируют данную патологию по следующим признакам:
- причинный фактор – ассоциированная или не связанная с H. pylori ЯБЖ, симптоматические язвы;
- локализация – язва кардии, антрального отдела или тела желудка, пилоруса; большой либо малой кривизны, передней, задней стенки желудка;
- количество дефектов – одиночная язва либо множественные изъязвления;
- размеры дефекта – малая язва (до 5 мм), средняя (до 20 мм), большая (до 30 мм), гигантская (более 30 мм);
- стадия заболевания – обострение, ремиссия, рубцевание (красный либо белый рубец), рубцовая деформация желудка;
- течение заболевания – острое (диагноз язвенная болезнь желудка установлен впервые), хроническое (отмечаются периодические обострения и ремиссии);
- осложнения – желудочное кровотечение, прободная язва желудка, пенетрация, рубцово-язвенный стеноз желудка.
Симптомы язвенной болезни желудка
Клиническое течение язвенной болезни желудка характеризуется периодами ремиссии и обострения. Обострению ЯБЖ свойственно появление и нарастание боли в эпигастральной области и под мечевидным отростком грудины. При язве тела желудка боль локализуется слева от центральной линии тела; при наличии изъязвления пилорического отдела – справа. Возможна иррадиация боли в левую половину груди, лопатку, поясницу, позвоночник.
Для язвенной болезни желудка характерно возникновение болевого синдрома непосредственно после еды с нарастанием интенсивности в течение 30-60 минут после приема пищи; язва пилоруса может приводить к развитию ночных, голодных и поздних болей (через 3-4 часа после еды). Болевой синдром купируется прикладыванием грелки к области желудка, приемом антацидов, спазмолитиков, ингибиторов протонной помпы, блокаторов Н2-гистаминовых рецепторов.
Помимо болевого синдрома, ЯБЖ присущи обложенность языка, неприятный запах изо рта, диспепсические явления – тошнота, рвота, изжога, повышенный метеоризм, неустойчивость стула. Рвота преимущественно возникает на высоте боли в желудке, приносит облегчение. Некоторые пациенты склонны вызывать рвоту для улучшения своего состояния, что приводит к прогрессированию заболевания и появлению осложнений.
Атипичные формы язвенной болезни желудка могут проявляться болями в правой подвздошной области (по типу аппендикулярных), в области сердца (кардиальный тип), поясницы (радикулитная боль). В исключительных случаях болевой синдром при ЯБЖ может вообще отсутствовать, тогда первым признаком болезни становится кровотечение, перфорация либо рубцовый стеноз желудка, по причине которых пациент и обращается за медицинской помощью.
Диагностика
При подозрении на язву желудка проводится стандартный комплекс диагностических мероприятий (инструментальных, лабораторных). Он направлен на визуализацию язвенного дефекта, определение причины болезни и исключение осложнений.
- Эзофагогастродуоденоскопия. Является золотым стандартом диагностики язвенной болезни желудка. ЭГДС позволяет визуализировать язвенный дефект у 95% пациентов, определить стадию заболевания (острая либо хроническая язва). Эндоскопическое исследование дает возможность своевременно выявить осложнения язвенной болезни желудка (кровотечение, рубцовый стеноз), провести эндоскопическую биопсию, хирургический гемостаз.
- Гастрография. Рентгенография желудка первостепенное значение приобретает в диагностике рубцовых осложнений и пенетрации язвы в рядом расположенные органы и ткани. При невозможности проведения эндоскопической визуализации рентгенография позволяет верифицировать язву желудка в 70% случаев. Для более точного результата рекомендуется использование двойного контрастирования – при этом дефект виден в виде ниши либо стойкого контрастного пятна на стенке желудка, к которому сходятся складки слизистой оболочки.
- Диагностика хеликобактерной инфекции. Учитывая огромную роль хеликобактерного инфицирования в развитии ЯБЖ, всем пациентам с данной патологией проводят обязательные тесты на выявление H. pylori (ИФА, ПЦР диагностика, дыхательный тест, исследование биоптатов и др.).
Вспомогательное значение при язвенной болезни желудка имеют:
- УЗИ ОБП (выявляет сопутствующую патологию печени, панкреас),
- электрогастрография и антродуоденальная манометрия (дает возможность оценки двигательной активности желудка и его эвакуаторной способности),
- внутрижелудочная pH-метрия (обнаруживает агрессивные факторы повреждения),
- анализ кала на скрытую кровь (проводится при подозрении на желудочное кровотечение).
Если пациент поступил в стационар с клинической картиной «острого живота», может потребоваться диагностическая лапароскопия для исключения перфорации желудка. Язвенную болезнь желудка надлежит дифференцировать с симптоматическими язвами (особенно лекарственными), синдромом Золлингера-Эллисона, гиперпаратиреозом, раком желудка.
Лечение язвенной болезни желудка
Консервативное лечение
К основным целям терапии при ЯБЖ относят репарацию язвенного дефекта, предупреждение осложнений заболевания, достижение длительной ремиссии. Лечение язвенной болезни желудка включает в себя немедикаментозные и медикаментозные воздействия, оперативные методы.
- Немедикаментозное лечение ЯБЖ подразумевает под собой соблюдение диеты, назначение физиотерапевтических процедур (тепла, парафинотерапии, озокерита, электрофореза и микроволновых воздействий), также рекомендуется избегать стрессов, вести здоровый образ жизни.
- Медикаментозное лечение должно быть комплексным, влиять на все звенья патогенеза ЯБЖ. Антихеликобактерная терапия требует назначения нескольких препаратов для эрадикации H. pylori, так как использование моносхем показало свою неэффективность. Лечащий врач в индивидуальном порядке подбирает комбинацию следующих препаратов: ингибиторы протонной помпы, антибиотики (кларитромицин, метронидазол, амоксициллин, фуразолидон, левофлоксацин и др.), препараты висмута.
Хирургическое лечение
При своевременном обращении за медицинской помощью и проведении полной схемы антихеликобактерного лечения риск осложнений язвенной болезни желудка сводится к минимуму. Экстренное хирургическое лечение ЯБЖ (гемостаз путем клипирования либо прошивания кровоточащего сосуда, ушивание язвы) обычно требуется только пациентам с осложненным течением патологии: перфорацией либо пенетрацией язвы, кровотечением из язвы, малигнизацией, формированием рубцовых изменений желудка. У пожилых пациентов, при наличии в анамнезе указаний на осложнения ЯБЖ в прошлом, специалисты рекомендуют сократить сроки консервативного лечения до одного-полутора месяцев.
Абсолютные показания к хирургическому вмешательству:
- прободение и малигнизация язвы,
- массивное кровотечение,
- рубцовые изменения желудка с нарушением его функции,
- язва гастроэнтероанастомоза.
К условно абсолютным показаниям причисляют:
- пенетрацию язвы,
- гигантские каллезные язвы,
- рецидивирующие желудочные кровотечения на фоне осуществляемой консервативной терапии,
- отсутствие репарации язвы после ее ушивания.
Относительное показание – это отсутствие явного эффекта от медикаментозной терапии на протяжении 2-3 лет. На протяжении десятилетий хирургами обсуждается эффективность и безопасность различных видов оперативного вмешательства при язвенной болезни желудка. На сегодняшний день наиболее эффективными признаны резекция желудка, гастроэнтеростомия, различные виды ваготомий. Иссечение и ушивание язвы желудка применяется лишь в крайних случаях.
Прогноз и профилактика
Прогноз при язвенной болезни желудка во многом зависит от своевременности обращения за медицинской помощью и эффективности антихеликобактерной терапии. ЯБЖ осложняется желудочным кровотечением у каждого пятого пациента, от 5 до 15% больных переносят перфорацию либо пенетрацию язвы, у 2% развивается рубцовый стеноз желудка. У детей частота осложнений язвенной болезни желудка ниже – не более 4%. Вероятность развития рака желудка у пациентов с ЯБЖ в 3-6 раза больше, чем среди людей, не страдающих этой патологией.
Первичная профилактика язвенной болезни желудка включает в себя предупреждение заражения хеликобактерной инфекцией, исключение факторов риска развития данной патологии (курение, стесненные условия проживания, низкий уровень жизни). Вторичная профилактика направлена на предупреждение рецидивов и включает в себя соблюдение диеты, исключение стрессов, назначение антихеликобактерной схемы препаратов при появлении первых симптомов ЯБЖ. Пациенты с язвенной болезнью желудка требуют пожизненного наблюдения, эндоскопического исследования с обязательным проведением тестов на H. pylori один раз в полугодие.
Источник
