Классификация по шелагурову хронический панкреатит
KÅÐ#Ë×ÖxàSòóùÑã(Ü*=ÕÞA+¥Ô¨+5
Z8
%º´Rç¢ÔrØÉbRB ä~Ã/Ê« HÓºFÈîT·®pù²ëN5în;øØ!+êñ°çÌ8ºÞe3u
s6ó¼çnZ’as!&Z ¼Pnº²Kê@HÚ Ìm{¹UþV|륾Þ)a>kå;KöñÌeÎ{“2»HRº0zSÀ÷âÂ$Æf//kµ¤¤ÊI¡hâ//ûtÖ639ÂÅ}׸OLq,éµëÅ+Ï3ÓéQ©3¨ ÛÇe{5#¥Ðº_Í®¢¾¼èPmðöiÔlg*Ù;&(Û¤JÎ.aÒQÙСcÍáø&]vâBÍ ·¬ª¸ ZPms
B),ó^Kbo
.Út©,YÑb×Â(%ËĪ¢e`b3nsØaJq{¬jSDð©ÎQæöz+W:
Tk³+úaWJJû1ç£êªe«ôR>0*ÊÑayÍ{®ºå%+Lõç ±µ^c1ÂÄQÙkµ(Ñ÷ÖÔþxèÝÑÚ>È
¥²EõQç-*CMZD:ì1^ÎM4#h `’°IÝwo¼ 2`¿3·æÐ=mh¾§¥xr·+ú:B7ÂÀë ¨Á{.É8NÕ8³êCZîgÇVXO}ÈÊý¼IƶJå¸â¼”ʳªÔ¶ÐcÓ6ÞzlɧHÙè0ûÆ£êp]±~®gno3tu^ñµAºªé$±èâ¨+HZ?åFå¬Uù$æh§wê$2«4
Í°Z%Ak&þXäVs KûB|¬-
äÏWNµrªbNǼV×ê¡ìß´Ý=®±b,Á}Þw SõÂéÞ¦«ß>¿uo^ÙÙXß¡]$ÍO$’)öä8ßyGZÏ
9ïp Û·s
²jC²S%êàö}0ßv)òDø&]¾WùÈÏow*Øôõ_%5Uèë«SI$ö¥¬¹å^ý|pB
¶UgÝbåßjéO´jfcðÏUU3¹LܼÅèY?½Ä«ÛR`¤@BÆî¯;#kÚJå¶P_ÄÓÌÍåÀ!·/Î)¦Éë|C½!i’i&&Ð|K¾».:®ïp¥ ¯®4ø:o¿K¬ÊrÚÈÂå
wº³o¿úêÅ>öÛ9SyήÊ%Ò£¬(®”ÿ43öy’S±Jèçþx±÷M»cÔÇ»ÏY+T¸õdÿôfú
endstream
endobj
28 0 obj
>/ProcSet[/PDF/Text/ImageB/ImageC/ImageI] >>/MediaBox[ 0 0 720 540] /Contents 29 0 R/Group>/Tabs/S/StructParents 3>>
endobj
29 0 obj
>
stream
xYÉk7ÝüZvX-©4¹à¾¶ChÈ”dUÉÿ/”©4ßÛÉÂÓm©ÆSUGjòþ9ß¿Î? &òqÉßÇ#2ƸÌ#Q~?~ùBþ:8ù£¬aLs&»Eß¾?äöu&¤QÀÏãáý.8ê¬$ßD/pb’´@’5Q×÷Çïg&>4Øì?¯;üHü|âòK@ã3ɽ0qñÏebIûßá{ø ÒývO[]Dêø,¢ý³ðý7òùãñpóÞ´éÎ!n¹÷HPÙ¡àÆEN’º£R´ÁÛd’ÎíüÜ.ÛbX4ÂæÆàæ}¿«ðNàÝüzs_+)°TÙΰ7ò]ݹÈè²Ç¥¬Ï” ©ÔE7oÄ¿»½w¹ºnôAÁp±KÙ)
i¼FpLÕàar@1ÃwØâ¤W~;×UbÂ(Lçþ)A¥Â”èðÜC±ª®YnüÙ *>»ø¥}ñ`Wѯhßñ¼¿
CªÁ»ÚçµD;¢7lM³»·¸ö$o,íÁßè¿+þ£ ÐÓaSèrU´òÂR¦Lba|äukòµz°”Ïø;4Ë/ç&¹Dú4(¾u]å¨49ºm’Qµ1″
TEÕõµõéQÜ0V Æ@cñ½U|UÑÕÙó¶UÏÃN-©5£’± AÄ8Ïøl³+Jßß´ê
&¥rG¸ç*Hp%ãA{¯-¼`.µ»É¨sC°
BÌC@$ë@SÔLp®ÅWåØ4¯Vr^b5©~pÓ¿?. ýà
È”°ý ½ùß’¹Ýþ{¬ïþ~µÓ|9!Wæ.PË×yl×°êG¤áhD@Üæ?/)~{¥ï³£ÕYÖÐ~³V[EsT©Q[Àæ, zÔÜ¡mìjµKGÔtêÎáàc±Í©½fhÞ1pÞ`Ik
U;Ê«`1ëøóK 5*¾×¨1ªu§w³S-¶êÐtEËÙx
Îø4¡CpbÞSkQ¦Òʲ»îmE¥-*JéÆE»s{|þ{T¨¾ÛÆ,æ~IH£!u4°[a[ÚR a(Ê6a,¤¤`ÆåÜë`PXq=q²gqIc#9T9D4Nc0+¨
JÏ¡åhln´,ñƹO×f¤4·+Ò6#
9Ôes³é]·ûBj|µå!f,k.9ð-»ÊýÁ”ùÐ-ØmÕÿBkÊ ¤eæÍevc«:ï{ÁcÉu5ÚËfÃìð³#q
ÞfU$±~+
ZQ¡¾r2éKÈȽ)mÃA[m%¾þâzs^mÐòèS
mÔå³*á ¯¡Zj-f¼x¯¢ñ}êhòzฺò¾Êó0çPuXÁü
ùµzXÛBuÐ02Ë:òë±#q®½ùÉ Ë¡n,LR7åXY`{i£Õ©øÛý?æϪòÜ @6ÐÉC ”ð¸ã”̹æ6]¿Ä:Áj´K:º=ÖÈ ·Z±`0¹Ì31^7’ë O¶e
îóÏÉ$GÇ(øf”]gýôZ;
r»ë¯sËã5H»ùA¥6°9ªÍS}ç X]üi×>mn[³{F£Î¶²Ü¿rNÕµ`-Xù¼Éy¸çã{nZäm¹©5ò¿åOLʾbÔêWÑl~½ÚÚ
Ñý¡=ódÏlúO²Q÷ñïÓÓ§
5¹9üF5júÇýÝn qÁqUF¦ïhð¡X[¥ïx~N?ñ8H¾^@ó¿1ñ{Ò,P ¥’7#»äX¼Õ§×ìrÚ±ï_MsÓ9_(/pkëþÉÅÛ×gooóàüåpÕ6P±õ=’ÊT¬µÐnX3(Ñ°¦5å*’×èÔ¸zrÿÎÁÍzâ_yuxæÖÙIÈ´´”÷³~K ^ïÃäëÐKÉSXí¯³²bdH¹±â¤e
‘-¦á3¦t0ú0ùÿz+3
ÑòTëÊ Îèt¢¤wø^gQÏWI,
1zKÄÍÍs }6)«!)9Øð
RÃR®ê{5&c.WÓ|N@~ÊØæÚ}:@^”Èø-*>ZÌ9|öî¾íJqAí/¦Ñ
Ó
sö6] Êq]`¢a] .¤´õ¥ôR¤=S|eè®ÿ[¸jæ}çxA>ÐGÍì9ñZìpì¹dÌÖK±2¡YAC°@°/ñsP ;KëtZ©º@ö×ØÕº,å6Êqc¢a#.¯«oÇ
pÃÅèv%?¼&H(«Pz^aÂLÆdÜ¢§þ{^
)òÊl§Y¿Sëì«ÍDÑJª¹qÑÛ&°àÄ´¬:Pm©¤¹_âë×KFzÙ&Ü1U¡â~e¢[æ9
è[DÈÁE¦28lAómýÊ”½HlikïÒoFr ä»HÙD G &vAËì8¼j¾î±
DѥзÇEÌöùnåήì§Tú½yl?
cì§,nqqÉ*¢r¡âê¿[Ëñ Ø:}¢5’úìµûae|4[NùÐ*¡Þ§W¯¹pºª,ûÚà£Õ%`pë-
Væ¨^·öÔxí¸&2pÎq¦ÄºL²¬¬i´Êg`÷5#÷
ååÈ.’¨RçEué5¾)8ì?p( ³*«sGîg È!iï
~ÞRìبÑIpǺøWsnÕyÐ[¼¤öjѨWÃqÓ2´ÇeÃRWXkE+úË]Ùvv;î¸ ª|´ù°!`X üD«_7÷£Úú¾3vOÑÑ%’-õ h
oBOÈ=yÿè~ó*üG=j9Ô¹®^yE½ÒÛÛ:b,?B2·2ɽùêLR%ò>cÁ±n«ñMõ1MÔáÕ0··»ä Zö[ØX
Áüs}Я² 3f’´QöÄ¥[t´eH¥à}I´è«qÁ½ÉÂq¯h*d1Wcë®ÝCþÕA’j6Uð°Ñc»Khå?VãnZyüá¸üÍ°ü!8Gf 2QµÞNÎGÑþZ1ÐÛÄOÞ z*a0Qùì
oØ=7Üîع϶Yn%mûsQ3àÐñ(P½r´ÝyÖnUÍÝÇËÁ:E’ÿ¦â®³·Õ[qLnó&ê¸X©ÓF½®ªHýîºÍ]³[¼4÷¤{·¸¯àÎøeá=»BU©Süä¢:(yL®°z!k¬ÎÍV¸ÅÛ£ò¥TU¯çã5~ØÒpȾ>ÂZfjÅÑ3éË íT«ª1Mo áðViF7ÄbåÓËCþù,Í[÷ ,%ónZQ^)1Çdÿëå#Êñ-©h Ó¡’!0Ny£¦BoIoÅØÆ* Þ¸çÛ (Ç1A¸ex X
Péõ»R!,Hí®q ×Øv§´N
MÖìÆ”Z,ágY0
,f¯µjû¯ZWm¸ÏçºRnQr¥ÃñOìÇv;8öÀvÈP¤³½ÛÃ*)ÞÄrs!o
Ôõ#ÈN©ÌÏí
Источник
Хронический панкреатит является прогрессирующим заболеванием и характеризуется нарастающим замещением тканей поджелудочной железы соединительной тканью (склероз) и прогрессирующей очаговой, сегментарной или диффузной деструкцией экзокринной ткани.
Это заболевание встречается довольно часто, однако распознавание его представляет значительные трудности. Объясняется это тем, что хронический панкреатит не имеет характерной клинической картины, в результате чего он часто протекает под видом других заболеваний органов брюшной полости (язвы желудка или двенадцатиперстной кишки, гастрита, холецистита, гепатита и др.).
Классификация хронического панкреатита. Принято различать следующие формы хронического панкреатита:
- Рецидивирующий панкреатит. Эта форма встречается у большинства больных, перенесших острое воспаление поджелудочной железы. Суть ее заключается в периодически повторяющихся атаках острого панкреатита.
- Болевой панкреатит. Для этой формы панкреатита характерным является наличие постоянных, различной силы болей, локализующихся в эпигастрии и иррадиирующих в поясничную область и в левое подреберье. Боли часто сопровождаются диспепсическими расстройствами (тошнотой, рвотой).
- Псевдотуморозная (желтушная) форма хронического панкреатита характеризуется развитием значительного уплотнения ткани головки поджелудочной железы, что приводит к сдавлению желчного протока и возникновению механической желтухи. Основными признаками этой формы панкреатита являются небольшие болевые ощущения в области правого подреберья и эпигастральной области, похудание, диспепсические расстройства, медленно нарастающая желтушность кожи и склер.
- Склерозирующая (индуративная) форма хронического панкреатита развивается при желчнокаменной болезни, заболеваниях большого дуоденального сосочка, хроническом алкоголизме и протекает с нарушением внешней и внутренней секреторной функции поджелудочной железы.
- Калькулезная форма (панкреатолитиаз, калькулезный панкреатит) характеризуется образованием конкрементов в паренхиме поджелудочной железы или в ее протоковой системе. Проявления калькулезного панкреатита похожи на клиническую картину рецидивирующего панкреатита.
- Кистозная форма. При этой форме панкреатита в ткани поджелудочной железы образуются кисты. Принято различать истинные и ложные кисты поджелудочной железы.
Истинными называются кисты, внутренняя поверхность которых выстлана эпителием. Они развиваются при закупорке выводных протоков желез, а также в результате отшнуровывания отдельных долек и мелких ходов при хроническом панкреатите. К истинным кистам относятся цистаденомы и врожденные кисты поджелудочной железы.
Ложными называются кисты, капсула которых внутри не выстлана эпителием. Эти кисты встречаются чаще истинных и возникают на месте некроза ткани поджелудочной железы, развивающегося при остром воспалении ткани железы, а также после ее травматического повреждения. Величина таких кист различна — от небольших размеров до размеров головы взрослого человека. В полости кисты содержится желтого или шоколадного цвета жидкость, в которой обнаруживаются панкреатические ферменты.
Этиология хронического панкреатита.
По этиологическим факторам принято выделять первичные и вторичные панкреатиты. Для первичных хронических панкреатитов характерно развитие хронического воспалительного процесса первично в самой поджелудочной железе. Причиной развития первичного хронического панкреатита в большинстве случаев является длительное употребление алкоголя — алкоголизм.
Нарушение кровообращения в ткани поджелудочной железы приводит к развитию ишемического хронического панкреатита. Обычно такой панкреатит возникает у пожилых людей, страдающих атеросклерозом и гипертонической болезнью. Такой панкреатит принято называть идиопатическим. Приблизительно у 3,5% больных с гиперпаратиреодизмом встречается хронический панкреатит. В его патогенезе имеет значение увеличение содержания кальция и белка в панкреатическом соке.
Вторичные панкреатиты являются следствием патологических процессов, развивающихся в органах, находящихся в непосредственной близости к поджелудочной железе или функционально связанных с ней. К этим патологическим процессам относятся:
- желчнокаменная болезнь (калькулезный холецистит, холедохолитиаз);
- стеноз, воспаление (оддит), полиноз большого дуоденального сосочка;
- парапаниллярные дивертикулы;
- пенетрирующая язва желудка или двенадцатиперстной кишки.
Клиническая картина хронического панкреатита. Основными симптомами хронического панкреатита являются боли, диспепсические расстройства, похудание, нарушение функции кишечника. Боли характеризуются различной интенсивностью, локализуются в верхней половине живота, иррадиируют в поясничную область, нередко носят опоясывающий характер. Они обычно возникают после погрешностей в диете (обильной жирной или острой пищи, приема алкоголя).
Диспепсические расстройства проявляются ухудшением аппетита, появлением тошноты, отрыжки, метеоризма, нарушением функции кишечника (понос или запор). Стул у больных с хроническим панкреатитом может быть обильным, водянистым, с гнилостным запахом и содержать большое количество жира. Диспепсические расстройства обычно обусловлены недостаточностью экскреторной функции поджелудочной железы и плохим перевариванием жиров, белков и углеводов.
При осмотре больных с хроническим панкреатитом обращает на себя внимание их внешний вид. Часто выявляются похудание, сероватый или желтушный цвет кожи, осунувшиеся черты лица.
Пальпация живота больного с хроническим панкреатитом выявляет болезненность в эпигастральной области, а также атрофию мышц в области проекции поджелудочной железы (симптом Groth). Пальпация зоны расположения поджелудочной железы может установить наличие плотного поперечно расположенного тяжа. При образовании кисты поджелудочной железы в эпигастральной области пальпируется опухолевидное образование овальной формы, эластической консистенции, умеренно болезненное.
Диагностику хронического панкреатита условно можно разделить на 3 этапа:
- выявление этиологических факторов, при которых может развиться хронический панкреатит;
- обнаружение панкреатической недостаточности с помощью лабораторных методов исследования;
- установление морфологических изменений в поджелудочной железе.
Первый этап обусловлен тем, что хронический панкреатит чаще всего возникает как следствие патологического процесса, развивающегося в желчевыводящей системе, в желудке или двенадцатиперстной кишке. Поэтому у больных с желчнокаменной болезнью и ее осложнениями, а также у больных с язвенной болезнью желудка и двенадцатиперстной кишки, с парапапиллярными дивертикулами, дуоденитом и оддитом надо предполагать возможное наличие хронического панкреатита. О хроническом панкреатите следует думать в случаях, когда у пациентов имел место острый панкреатит или в анамнезе была травма живота (кистозные формы панкреатита).
Второй этап диагностики хронического панкреатита связан с лабораторными методами исследования, которые позволяют установить изменения, обусловленные нарушением внешней и внутренней функции поджелудочной железы.
Исследование внешней секреции поджелудочной железы производится путем определения ферментов поджелудочной железы в крови, моче и дуоденальном содержимом. Кроме этого исследуется кал на переваривание и всасывание жира и белка в кишечнике.
При хроническом панкреатите содержание ферментов поджелудочной железы (амилазы, липазы) в крови обычно нормальное или пониженное. Наиболее показательно для хронического панкреатита увеличение в крови трипсина.
Исследование панкреатических ферментов в дуоденальном содержимом наиболее точно можно определить с помощью стимулятора секреторной функции поджелудочной железы (соляной кислоты или секретина). У больных с хроническим панкреатитом выделение количества ферментов в дуоденальном содержимом часто бывает снижено. В связи с недостаточностью выделения ферментов в кишечнике нарушается процесс переваривания белков, жиров и углеводов. Это проявляется стеатореей (наличием большого количества непереваренного жира в кале), а также креатореей (наличием в кале непереваренных мышечных волокон).
Исследование внутренней секреции поджелудочной железы проводится путем определения количества сахара в крови и моче. При хроническом панкреатите отмечается нарушение углеводного обмена, проявляющееся увеличением сахара в крови и моче (инсулинозависимый диабет).
Третий этап предусматривает использование специальных методов исследования, которые дают возможность определить морфологическое состояние поджелудочной железы. Среди этих методов выделяют: рентгенологический, ультразвуковую томографию, радиоизотопный (сцинтиграфию).
Рентгенологический метод исследования поджелудочной железы включает в себя следующие методики:

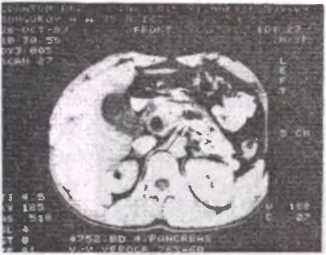
Рис. 53. Компьютерная томограмма при калькулезном панкреатите (стрелка указывает на обызвествленный участок железы)
- Обзорное рентгенографическое исследование брюшной полости, которое позволяет обнаружить очаги обызвествления, а также камни в поджелудочной железе.
- Рентгеноконтрастное исследование желудка и двенадцатиперстной кишки дает возможность обнаружить изменение контуров желудка и двенадцатиперстной кишки после введения в них бариевой взвеси (расширение разворота дуги двенадцатиперстной кишки, вызванное увеличением головки поджелудочной железы; оттеснение задней стенки желудка при исследовании его в боковой проекции по Дену за счет увеличения тела железы — расширение позади-желудочного пространства). Рентгеноконтрастное исследование двенадцатиперстной кишки лучше проводить в условиях искусственной гипотонии.
- Компьютерная томография позволяет определить не только размеры и форму поджелудочной железы, но и обнаружить изменения плотности органа (рис.53).
- Рентгенография поджелудочной железы после контрастирования панкреатического протока (эндоскопическая ретроградная панкреатикография) дает возможность выявить изменение ширины панкреатического протока и обнаружить наличие в нем конкрементов.
- Рентгенография контрастированных кровеносных сосудов поджелудочной железы (селективная ангиография по Seldinger и спленопортография) позволяет увидеть изменение сосудистой системы поджелудочной железы, что указывает на наличие патологического процесса в ней (рис.54).
- Фистулография (введение контрастного раствора в панкреатический свищ).
- Ультразвуковая томография является наиболее доступным, неинвазивным и достаточно информативным методом исследования поджелудочной железы. Она выявляет размеры органа, характер структурных изменений его ткани, наличие в ткани железы патологических образований (кист) и дает возможность видеть ширину панкреатического протока (рис.55).
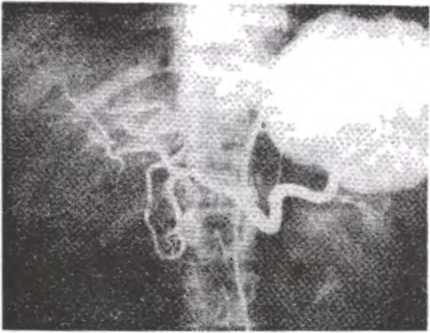
Рис. 54. Целиакограмма (артериальная фаза) при хроническом панкреатите, кисте тела и хвоста поджелудочной железы
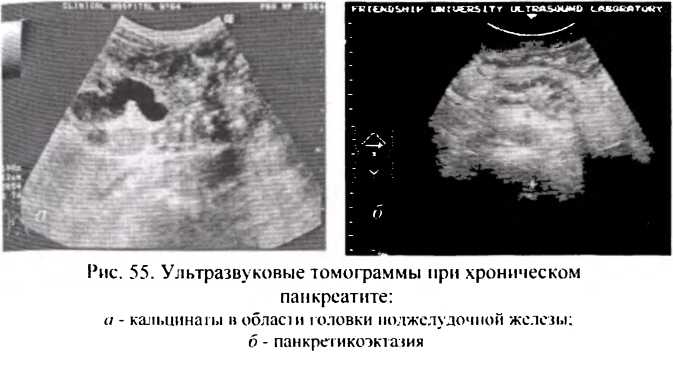
Ультразвуковые томограммы при хроническом панкреатите
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Страниц: 1 2
Источник
Различают первичный хронический панкреатит, при котором с самого начала воспалительный процесс локализуется в поджелудочной железе, и так называемый вторичный, или сопутствующий, панкреатит, постепенно развивающийся на фоне каких-то других заболеваний, обычно пищеварительной системы (хронический гастроэнтероколит, язвенная болезнь и др.). При первичном панкреатите основные симптомы обусловлены именно этим заболеванием, однако оно может сочетаться и с другими заболеваниями органов пищеварения (хронический гастрит, дуоденит и др.), последовательно присоединяющимися к основной болезни (прежде всего потому, что при многих заболеваниях органов пищеварения основными причинами их возникновения являются одни и те же факторы: алиментарные погрешности, злоупотребления алкогольными напитками, инфекционные поражения: бактериальные, вирусные, паразитарные и др.).
При вторичном панкреатите в клинической картине доминируют симптомы основной болезни, проявления же панкреатита (как и других сопутствующих заболеваний, если они имеются) уходят «на второй план». Деление панкреатитов (как и ряда других заболеваний) на первичные и вторичные (сопутствующие) имеет и большое практическое значение, с самого начала нацеливает врача на лечение в первую очередь основного заболевания, поскольку без эффективности этой терапии нельзя добиться успеха в лечении и сопутствующего страдания.
По морфологическому признаку: отечная, склеротически-атрофическая, фиброзная (диффузная и диффузно-узловая), псевдокистозная формы, а также форма хронического панкреатита с кальцификацией поджелудочной железы («кальцифицирующий панкреатит»).
По особенностям клиники: полисимптомная (в том числе хронический рецидивирующий панкреатит), болевая, псевдоопухолевая, диспепсическая, латентная (длительно бессимптомно протекающая) формы; в каждом случае указывают, имеет ли место фаза ремиссии или обострения.
По течению заболевания:
- панкреатит легкой степени тяжести (I стадия – начальная);
- панкреатит среднетяжелого течения (II стадия);
- панкреатит тяжелой степени (III стадия – терминальная, кахексическая).
Стадии заболевания устанавливают по клинико-морфологическим и функциональным признакам. При I стадии признаки нарушения внешней и внутрисекреторной функции поджелудочной железы обычно не выявляются; II и особенно III стадия протекают с нарушением внешнесекреторной (I-II-III степени) и (или) инкреторной функции поджелудочной железы (вторичный сахарный диабет легкий, средней тяжести или тяжелый).
При III стадии заболевания наблюдаются упорные «панкреатические» или «панкреатогенные» поносы, прогрессирующие истощение, полигиповитаминозы.
Согласно Марсельско-Римской классификации (1989), принятой в европейских странах, выделяют следующие клинические формы хронического панкреатита.
Хронический обструктивный панкреатитразвивается в результате обструкции главного протока поджелудочной железы. Поражение возникает дистальнее места обструкции, оно равномерное и не сопровождается образованием камней внутри протоков. В клинической картине при данной форме хронического панкреатита преобладает постоянный болевой синдром. При хроническом обструктивном панкреатите показано хирургическое лечение.
Хронический кальцифицирующий панкреатитхарактеризуется неравномерным лобулярным поражением поджелудочной железы, различающимся по интенсивности в соседних дольках. В протоках обнаруживают белковые преципитаты или кальцификаты, камни, кисты и псевдокисты, стеноз и атрезию, а также атрофию ацинарной ткани. Для данной формы хронического панкреатита характерно рецидивирующее течение с эпизодами обострения, на ранних этапах напоминающими острый панкреатит.
Хронический воспалительный (паренхиматозный) панкреатитхарактеризуется развитием очагов воспаления в паренхиме с преобладанием в инфильтратах мононуклеарных клеток и участков фиброза, которые замещают паренхиму поджелудочной железы. При этой форме хронического панкреатита отсутствуют поражение протоков и кальцификаты в поджелудочной железе. Медленно прогрессируют признаки экзо- и эндокринной недостаточности и отсутствует болевой синдром.
Фиброз поджелудочной железыхарактеризуется замещением значительной части паренхимы железы соединительной тканью, прогрессирующей экзо- и эндокринной недостаточностью. Развивается, как правило, в исходе других форм хронического панкреатита.
Клинические формы
- Латентная (безболевая) форма – наблюдается приблизительно у 5% больных и имеет следующие клинические особенности:
- боли отсутствуют или слабо выражены;
- периодически больных беспокоят неинтенсивно выраженные диспептические расстройства (тошнота, отрыжка съеденной пищей, снижение аппетита);
- иногда появляются поносы или кашицеобразный кал;
- лабораторные исследования выявляют нарушения внешне- или внутрисекреторной функции поджелудочной железы;
- при систематическом копрологическом исследовании выявляются стеаторея, креаторея, амилорея.
- Хроническая рецидивирующая (болевая) форма – наблюдается у 55-60% больных и характеризуется периодическими приступами интенсивных болей опоясывающего характера или локализующихся в эпигастрии, левом подреберье. Во время обострения бывает рвота, наблюдаются увеличение и отек поджелудочной железы (по данным УЗИ и рентгенологического исследования), повышается содержание а-амилазы в крови и моче.
- Псевдоопухолевая (желтушная) форма – встречается у 10% больных,чаще у мужчин. При этой форме воспалительный процесс локализуется в головке поджелудочной железы, вызывая ее увеличение и давление общего желчного протока. Основными клиническими признаками являются:
- желтуха;
- кожный зуд;
- боли в эпигастрии, больше справа;
- диспептические расстройства (обусловлены внешнесекреторной недостаточностью);
- потемнение мочи;
- обесцвеченный кал;
- значительное снижение массы тела;
- увеличение головки поджелудочной железы (обычно это определяется с помощью УЗИ).
- Хронический панкреатит с постоянным болевым синдромом. Эта форма характеризуется постоянными болями в верхней половине живота, иррадиирующими в спину, снижением аппетита, похуданием, неустойчивым стулом, метеоризмом. Может прощупываться увеличенная уплотненная поджелудочная железа.
- Cклерозирующая форма хронического панкреатита. Эта форма характеризуется болями в верхней половине живота, усиливающимися после еды; плохим аппетитом; тошнотой; поносами; похуданием; выраженным нарушением внешнесекреторной и инкреторной функций поджелудочной железы. При УЗИ определяются выраженное уплотнение и уменьшение размеров поджелудочной железы.
Степени тяжести
Легкое течение характеризуется следующими признаками:
- обострения редкие (1-2 раза в год) и непродолжительные, быстро купируются;
- болевой синдром умеренный;
- вне обострения самочувствие больного удовлетворительное;
- уменьшения массы тела нет;
- функция поджелудочной железы не нарушена;
- копрологический анализ нормальный.
Течение средней степени тяжести имеет следующие критерии:
- обострения наблюдаются 3-4 раза в год, протекают с типичным длительным болевым синдромом;
- выявляется панкреатическая гиперферментемия;
- определяются умеренное снижение внешнесекреторной функции поджелудочной железы и похудание;
- отмечаются стеаторея, креаторея, аминорея.
Тяжелое течение хронического панкреатита характеризуется:
- частыми и длительными обострениями с упорным болевым и выраженным диспептическим синдромами;
- «панкреатогенными» поносами;
- падением массы тела вплоть до прогрессирующего истощения;
- резкими нарушениями внешнесекреторной функции поджелудочной железы;
- осложнениями (сахарный диабет, псевдокисты и кисты поджелудочной железы, обтурация холедоха, частичный стеноз 12-перстной кишки увеличенной головкой поджелудочной железы, перипанкреатит и др.).
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Источник
