Клинический диагноз язвы желудка

Общее описание
Язвенная болезнь желудка и 12-перстной кишки – это хроническое сезонное рецидивирующее заболевание желудка и двенадцатиперсной кишки, проявляющееся дефектом в слизистой оболочке (язвы). Эти нарушения возникают на фоне дестабилизации нервных и гуморальных механизмов в организме человека, которые регулируют секреторно-репаративные процессы в желудке и двенадцатиперстной кишке. Язвеннной болезни свойственны периоды обострения (весна и осень) и ремиссии. Результат заживления язв – это образование рубца.
Распространенность заболевания по всем странам составляет около 4-6% взрослого населения. При полноценном медицинском скрининге пациентов этот процент увеличивается до 20-25%.
Пик заболеваемости приходится на возраст 30-45 лет. Преимущественно у мужчин в возрасте 35-50 лет язвенная болезнь желудка и 12-перстной кишки встречается чаще в 3-4 раза.
Причины возникновения язвенной болезни
- Наличие в желудке и 12-перстной кишки Helicobacter pylori, являющейся основным этиологическим фактором возникновения язв. Влияние других бактерий не доказано
- Нарушение режима питания
- Злоупотребление алкогольными напитками и табакокурением
- Длительный прием препаратов, влияющих на слизистую оболочку желудка, основные: НПВС и глюкокортикостероиды (преднизолон)
- Эмоциональное перенапряжение, стрессы
- Генетическая предрасположенность
- Нарушения обмена веществ
- Гипоавитаминоз
Симптомы язвенной болезни желудка и 12-перстной кишки
- Ноющие или схваткообразные боли, слабоинтенсивные в эпигастральной области, чаще возникают натощак или непосредственно после еды
- Постоянная изжога, особенно в ночные и утренние часы, отрыжка кислым
- Тошнота
- Отрыжка воздухом, кислым или горьким привкусом
- Тяжесть в эпигастральной области после приема пищи, чувство быстрого наполнения желудка
- Снижение аппетита
- При кровотечении из язв появляется рвота “кофейной гущи”, темный стул (мелена)
- При перфорации язв – сильная, кинжальная боль в эпигастральной области, тошнота, рвота, болезненное напряжение мышц живота
Диагностика
- Общий клинический анализ крови, мочи
- Анализ кала на копрограмму
- Анализ кала на скрытую кровь
- Биохимический анализ крови (печеночные пробы, холестерин, щелочная фосфатаза)
- ЭКГ
- Рентгенография органов грудной клетки в 2-х проекциях и рентгенография органов брюшной полости (для исключения перфорации язв)
- Рентгенография пищевода, желудка с бариевой смесью
- УЗИ гепатобилиарной системы
- Суточное мониторирование рН в нижней части пищеводе и желудка
- ЭГДС
- Неинвазивные тесты для определения Helicobacter pylori.(дыхательный)
Лечение язвенной болезнь желудка и 12-перстной кишки
Основное лечение при хроническом гастрите, состоит из соблюдения здорового образа жизни и правильного рационального питания.
Составляющие здорового образа жизни и правильного рационального питания:
- Отказ от употребления алкогольных, сильногазированных напитков
- Снижение массы тела при ожирении
- Отказ от курения
- Исключение приема пищи в больших количествах и в поздние часы
Если такие методы немедикаментозного лечение не приносят облегчение, применяются лекарственные препараты.
Рекомендуется начинать лечение уже при первых признаков воспаления в желудке.
Применятся следующие препараты:
- Прокенетики (способствуют ускорению продвижения пищевого комка от пищевода в желудок, в дальнейшем в двенадцатиперстную кишку, повышение тонуса нижнего пищеводного сфинктера): домперидон (мотилак, мотилиум), итоприд (ганатон)
- Антисекреторные препараты (способствуют подавлению секреции соляной кислоты): ингибиторы протонной помпы (омепразол, пантопразол, эзомепразол, рабепразол)
- Антациды (фосфолюгель, альмагель, гевискон)
При обнаруженной контаминации слизистой оболочки желудка H.pylory применяется схема лечения с антибактериальными препаратами.
Схема лечения подбирается индивидуально в соответствии с состоянием пациента и сопутствующими заболеваниями.
Существует несколько стандартных схем лечения:
- Антибиотики (пенициллиного ряда: амоксицилин, макролиды- кларитромицин)
- Ингибиторы протонной помпы (омепразол, рабепразол, эзомепразол, пантопразол)
- Препараты висмута (новобисмол, де-нол)
Хирургическое лечение проводится по показаниям: осложнения язвенной болезни желудка (кровотечение, пенетрация, перфорация), при частых обострениях, при грубых деформациях желудка и 12-перстной кишки в результате рубцовых изменений со стенозированием просвета.
Источник
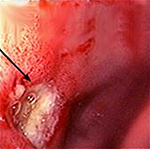
Язвенная болезнь 12-ти перстной кишки – это заболевание двенадцатиперстной кишки хронического рецидивирующего характера, сопровождающееся образованием дефекта в ее слизистой оболочке и расположенных под ней тканях. Проявляется сильными болями в левой эпигастральной области, возникающими через 3-4 часа после еды, приступами «голодных» и «ночных» болей, изжогой, отрыжкой кислотой, часто рвотой. Наиболее грозные осложнения – кровотечение, прободение язвы и ее злокачественное перерождение. Диагностика включает гастроскопию с биопсией, рентгенографию желудка, уреазный дыхательный тест. Основные направления лечения – эрадикация хелокобактерной инфекции, антацидная и гастропротективная терапия.
Общие сведения
Язвенная болезнь двенадцатиперстной кишки – это хроническое заболевание, характеризующееся возникновением язвенных дефектов слизистой ДПК. Протекает длительно, чередуя периоды ремиссии с обострениями. В отличие от эрозивных повреждений слизистой, язвы представляют собой более глубокие дефекты, проникающие в подслизистый слой стенки кишки. Язвенная болезнь двенадцатиперстной кишки встречается у 5-15% населения (статистика колеблется в зависимости от региона проживания), чаше встречается у мужчин. Язва двенадцатиперстной кишки в 4 раза более распространена, чем язва желудка.
Причины
 Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Современная теория развития язвенной болезни считает ключевым фактором в ее возникновении инфекционное поражение желудка и двенадцатиперстной кишки бактериями Helicobacter Pylori. Эта бактериальная культура высевается при бактериологическом исследовании желудочного содержимого у 95% больных с язвой двенадцатиперстной кишки и у 87% пациентов, страдающих язвенной болезнью желудка.
Однако инфицирование хеликобактериями не всегда приводит к развитию заболевания, в большинстве случаев имеет место бессимптомное носительство. Факторы, способствующие развитию язвенной болезни двенадцатиперстной кишки:
- алиментарные нарушения – неправильное, нерегулярное питание;
- частые стрессы;
- повышенная секреция желудочного сока и пониженная активность гастропротективных факторов (желудочных мукопротеинов и бикарбонатов);
- курение, в особенности натощак;
- продолжительный прием лекарственных препаратов, имеющих ульцерогенный (язвогенерирующий) эффект (чаще всего это препараты группы нестероидных противовоспалительных средств – анальгин, аспирин, диклофенак и др.);
- гастринпродуцирующая опухоль (гастринома).
Язвы двенадцатиперстной кишки, возникающие в результате приема лекарственных средств или сопутствующие гастриноме, являются симптоматическими и не входят в понятие язвенной болезни.
Классификация
Язвенная болезнь различается по локализации:
- ЯБ желудка (кардии, субкардиального отдела, тела желудка);
- пептическая пострезекционная язва пилорического канала (передней, задней стенки, малой или большой кривизны);
- язва двенадцатиперстной кишки (луковичная и постбульбарная);
- язва неуточненной локализации.
По клинической форме выделяют острую (впервые выявленную) и хроническую язвенную болезнь. По фазе выделяют периоды ремиссии, обострения (рецидив) и неполной ремиссии или затухающего обострения. Язвенная болезнь может протекать:
- латентно (без выраженной клиники),
- легко (с редкими рецидивами),
- среднетяжело (1-2 обострения в течение года)
- тяжело (с регулярными обострениями до 3х и более раз в год).
Непосредственно язва двенадцатиперстной кишки различается:
- По морфологической картине: острая или хроническая язва.
- По размеру: небольшого (до полусантиметра), среднего (до сантиметра), крупного (от одного до трех сантиметров) и гигантского (более трех сантиметров) размера.
Стадии развития язвы: активная, рубцующаяся, «красного» рубца и «белого» рубца. При сопутствующих функциональных нарушениях гастродуоденальной системы также отмечают их характер: нарушения моторной, эвакуаторной или секреторной функции.
Симптомы
У детей и лиц пожилого возраста течение язвенной болезни иногда практически бессимптомное либо с незначительными проявлениями. Такое течение чревато развитием тяжелых осложнений, таких как перфорация стенки ДПК с последующим перитонитом, скрытое кровотечение и анемия. Типичная клиническая картина язвенной болезни двенадцатиперстной кишки – это характерный болевой синдром.
Боль чаще всего умеренная, тупая. Выраженность боли зависит от тяжести заболевания. Локализация, как правило, с эпигастрии, под грудиной. Иногда боль может быть разлитой в верхней половине живота. Возникает зачастую ночью (в 1-2 часа) и после продолжительных периодов без приема пищи, когда желудок пуст. После приема пищи, молока, антацидных препаратов наступает облегчение. Но чаще всего боль возобновляется после эвакуации содержимого желудка.
Боль может возникать по несколько раз в день на протяжении нескольких дней (недель), после чего самостоятельно проходить. Однако с течением времени без должной терапии рецидивы учащаются, и интенсивность болевого синдрома увеличивается. Характерна сезонность рецидивов: обострения чаще возникают весной и осенью.
Осложнения
Основные осложнения язвы двенадцатиперстной кишки – это пенетрация, перфорация, кровотечение и сужение просвета кишки. Язвенное кровотечение возникает, когда патологический процесс затрагивает сосуды желудочной стенки. Кровотечение может быть скрытым и проявляться только нарастающей анемией, а может быть выраженным, кровь может обнаруживаться в рвоте и проявляться при дефекации (черный или с кровавыми прожилками кал). В некоторых случаях произвести остановку кровотечения можно в ходе эндоскопического исследования, когда источник кровотечения иногда удается прижечь. Если язва глубокая и кровотечение обильное – назначают хирургическое лечение, в остальных случаях лечат консервативно, корректируя железодефицит. При язвенном кровотечении пациентам прописан строгий голод, питание парентеральное.
 Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией. Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Перфорация язвы двенадцатиперстной кишки (как правило, передней стенки) приводит к проникновению ее содержимого в брюшную полость и воспалению брюшины – перитониту. При прободении стенки кишки обычно возникает резкая режуще-колющая боль в эпигастрии, которая быстро становится разлитой, усиливается при смене положения тела, глубоком дыхании. Определяются симптомы раздражения брюшины (Щеткина-Блюмберга) – при надавливании на брюшную стенку, а потом резком отпускании боль усиливается. Перитонит сопровождается гипертермией. Это – экстренное состояние, которое без должной медицинской помощи ведет к развитию шока и смерти. Перфорация язвы – это показание к срочному оперативному вмешательству.
Пенетрация язвы – это глубокий дефект, поражающий стенку кишки с проникновением в смежные органы (печень или поджелудочную железу). Проявляется интенсивной болью колющего характера, которая может локализоваться в правом или левом подреберье, иррадиировать в спину в зависимости от месторасположения пенетрации. При изменении положения боль усиливается. Лечение в зависимости от тяжести консервативное, при отсутствии результата – оперативное.
Стеноз двенадцатиперстной кишки возникает при выраженном отеке изъязвленной слизистой или формировании рубца. При сужении просвета возникает непроходимость (полная или частичная) двенадцатиперстной кишки. Зачастую она характеризуется многократной рвотой. В рвотных массах определяется пища, принятая задолго до приступа. Также из симптоматики характерна тяжесть в желудке (переполнение), отсутствие стула, вздутие живота. Регулярная рвота способствует снижению массы тела и обменным нарушениям, связанным с недостаточностью питательных веществ. Чаще всего консервативное лечение ведет к уменьшению отечности стенок и расширению просвета, но при грубых рубцовых изменениях стеноз может приобрести постоянный характер и потребовать оперативного вмешательства.
Диагностика
 При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
- Гастроскопия. Эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При ФГДС возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
- Рентген желудка. При рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв.
- Выявление хеликобактерной инфекции. Для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест.
- Лабораторные методы. При лабораторном исследовании крови можно обнаружить признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Лечение язвенной болезни двенадцатиперстной кишки
Лечение язвы двенадцатиперстной кишки проводится строго по назначению врача-гастроэнтеролога, самолечение недопустимо в связи с тем, что самостоятельный прием препаратов, способствующих избавлению от боли ведет стуханию симптоматики и латентному развитию заболевания, что грозит осложнениями. Медикаментозная терапия язвенной болезни двенадцатиперстной кишки включает в себя меры по эрадикации Helicobacter и заживлению язвенных дефектов (чему способствует понижение кислотности желудочного сока).
- Для подавления хеликобактерной инфекции применяют антибиотики широкого спектра действия (метронидазол, амоксициллин, кларитромицин), проводят антибиотикотерапию с течение 10-14 дней.
- Для снижения секреторной деятельности желудка оптимальными препаратами являются ингибиторы протонной помпы – омепразол, эзомепразол, ланзопразол, рабепразол. С той же целью применяют средства, блокирующие Н2-гистаминовые рецепторы слизистой желудка: ранитидин, фамотидин. В качестве средств, понижающих кислотность желудочного содержимого, применяют антациды.
- Гелевые антациды с анестетиками эффективны и в качестве симптоматически препаратов – облегчают боль, обволакивая стенку кишки.
- Для защиты слизистой применяют гастропротективные средства: сукральфат, препараты висмута, мизопростол.
При неэффективности консервативного лечения или в случае развития опасных осложнений прибегают к оперативному лечению. Операция заключается в иссечении или ушивании язвы двенадцатиперстной кишки. При необходимости для понижения секреции проводят ваготомию.
Прогноз и профилактика
Меры профилактики развития язвенной болезни двенадцатиперстной кишки:
- своевременное выявление и лечение хеликобактерной инфекции;
- нормализация режима и характера питания;
- отказ от курения и злоупотребления алкоголем;
- контроль за принимаемыми лекарственными средствами;
- гармоничная психологическая обстановка, избегание стрессовых ситуаций.
Неосложненная язвенная болезнь при должном лечении и соблюдении рекомендаций по диете и образу жизни имеет благоприятный прогноз, при качественной эрадикации – заживление язв и излечение. Развитие осложнений при язвенной болезни утяжеляет течение и может вести к угрожающим жизни состояниям.
Источник
Открытие микроорганизма H. pylori и изучение его роли в патогенезе язвенного поражения желудка и двенадцатиперстной кишки (ДПК) привели к настоящему прорыву в лечении язвенной болезни (ЯБ). Схемы эрадикации уже прочно внедрены в сознание практикующих врачей. Повсеместно поступают данные о значительном снижении заболеваемости и смертности от осложнений ЯБ. Казалось бы, недалек тот час, когда мы провозгласим «победу над язвой». Однако нишу HP-ассоциированной ЯБ стали занимать вторичные, симптоматические язвы, распространенность которых растет с каждым годом. Мы все чаще сталкиваемся с пациентами, у которых, несмотря на эффективную эрадикацию, гастродуоденальные язвы постоянно рецидивируют либо изначально отсутствуют маркеры НР-инфекции. Практикующим врачам хорошо известно, как сложно работать с этой группой пациентов.
Немного терминологии:
Язва – дефект слизистой оболочки, проникающий в подслизистый слой.
Гастродуоденальные язвы (ГДЯ) подразделяют на первичные и вторичные.
Первичные ГДЯ (собственно ЯБ) – заболевание, основным этиологическим фактором которого является инфекция H. pylori.
Вторичные, или симптоматические, ГДЯ – острые или хронические деструкции слизистой оболочки (СО) желудка, являющиеся не самостоятельным заболеванием, а следствием других патологических состояний.
В зависимости от причины можно выделить следующие группы симптоматических ГДЯ:
1. Стрессовые язвы, возникающие в экстремальных ситуациях при распространенных ожогах (язвы Курлинга), тяжелых травмах, операциях, ОНМК, инфаркте миокарда.
2. Лекарственные язвы, развивающиеся при приеме ряда лекарственных препаратов, прежде всего НПВС.
3. Язвы при тяжелых соматических заболеваниях, к которым относятся заболевания печени и желчевыводящих путей (ЖВП), хроническая сердечная недостаточность (ХСН), хроническая болезнь почек (ХБП), ХОБЛ и др.
4. Эндокринные язвы при сахарном диабете, болезни Иценко – Кушинга, синдроме Золлингера – Эллисона, гиперпаратиреозе.
5. Кроме того, все чаще приходится дифференцировать первичные ГДЯ с проявлением болезни Крона, распространенность которой в последнее время значительно выросла.
Мы видим, что спектр патологии, приводящей к развитию ГДЯ, довольно широк. С учетом высокой распространенности данных заболеваний в популяции, а также повсеместного использования НПВС количество пациентов с симптоматическими ГДЯ неуклонно растет. Так, язвенные поражения встречаются в 80% после обширных операций и травм, у 10–30% пациентов с тяжелыми соматическими заболеваниями, у 25% лиц, регулярно принимающих НПВС.
Важными клиническими особенностями вторичных ГДЯ являются:
– часто бессимптомное течение;
– высокая частота осложнений, прежде всего желудочно-кишечных кровотечений (ЖКК).
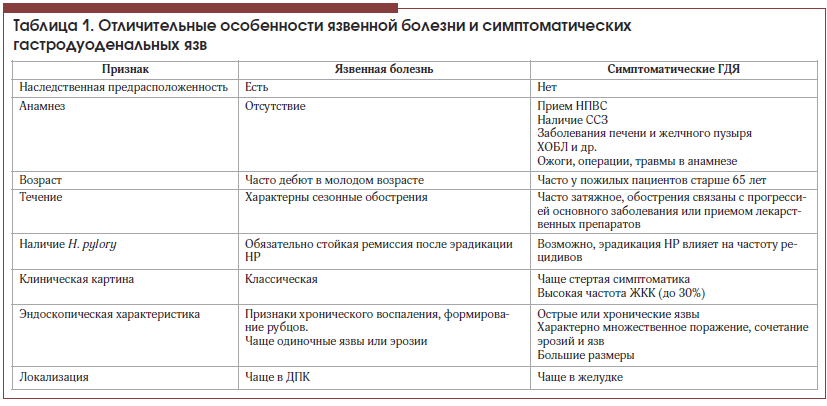
Некоторые отличительные особенности ЯБ и симптоматических язв, наиболее часто использующиеся в клинической практике, приведены в таблице 1.
Необходимость диагностического поиска вторичной причины язвенного поражения желудка или ДПК возникает в следующих случаях:
– отсутствие НР-инфекции (отрицательный результат как минимум 2-х методов диагностики НР);
– множественные эрозивно-язвенные поражения желудка и ДПК;
– крупные или гигантские размеры язвы;
– резистентность к терапии;
– дебют заболевания в возрасте старше 65 лет;
– отсутствие симптомов или стертая клиническая картина.
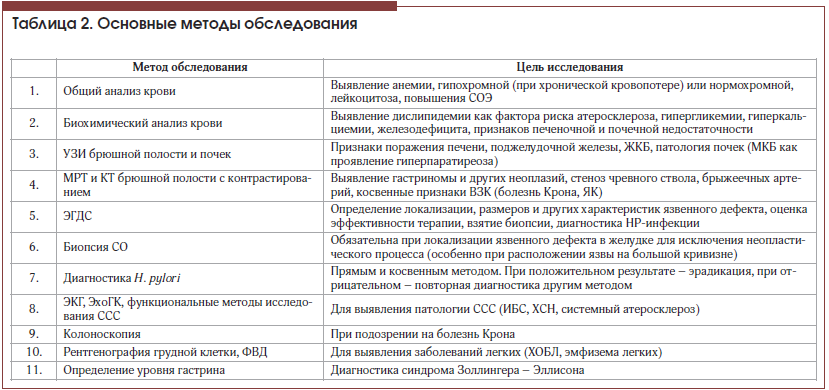
Перечень основных методов обследования пациентов приведен в таблице 2.
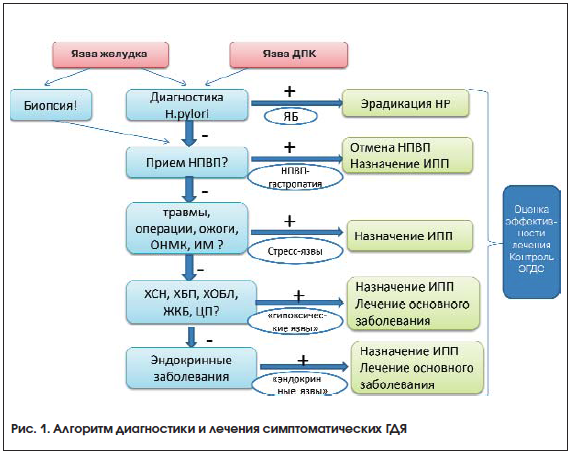
Алгоритм диагностического поиска при симптоматических ГДЯ представлен на рисунке 1.
Теперь подробнее остановимся на некоторых наиболее распространенных вариантах вторичных язв.
Лекарственные язвы в общетерапевтической практике, пожалуй, встречаются наиболее часто. Безусловно, ведущей причиной является прием НПВС. Механизм их повреждающего действия реализуется посредством угнетения синтеза простагландина Е, который является важным фактором защиты СО желудка. Прием антитромбоцитарных препаратов (аспирин, клопидогрел, тиклопидин) входит в современные рекомендации по профилактике сердечно-сосудистых осложнений у пациентов с ишемической болезнью сердца (ИБС) [1]. С учетом высокой распространенности ССЗ в популяции количество пациентов, длительно принимающих антитромбоцитарные препараты, весьма велико. У 25% таких пациентов развивается эрозивно-язвенное поражение верхних отделов ЖКТ [2]. Частота ЖКК при применении аспирина составляет от 1,8 до 3,7%, а при приеме двойной антитромбоцитарной терапии (аспирин и клопидогрел) – от 3,0 до 4,9% [3].
Факторы риска развития НПВП-гастропатии сформулированы в рекомендациях Американской коллегии гастроэнтерологов (The American College of Gastroenterology -ACG) [4]. Выделены градации по степени риска: высокий, умеренный и низкий риск (табл. 3).

Гастродуоденальные язвы при заболеваниях сердечно-сосудистой системы
Симптоматические язвы при ССЗ обнаруживаются у 10–30% пациентов. Это так называемые гипоксические язвы.
Основную роль в их возникновении играют следующие факторы: нарушение микроциркуляции в СО желудка, снижение скорости кровотока, повышение показателей свертывания крови, атеросклеротическое поражение брюшного отдела аорты и ее висцеральных ветвей (чревной, верхнебрыжеечной артерий). Ситуация усугубляется необходимостью приема такими пациентами антитромбоцитарных препаратов, что значительно повышает риск развития ГДЯ.
Трофические язвы, развившиеся у больных с декомпенсацией кровообращения, обычно локализуются в желудке, бывают множественными, нередко наблюдаются гигантские язвы диаметром > 3 см, характерны кровотечения. Именно ЖКК оказывается ведущим симптомом язвенного поражения у больных с кардиальной декомпенсацией [5].
Гастродуоденальные язвы при хронических заболеваниях легких
В патогенезе таких язв играют роль гипоксия и гиперкапния, которая вызывает спазм артерий подслизистого слоя стенки желудка. Это приводит к ишемии и гипоксии СО. Гиперкапния сама по себе определяет развитие нескольких факторов: накопление в тканях недоокисленных продуктов обмена (ацидоз), появление вазоактивных метаболитов, действующих в основном как вазодилататоры, снижение тонуса гладкомышечных клеток в стенках резистивных сосудов и увеличение проницаемости капилляров. Доказано, что гиперкапнии принадлежит первичная, пусковая роль в нарушении регуляции сосудистого тонуса стенки желудка. Повреждения в СО желудка могут возникнуть за счет побочного действия лекарственных средств, применяемых для лечения заболеваний легких. К ним относятся производные метилксантина, адреностимуляторы, системные глюкокортикостероиды (на фоне их применения при бронхиальной астме увеличиваются частота и выраженность таких заболеваний, как эзофагит, хронический гастрит, симптоматические язвы, дуоденит). Теофиллин и его аналоги способствуют развитию гастростаза и снижению тонуса сфинктера пищевода, адреномиметики усиливают тканевую гипоксию СО желудка и кишечника.
При гиперпаратиреозе происходит избыточная продукция паратгормона, регулирующего обмен кальция в организме. Паратгормон стимулирует секрецию соляной кислоты в желудке, а гиперкальциемия – секрецию соляной кислоты и гастрина.
Синдром Золлингера – Эллисона возникает в результате развития опухоли, продуцирующей гастрин. Локализоваться она может в самых различных местах: в области головки или хвоста поджелудочной железы (85% случаев). В 15% случаев опухоль локализуется в желудке или является проявлением множественной эндокринной неоплазии (МЭН).
Развитие язв, устойчивых к лечению, связано с повышенной выработкой желудочного сока и, соответственно, соляной кислоты и ферментов. Поскольку содержащаяся в желудке соляная кислота не успевает нейтрализоваться, она поступает ДПК и тонкий кишечник. При этом нормальная кислотность содержимого кишечника повышается, рН снижается, что приводит к развитию синдрома избыточного бактериального роста (СИБР).
Механизмом развития острой стрессовой язвы является нарушение баланса факторов защиты и агрессии СО желудка и ДПК. Механизм развития язв включает в себя выброс в кровь стрессорных гормонов глюкокортикостероидов и катехоламинов, которые стимулируют выброс соляной кислоты, уменьшают продукцию желудочной слизи, способствуют нарушению микроциркуляции. Чаще всего такие симптоматические стрессовые язвы образуются на слизистой оболочке дна и тела желудка, реже в двенадцатиперстной кишке. Гастродуоденальные язвы, возникшие при стрессовых ситуациях (распространенные ожоги и травмы, обширные операции), наблюдаются почти в 80% случаев.
Лечение и профилактика симптоматических ГДЯ
Лечение симптоматических ГДЯ во многом зависит от причины, их вызвавшей. В первую очередь следует лечить основное заболевание, параллельно должна проводиться противоязвенная терапия.
При СГДЯ, развивающихся на фоне других заболеваний внутренних органов, важное место отводится комплексной терапии основного заболевания, борьбе с гипоксией, сердечно-сосудистой, почечной и печеночной недостаточностью и т. д. При лекарственных язвах следует отменить ульцерогенные препараты, а при невозможности сделать это – заменить их на менее активно действующие на СО желудка и ДПК [6]. При эндокринных язвах необходимо выявить и удалить гормонально активную опухоль. При резистентности к консервативной терапии и невозможности радикального лечения решается вопрос о гастрэктомии.
Противоязвенная терапия. Из всех противоязвенных препаратов предпочтение на сегодняшний день отдается ИПП, имеющим наилучший профиль эффективности и безопасности (уровень доказательности А). Назначаются ИПП в высоких терапевтических дозах, на продолжительный срок и с обязательным контролем ЭГДС (до заживления дефекта СО). При выявлении НР-инфекции обязательна эрадикация (А).
Профилактика
У пациентов с высоким риском развития эрозивно-язвенного поражения ЖКТ необходимость профилактики не вызывает сомнения. Она связана с опасностью возникновения массивных кровотечений, летальность при которых достигает 60–80%. Профилактику следует проводить больным с политравмой, ожогами, перенесшим обширные оперативные вмешательства, длительно принимающим НПВП, соматическим больным с тяжелыми расстройствами дыхания, кровообращения и др.
Больным с высокой степенью риска показана длительная антисекреторная терапия ИПП (уровень доказательности А).
Очевидно, что необходимо проводить профилактику НПВС-гастропатии и ЖКК на фоне антитромбоцитарной терапии. Действенным способом снижения риска желудочно-кишечных осложнений является назначение ИПП. Согласно международным рекомендациям, ИПП служат препаратами выбора для терапии и профилактики НПВС-индуцированных гастропатий и поражений ЖКТ на фоне антитромбоцитарной терапии (класс доказательности А). Назначение ИПП эффективно не только при монотерапии аспирином, но и при двойной антитромбоцитарной терапии [7–9].
При назначении ИПП необходимо оценить факторы риска и сопутствующие заболевания (табл. 3). Возраст, использование варфарина, стероидов, НПВС или инфекция Н. pylori увеличивают риск ЖКК на фоне антитромбоцитарной терапии.
При выборе ИПП для пациентов с ССЗ необходимо помнить о возможности лекарственного взаимодействия. Показано, что некоторые ИПП, метаболизирующиеся посредством системы цитохрома Р450, могут приводить к снижению антитромбоцитарной эффективности клопидогрела. Клопидогрел – пролекарство, которое при помощи системы цитохрома Р450 в печени трансформируется в активный метаболит. Применение ИПП может ингибировать превращение клопидогрела в активный метаболит за счет влияния на CYP2C19, приводя к ослаблению его активности [10, 11].
Препаратом выбора в таких случаях является пантопразол (Контролок®), который имеет более низкую афинность к системе цитохрома Р450 и не влияет на ее активность. Таким образом, именно пантопразол является оптимальным препаратом для совместного назначения с другими препаратами, что особенно актуально для коморбидных пациентов, вынужденных одновременно принимать несколько лекарств. Контролок® является оригинальным препаратом пантопразола с высокой степенью эффективности и оптимальным профилем безопасности. Кроме того, Контролок® характеризуется более продолжительным кислотоснижающим эффектом в сравнении с другими ИПП [12].
Молекула оригинального пантопразола имеет уникальную двойную оболочку, которая защищает действующее вещество от агрессивной кислой среды желудка и позволяет ему всасываться в кишечнике. Контролок® обладает такими свойствами, как необратимая и полная блокада протонных помп, линейная биодоступность (одинаковая для каждого дня терапии), независимость от приема пищи, совместимость с другими лекарственными средствами, в т. ч. с антитромбоцитарными препаратами [13]. Назначается препарат в дозе 40 мг 1–2 р./сут сроком до 4 нед. и более до полного рубцевания язвенного дефекта.
Таким образом, Контролок® является препаратом выбора как для лечения, так и для профилактики вторичных ГДЯ, в особенности у пациентов с сопутствующей патологией, вынужденных принимать другие лекарственные препараты. Это обусловлено минимальными межлекарственными взаимодействиями, влиянием пантопразола на систему цитохрома Р450 и продолжительным, стойким кислотоснижающим эффектом.
Источник
