Лечение панкреатита диспептической формы
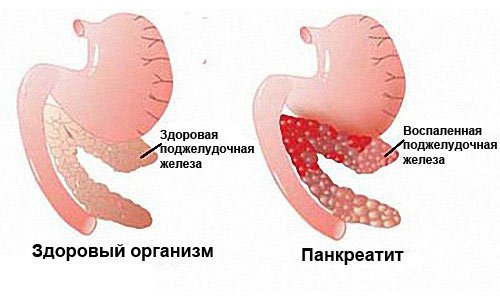

Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.

Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
Цель лечения хронического панкреатита
Создание функционального покоя для поджелудочной железы, купирование болевого синдрома, ингибирование панкреатической секреции, предотвращение развития осложнений.
Показания к госпитализации
Манифестацию и обострение хронического панкреатита следует считать показаниями для госпитализации.
Немедикаментозное лечение хронического панкреатита
Основные принципы лечения хронического панкреатита предусматривают обязательное назначение лечебного питания с пониженным содержанием жира и физиологической нормой белка для обеспечения функционального покоя поджелудочной железы.
Лечебное питание при хроническом панкреатите основано на механическом, термическом и химическом щажении поджелудочной железы, подавлении гиперферментемии, уменьшении застоя в протоках и двенадцатиперстной кишке, уменьшении рефлекторной возбудимости жёлчного пузыря.
К настоящему времени разработана концепция нутритивной поддержки при панкреатите, пересмотрено отношение к продолжительности «голодной» диеты, парентеральному (ПП) и энтеральному питанию (ЭП). Доказано, что голодание усиливает темпы липолиза, провоцирует гипо- и диспротеинемию, метаболический ацидоз, усугубляет дегенеративные изменения в поджелудочной железе.
Нутритивная поддержка предусматривает полноценное кормление с частичным или полным парентеральным и энтеральным питанием. Основная цель метода – обеспечение организма высокоэнергетическими веществами (углеводами, липидами), пластическим материалом (аминокислотами), а также коррекция метаболических расстройств и восстановление трофологического статуса больного. Ранние парентеральное питание и энтеральное питание ускоряют репаративные процессы в ЖКТ. Алгоритм нутритивной поддержки корректируют с учётом состояния больного, показана диета № 5а. Лечебное питание представляет собой фармакотерапию различных метаболических нарушений – основной путь качественного обеспечения энергопластических потребностей организма больного.
При тяжёлом течении хронического панкреатита назначают полное парантеральное питание – единственный способ белково-энергетической нутритивной поддержки в подобной ситуации. Современные препараты для парентерального питания позволяют нормализовать азотистый, энергетический и водно-солевой обмен; в их состав входят донаторы пластического материала для синтеза белка (растворы аминокислот), растворы углеводов (мальтодекстроза) и жировые эмульсии, способствующие иммобилизации циркулирующей в крови панкреатической липазы и восполнению дефицита незаменимых омега-3 и омега-6 жирных кислот.
Растворы аминокислот (аминостерил, аминосол, полиамин и др.) вводят внутривенно, у детей суточная потребность в белках составляет 2-4 г/кг. Назначают раствор аминосолав дозе 600 ккал внутривенно капельно со скоростью 20-40 в мин, 500-1000 мл/сут, новорождённым с массой тела до 5 кг – 100-200 мл/сут, детям с массой тела более 5 кг – 1000 мл/сут.
Жировые эмульсии интралипид или липофундин10-20% должны составлять 5-10% калорийности питания. Внутривенно назначают 10% раствор липофундинакапельно, вводят со скоростью 20-30 в мин из расчёта 1-2 г/кг в сут (10-20 мл/кг в сут), 20% раствор по 5-10 мл/кг в сут, максимальная суточная доза составляет 4 г/кг.
Глюкоза обеспечивает основную калорийность смесей для парентерального питания. У детей первого года жизни суточная потребность в глюкозе достигает 25-30 г/кг в сут. В растворы для парентерального питания также входят вода, электролиты, минеральные вещества и витамины. Эффективность парентерального питания оценивают по стабилизации массы тела ребёнка, повышению содержания сывороточного альбумина, уровня гемоглобина и восстановлению моторики ЖКТ.
При стихании болевого синдрома и диспептических расстройств ребёнка переводят на энтеральное питание через назогастральный зонд (установленный в тощей кишке) или приём смесей через рот. При сохранении основных функций ЖКТ предпочтение отдают раннему энтеральному питанию, имеющему ряд преимуществ. Если при парентеральном питании ЖКТ выключен из пищеварения, что ведёт к снижению содержания пищеварительных ферментов и прекращению их активной циркуляции в системе «тонкая кишка-кровь-ткань», то при энтеральном питании темпы поступления питательных веществ в клетку регулируют механизмы, поддерживающие гомеостаз.
При панкреатите детям назначают смеси «Нутриэн», «Нутризон», «Пентамен» и др. Жиры смесей представлены триглицеридами, содержащими жирные средне-цепочечные кислоты, легко гидролизующиеся панкреатической липазой и всасывающиеся в кровеносных сосудах воротной вены, минуя лимфатическую систему. Жирные среднецепочечные кислоты в составе смеси для энтерального питания уменьшают осмолярность, увеличивают абсорбцию макронутриентов, уменьшают объём стула. Специализированные смеси можно применять в виде коктейлей или напитков (второй завтрак или полдник).
Медикаментозное лечение хронического панкреатита
Важнейшее значение в острый период панкреатита придают ликвидации болевого синдрома, для чего чаще всего используют сочетание анальгетиков и спазмолитиков. Метамизол натрия назначают внутрь детям 2-3 лет по 50-100 мг: 4-5 лет – 100-200 мг; 6-7 лет – 200 мг. 8-14 лет – 250-300 мг 2-3 раза в сут, внутримышечно или внутривенно 50% раствор по 0,1-0,2 мл/10 кг, но не более 2 г в сут. Парацетамол внутрь детям 6-12 мес назначают по 0,0025-0,05 г; 2-5 лет – 0.1-0,15 г; 6-12 лет – 0.15-0,25 г 2-3 раза в сут; старше 12 лет – 0,5 г 2-3 раза в сут. Папаверин назначают внутрь, подкожно, внутримышечно и внутривенно. детям от 6 мес до 1 года – по 10 мг; 1-2 лет – 20 мг; 3-4 года – 30 мг; 5-6 лет -40 мг; 7-10 лет – 50 мг; 10-14 лет – 100-200 мг в сут. Дротаверин дают внутрь детям 1-6 лет по 0,001-0,02 г 1-2 раза в сут, 6-12 лет – 0,02 г 1-2 раза в сут. Внутримышечно или внутривенно вводят 2% раствор препарата детям 1-4 года по 0.5 мл: 5-6 лет – 0,75 мл; 7-9 лет – 1,0 мл; 10-14 лет – 1.5 мл 1-3 раза в сут.
В целях уменьшения болевого синдрома применяют также М-холиноблокаторы. Платифиллин выписывают внутрь, подкожно, внутримышечно по 0.2-3 мг на приём в зависимости от возраста: высшая разовая доза составляет 0.01 г. суточная – 0.03 г. Гиосцина бутилбромид назначают внутрь детям младше 6 лет – по 10 мг 3-5 раз в сут, старше 6 лет – 1-20 мг 3-5 раз в сут подкожно, внутримышечно или внутривенно: детям младше 3 лет по 5 мг 3-4 раза в сут; 3-6 лет – 10 мг 3-4 раза в сут; старше 6 лет – 20 мг 3 раза в сут.
Для создания функционального покоя поджелудочной железы и подавления желудочной секреции используют антисекреторные средства: селективные блокаторы Н2-рецепторов гистамина, ингибиторы протонной помпы. Эти препараты показаны 1-2 раза в сут или однократно на ночь в течение 2-3 нед. Ранитидин детям назначают внутрь, внутримышечно или внутривенно по 2-8 мг/кг 2-3 раза в сут (не более 300 мг в сут) в течение 14-21 дня. Фамотидин дают внутрь детям до 7 лет по 20 мг в сут: старше 7 лет – 20-40 мг в сут в течение 14-21 дня. Омепразол назначают внутрь или внутривенно по 20 мг в сут, в течение 7-10 дней.
Коррекцию моторной функции желудка, двенадцатиперстной кишки, желчевыводящих путей достигают назначением лекарственных средств, нормализующих эвакуаторную деятельность. Домперидон внутрь детям старше 5 лет назначают по 5 мг 2 раза в сут, старше 10 лет – 10 мг 2 раза в сут в течение 7-10 сут. Цизаприд внутрь детям до 1 года назначают по 1-2 мг 2 раза в сут; 1-5 лет – 2,5 мг; 6-12 лет – 5 мг; старше 12 лет – 5-10 мг 3 раза в сут в течение 7-14 дней.
Основной препарат, применяемый для ингибирования панкреатической гиперферментемии в период обострения панкреатита – октреотид, аналог эндогенного соматостатина. Введение октреотида быстро купирует болевой синдром, значительно тормозит секрецию поджелудочной железы, желудка, печени, тонкой кишки, ингибирует моторику ЖКТ, снижает внутрипротоковую гипертензию, подавляет секрецию биологически активных веществ (секретина, холецистокинина, панкреозимина, соляной кислоты, пепсина). Противовоспалительное действие октреотида связано со стабилизацией клеточных мембран, блокадой цитокиногенеза, продукции простагландинов. Длительность действия препарата составляет 10-12 ч, вводят подкожно и внутривенно, детям до 7 лет назначают 25-50 мкг, старше 7 лет – 50-100 мкг 2-3 раза в сут в течение 5-10 дней.
Для купирования интенсивного болевого синдрома широко используют панкреатические ферменты, обезболивающее действие которых обусловлено тем, что при поступлении протеолитических ферментов (трипсина) в двенадцатиперстную кишку происходит торможение секреции секретина и холецистокинина, ингибирование панкреатической секреции, снижение давления в протоках и паренхиме железы, уменьшение интенсивности боли.
Заместительная ферментная терапия хронического панкреатита направлена на устранение нарушений переваривания жиров, белков и углеводов. В педиатрической практике предпочтение отдают ферментным препаратам, устойчивым к действию соляной кислоты за счёт кислотоустойчивой оболочки, обладающим активностью липазы не менее 25 000 ЕД на приём, имеющим оптимум действия в диапазоне рН 5-7, равномерно и быстро перемешивающимся с пищей, включающим микрокапсулы не более 2 мм в диаметре, быстро высвобождающим ферменты в двенадцатиперстной кишке. Наиболее эффективны микрогранулированные ферменты креон и панцитрат.
Ферментные препараты, допущенные к применению у детей разного возраста, – креон 10 000 и креон 25 000. Дозу ферментов подбирают индивидуально до получения терапевтического эффекта с учётом динамики клинико-лабораторных показателей. По достижении ремиссии больного переводят на поддерживающее лечение панкреатическими ферментами. Креон 10 000 (2500-3333 ЕД липазы) назначают внутрь детям до 1 года на каждые 120 мл грудного молока или молочной смеси – 1/4-1/3 капсулы, максимальная доза не должна превышать 10 000 ЕД на 1 кг массы тела в сут, детям старше 1 года и взрослым – 1-2 капсулы на приём пищи, 1/2-1 капсула при лёгкой закуске, максимальная доза не более 15 000-20 000 ЕД на 1 кг массы тела в сут. Панкреатин внутрь детям младше 1 года назначают по 0,1-0,15 г; 1-2 года – 0,2 г, 3-4 года – 0.25 г; 5-6 лет – 0,3 г: 7-9 лет – 0,4 г; 10-14 лет – 0,5 г 3-6 раз в сут.
Доказано, что при введении любого экзогенного фермента в двенадцатиперстную кишку по механизму обратной связи происходят блокирование выработки собственных панкреатических ферментов, уменьшение секреции поджелудочной железы, снижение внутрипротокового давления и стихание болевого синдрома. Критериями адекватной дозы пищеварительных ферментов считают увеличение массы тела ребёнка, уменьшение метеоризма, нормализацию стула и показателей копрограммы.
Для достижения максимального терапевтического эффекта заместительного лечения показано назначение антацидных препаратов, подавляющих действие соляной кислоты желудочного сока. Целесообразно использовать невсасывающиеся антациды, содержащие соединения алюминия и магния (алмагель, маалокс, фосфалюгель). Применение кальция карбоната и магния оксида считают нецелесообразным, данные препараты могут усугублять стеаторею. Алюминия фосфат внутрь детям до 6 мес назначают по 4 г (1/4 пакетика или 1 чайная ложка) до 6 раз в сут, после 6 мес – 8 г (1/2 пакетика или 2 чайные ложки) до 4 раз в сут, детям старше 6 лет – 16-32 г (1-2 пакетика) 2-3 раза в сут, через 1 ч после еды в течение 14-21 дня. Алюминия гидроксид внутрь детям младше 7 лет назначают по 5 мл 3 раза в сут, старше 7 лет – 10-15 мл 3 раза в сут (через 1 ч после еды и на ночь).
При выраженном обострении хронического панкреатита больному вводят реополиглюкин. глюкозо-солевые растворы, 10-20% раствор альбумина, СЗП. Альбумин применяют в виде 10% раствора, вводят внутривенно капельно по 100 мл в сут, всего 3-5 введений. СЗП применяют внутривенно капельно по 100-200 мл в сут, всего 3-5 введений. Антибактериальное лечение показано для предупреждения вторичного инфицирования, при угрозе формирования кист, свищей, перитонита и развития других осложнений. Амоксициллин/клавулановая кислота детям младше 1 года назначают внутрь по 0,187-0,234 г; 1-7 лет – 0.375-0,468 г; 7-14 лет – 0,750-0,936 г за 3 приёма, внутривенно в возрасте от 1 мес до 12 лет вводят по 90 мг/кг массы тела в сут, старше 12 лет – 3,6-4,8 г в сут на введение. Цефотаксим применяют внутримышечно и внутривенно по 50-100 мг/кг в сут за 2-4 введения.
При внешнесекреторной недостаточности поджелудочной железы патогенетически обоснована коррекция содержания жирорастворимых витаминов (A, D, Е, К), а также витамина С и группы В. Эффективность лечения хронического панкреатита оценивают по динамике болевого и диспептического синдромов, нормализации активности ферментов в крови и моче, показателей копрограммы, содержания фекальной эластазы и увеличению массы тела ребёнка.
Хирургическое лечение хронического панкреатита
При аномалиях развития органов гастродуоденохоледохопанкреатической зоны, деструктивном панкреатите и различных осложнениях хронического панкреатита показано хирургическое лечение.
Дальнейшее ведение
Состояние больных с хроническим панкреатитом необходимо длительно мониторировать, продолжительность наблюдения зависит от формы панкреатита, течения и степени нарушения внешне- и внутрисекреторной функции. Важный фактор комплексного лечения хронического панкреатита – санаторно-курортное лечение, в том числе на бальнеологических курортах.
Прогноз
У детей комплексное лечение панкреатита позволяет добиться стабилизации процесса и компенсации нарушенных функций ЖКТ. У части больных при тяжёлом течении болезни на фоне аномалий двенадцатиперстной кишки, жёлчных путей, структуры поджелудочной железы, наследственном характере патологии, развитии осложнений прогноз менее благоприятен. Добиться успешных результатов лечения можно при правильной организации реабилитации больных, что предупреждает прогрессирование хронического панкреатита, улучшает качество жизни и медико-социальную адаптацию ребёнка.
Источник
