Морфологические признаки язвы желудка
Классификация хронического гастрита.
Хронический гастрит
Острый гастрит
Гастрит
БОЛЕЗНИ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА
Метастаз и рова и и с рака легкого.
Периферический рак
• Часто развивается в рубце.
• Основной метод диагностики — рентгенологический.
• Преобладающие макроскопические формы: узловатая, узловато-разветвленная, полостная и пневмониеподоб-
ная.
• Микроскопические формы разнообразны, преобладают железистые карциномы, чаще встречается бронхиоло-альвеолярный рак.
• Первые метастазы обнаруживают в регионарных (пе-рибронхиальных) лимфатических узлах.
• Далее вовлекаются бифуркационные, паратрахеаль-ные, медиастинальные и шейные лимфатические узлы, может развиться карциноматоз плевры и брюшины.
• Гематогенное метастазирование осуществляется преимущественно в печень, кости, надпочечники и головной мозг.
• БОЛЕЗНИ ЖЕЛУДКА
Среди заболеваний желудка наибольшее значение имеют хронический гастрит, язвенная болезнь и рак.
Гастрит — воспаление слизистой оболочки желудка.
По течению гастрит может быть острым и хроническим.
• Развивается вследствие раздражения слизистой оболочки алиментарными, токсическими, микробными факторами.
• В зависимости от особенностей морфологических изменений выделяют следующие формы острого гастрита:
а. Катаральный (простой).
б. Фибринозный.
в. Гнойный (флегмонозный).
г. Некротический (коррозивный).
• Наиболее часто встречающейся формой является катаральный гастрит (см. «Общий курс», тему 6 «Воспаление»).
• В морфогенезе хронического гастрита большую роль играют нарушение регенерации и структурная пере-
^ стройка слизистой оболочки.
1- По этиологии и особенностям патогенеза выделяют гастриты А, В и С. Преобладает гастрит В, гастриты А и С встречаются редко.
1) Гастрит А — аутоиммунный гастрит.
• Аутоиммунное заболевание, связанное с появлением аутоантител к липопротеиду париетальных клеток и внутреннему фактору, блокирующих его связывание с витамином В12.
• Часто сочетается с другими аутоиммунными заболеваниями (тиреоидит, Аддисонова болезнь).
• Проявляется преимущественно у детей и стариков.
• Локализуется в фундальном отделе.
• Характерны резкое снижение секреции НС1 (ахлоргидрия), гиперплазия G-клеток и гастрине-мия.
• Сопровождается развитием пернициозной анемии.
2) Гастрит В — неиммунный гастрит.
• Наиболее часто встречаемая форма гастрита.
• Этиологию связывают с Helicobacter pylori, который обнаруживают у 100 % больных.
• В развитии также играют роль различные эндогенные и экзогенные факторы (интоксикации, нарушение ритма питания, злоупотребление алкоголем).
• Локализуется в антральном отделе, может распространяться на весь желудок.
3) Гастрит С — рефлюкс-гастрит.
• Связан с забросом содержимого двенадцатиперстной кишки в желудок.
• Часто возникает у людей, перенесших резекцию желудка.
• Локализуется в антральном отделе.
• Секреция НС1 не нарушена и количество гастрина не изменено.
2. По топографии процесса выделяют антральный, фундальный гастрит и пангастрит.
3. В зависимости от морфологической картины выделяют поверхностный (неатрофический) и атрофический гастрит.
• Для каждой из этих форм характерна лимфоплазмо-цитарная инфильтрация слизистой оболочки.
• В зависимости от интенсивности клеточного инфильтрата различают легкий, умеренный и выраженный гастрит.
• Гастрит может быть активным и неактивным. Для активной фазы характерны полнокровие, отек стромЫ. появление в инфильтрате ПЯЛ и лейкопедез (проникновение ПЯЛ в эпителиальные клетки).
а. Поверхностный гастрит.
• Лимфоплазмоцитарный инфильтрат располагается в поверхностных отделах слизистой оболочки желудка на уровне валиков.
• Прогноз обычно благоприятный. В ряде случаев может переходить в атрофический гастрит.
б. Атрофический гастрит.
• Слизистая оболочка истончена, количество желез уменьшено.
• В собственной пластинке диффузный лимфоидно-плазмоцитарный инфильтрат, выраженный склероз.
• Характерна структурная перестройка с появлением фокусов кишечной и пилорической метаплазии. В первом случае вместо желудочных валиков появляются кишечные ворсинки, выстланные кишечным эпителием с многочисленными бокаловидными клетками. Во втором случае железы напоминают слизистые, или пилорические.
• Часто возникают фокусы дисплазии. На фоне тяжелой дисплазии эпителия может развиться рак желудка.
Язвенная болезнь
Язвенная болезнь — хроническое заболевание, морфологическим субстратом которого является хроническая рецидивирующая язва желудка или двенадцатиперстной кишки.
• Язвенную болезнь необходимо дифференцировать от симптоматических язв, возникающих при других заболеваниях и состояниях (стероидные, аспириновые, токсические, гипоксические язвы и пр.).
• Хронические язвы при язвенной болезни могут локализоваться в теле желудка, пилороантральном отделе и двенадцатиперстной кишке.
патогенезязвы тела жедудка и пилородуоденаль-ных язв различен.
патогенез пилородуоденальных язв:
° гипертонус блуждающего нерва с повышением активности кислотно-пептического фактора,
0 нарушение моторики желудка и двенадцатиперстной
кишки,
° повышение уровня АКТГ и глюкокортикоидов, ° значительное преобладание кислотно-пептического фактора агрессии над факторами защиты слизистой оболочки. 2. Патогенез язвы тела желудка:
° подавление функций гипоталамо-гипофизарной системы, снижение тонуса блуждающего нерва и активности желудочной секреции,
° ослабление факторов защиты слизистой оболочки.
Морфогенез хронической язвы.В ходе формирования хроническая язва проходит стадии эрозии и острой язвы.
а. Эрозия — это поверхностный дефект, образующийся в результате некроза слизистой оболочки.
б. Острая язва — более глубокий дефект, захватывающий не только слизистую оболочку, но и другие оболочки стенки желудка. Имеет неправильную округло-овальную форму и мягкие края.
Дно острых эрозий и язв окрашено в черный цвет вследствие накопления солянокислого тематика.
• В желудке чаще локализуется на малой кривизне, в двенадцатиперстной кишке — в луковице на задней стенке.
• Имеет вид глубокого дефекта овальной или округлой формы, захватывающего слизистую и мышечную оболочки.
• Края язвы плотные, омозолелые. Проксимальный край подрыт и слизистая оболочка нависает над ним, дис-тальный — пологий, имеет вид террасы, ступени которой образованы слизистой оболочкой, подслизистым и мышечным слоями.
Микроскопическая картиназависит от стадии язвенной болезни.
а. В стадии ремиссии в дне язвы видна рубцовая ткань, вытесняющая мышечный слой, с единичными склеро-зированными и облитерированными сосудами. Нередко отмечается эпителизация язвы.
б. В стадии обострения в дне язвы отчетливо различимы 4 слоя: фибринозно-гнойного экссудата, фибриноидно-го некроза, грануляционной и фиброзной ткани, в ко торой видны склерозированные сосуды. В стенках не которых сосудов отмечается фибриноидный некроз-
Наличие зоны некроза, отграниченной воспалительным валом, а также фибриноидных изменений в стенках сосудов свидетельствуют об обострении язвенного процесса. Осложнения язвенной болезни.
1. Язвенно-деструктивные:
о прободение (перфорация) язвы,
о пенетрация (в поджелудочную железу, стенку толстой кишки, печень и пр.), о кровотечение.
2. Воспалительные:
о гастрит, перигастрит, ° дуоденит, перидуоденит.
3. Язвенно-рубцовые:
° стеноз входного и выходного отверстий желудка, ° стеноз и деформация луковицы двенадцатиперстной кишки.
4. Малшнизация язвы желудка (не более чем в 1 %).
5. Комбинированные осложнения.
Рак желудка
• В течение многих лет являлся самой распространенной злокачественной опухолью, однако в последние два десятилетия во всем мире наблюдалась тенденция к отчетливому снижению заболеваемости и смертности от него.
• Преобладает в возрасте после 50 лет, чаще встречается у мужчин.
• В возникновении играют роль эндогенно образующиеся нитрозоамины и экзогенно поступающие с пищей нитриты (используют при изготовлении консервов); обсуждается возможная роль Helicobacter pylori.
К заболеваниям с повышенным риском возникновения рака желудка относят: аденому желудка (аденоматозный полип), хронический атрофический гастрит, пернициозную анемию, хроническую язву, культю желудка.
К предраковым процессам в желудке в настоящее время относят только тяжелую дисплазию эпителия. Классификация рака желудка.
1. В зависимости от локализации выделяют рак:
а. Пилорического отдела.
б. Малой кривизны с переходом на заднюю и переднюю стенки желудка.
в. Кардиального отдела.
13*
г. Большой кривизны.
д. Дна желудка.
• В пилорическом отделе и малой кривизне локализуются 3/4 всех карцином желудка.
• Рак желудка может быть субтотальным и тотальным.
2. Клиника-анатомические (макроскопические) формы рака желудка.
а. Рак с преимущественно экзофитным экспансивным ростом:
° бляшковидный,
° полипозный,
° грибовидный (фунгозный),
° изъязвленный рак:
а) первично-язвенный,
б) блюдцеобразный (рак-язва),
в) рак из хронической язвы (язва-рак).
б. Рак с преимущественно эндофитным инфильтрирующим ростом:
° инфильтративно-язвенный, ° диффузный.
в. Рак с эндоэкзофитным (смешанным) ростом:
° переходные формы.
• С клинической точки зрения важно выделить ранний рак желудка, прорастающий не глубже подслизистого слоя, т.е. поверхностный рак, при котором 5-летняя послеоперационная выживаемость составляет практически 100 %.
3. Гистологические типы рака желудка (классификация ВОЗ).
а. Аденокарцинома:
° по строению: тубулярная, сосочковая, муцинозная (слизистый рак),
° по степени дифференцировки: высокодифференцированная, умеренно дифференцированная и низкодифференцированная.
б. Недифференцированный рак.
в. Плоскоклеточный рак.
г. Железисто-плоскоклеточный рак.
д. Неклассифицируемый рак.
• Аденокарцинома как более дифференцированная форма рака чаще встречается при преимущественно э. зофитном росте опухоли.
• Недифференцированные формы рака (часто со скир” розным типом роста) преобладают при преимущест-
венно эндофитном росте, в частности при диффузном
раке.
Метастазирование рака желудка.
• Осуществляется лимфогенным, гематогенным и им-п лактационным путем.
• Первые метастазы возникают в регионарных лимфатических узлах по малой и большой кривизне желудка.
• Среди отдаленных лимфогенных метастазов с диагностической точки зрения имеют значение ретроградные метастазы:
а. В оба яичника — крукенберговские метастазы.
б. В параректальную клетчатку – – шницлеровские метастазы.
в. В левый надключичный лимфатический узел — вир-ховская железа.
• И мплантационныс метастазы приводят к карцинома-тозу брюшины, плевры, перикарда, диафрагмы.
• Гематогенные метастазы чаще возникают в печени, легких и др.
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Блашенцева С.А.
1, 2
Супильников А.А.
1, 2
Ильина Е.А.
1, 2
1 ЧУОО ВО «Медицинский университет «РЕАВИЗ»
2 ГБУЗ СОКБ им. В.Д. Середавина
В статье «Морфологические аспекты диагностики язвенной болезни желудка и ДПК у больных хирургического профиля» (С.А. Блашенцева, А.А. Супильников, Е.А. Ильина) представлены результаты исследований морфологической структуры слизистой желудка у пациентов с язвенной болезнью желудка и ДПК. Авторами статьи подробно обсуждается характер макроскопических изменений язвенного дефекта в различных стадиях заболевания, в том числе и при рубцевании (стадия белого рубца, стадия красного рубца). Отдельно обсуждаются особенности морфологических изменений при язве ДПК и при язве желудка. Приведены результаты собственных гистологических исследований, выполненных больным, в том числе с учетом изменений числа лимфоцитов, плазматических клеток в эпителиальном пласте и собственной пластинке слизистой в стадии обострения и ремиссии. Морфологические изменения слизистой желудка при язвенной болезни ДПК обсуждаются как результат реакции на воспаление в луковице ДПК. Авторами также проанализированы факторы риска развития язвенной болезни.
язвенная болезнь желудка и ДПК
морфологическая структура слизистой желудка
клеточный состав инфильтрата
факторы риска развития язвенной болезни
1. Аруин Л.И., Григорьев П.Я., Исаков В.А., Яковенко Э.П. Хронический гастрит // Амстердам. – 1993. – 362 с.
2. Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечник. – М.: Триада-Х, 1998. – 496 с.
3. Назаров В.Е., Солдатов А.И., Лобач С.М., Гончарик С.Б., Солоницын Е.Г. Эндоскопия пищеварительного тракта. – М.: Изд-во «Триада-фарм», 2002. – 176 с.
4. Ивашкин В.Т. Шептулин А.А. Болезни пищевода и желудка. – М., 2002.
5. Ивашкин В.Т., Комаров Ф.И., Рапопорт С.И. Краткое руководство по гастроэнтерологии. – М.: ООО Издательский дом М-Вести, 2001.
6. Ивашкин В.Т., Шептулин А.А., Баранская Е.К. Рекомендации по диагностике и лечению язвенной болезни. – М., 2002. – 30 c.
7. Минушкин О.Н. Язвенная болезнь. – М., 1995. – 220 c.
8. Пиманов С.И. Эзофагит, гастрит, язвенная болезнь. – Н. Новгород, 2000.
9. Циммерман Я.С. Современные проблемы этиологии язвенной болезни // Клин. Мед. – 1993. – № 1. – С. 6–11.
10. Шаповальянц С.Г., Чернякевич С.А., Михалев И.А., Бабкова И.В., Сторожук Г.Н., Маят Е.К., Чернякевич П.Л. Эффективность рабепразола при парентеральном введении у больных с острыми язвенными гастродуоденальными кровотечениями с высоким риском рецидива после эндоскопического гемостаза // РЖГГК. – 2014. – № 3.
11. Shahrokhi N, Keshavarzi Z, Khaksari M. Ulcer healing activity of Mumijo aqueous extract against acetic acid induced gastric ulcer in rats // J Pharm Bioallied Sci. – 2015. – Jan-Mar; 7(1). – Р. 56–9.
12. Tsukanov VV, Shtygasheva OV, Vasyutin AV, Amelchugova OS, Butorin NN, Ageeva ES. Parameters of Proliferation and Apoptosis of Epithelial Cells in the Gastric Mucosa in Indigenous and Non-Indigenous Residents of Khakassia with Helicobacter pylori Positive Duodenal Ulcer Disease // Bull Exp Biol Med. – 2015. – Feb 26.
В настоящее время эндоскопическое исследование желудочно-кишечного тракта у больных с язвенной болезнью желудка и ДПК, как правило, дополняется взятием биопсии с последующим морфологическим исследованием ткани, поскольку при наличии любого язвенного или инфильтративного поражения необходима гистологическая и цитологическая верификация эндоскопических данных.
Язва представляет собой дефект тканей стенки желудка или ДПК с перифокальными изменениями воспалительного или дегенеративного характера. В 85,3 % случаев язвы желудка являются одиночными и в 14,7 % – множественными. В ДПК одиночные язвы встречаются в 94,5 %. В 2,9 % случаев отмечается сочетание язвы желудка и ДПК.
Цель исследования – изучение особенностей морфологической структуры слизистой желудка у пациентов с язвенной болезнью желудка и ДПК в стадии обострения и ремиссии заболевания.
Материалы и методы исследования
На основании эндоскопического определения локализации язвенного дефекта, данных анамнеза, учета клинических проявлений заболевания все больные (пациенты отделения хирургии) были разделены на четыре группы. Первую группу составили 64 больных с ЯБ ДПК; вторую группу – 33 пациента с ЯБ желудка; в третьей группе было 13 больных с сочетанием ЯБ желудка и ДПК. К четвертой группе нами были отнесены пациенты с осложненным течением заболевания – 26 человек (в анамнезе у этой категории больных имеются ссылки на осложненное течение ЯБ – перфорации, кровотечения). Все группы были сопоставимы по возрасту, факторам риска, сопутствующей патологии и характеру течения заболевания.
Больным выполняли эндоскопическое исследование верхних отделов желудочно-кишечного тракта, которое дополняли взятием материала для гистологического анализа, в том числе для изучения клеточного состава инфильтрата в стадию обострения и ремиссии.
Брали не менее 5 биоптатов: по два из антрального и фундального отделов и один из области угла желудка.
Результаты исследования и их обсуждение
В результате исследования установлено, что характер микроскопических изменений язвы зависит от стадии заболевания. При обострении дно язвы состоит из четырех слоев. Первый, самый верхний слой представлен бесструктурными некротическими массами, слизью, фибрином, десквамированными эпителиальными клетками, лейкоцитами и эритроцитами. Второй слой – зона фибриноидного некроза. Толщина его прерывиста и составляет 1–1,5 мм. При быстро прогрессирующем процессе альтерации слой фибриноидного некроза резко утолщен, так как образование этого слоя связано с пропитыванием коллагеновых волокон фибриногеном плазмы, а выраженность экссудации зависит от интенсивности и длительности обострения. Третий слой дна язвы определяется не всегда. Он представлен грануляционной тканью и большим числом сосудов. Здесь отмечается выраженная в различной степени плазмолимфоцитарная инфильтрация и склероз. При прогрессировании альтерации этот слой подвергается фибриноидному некрозу, а при заживлении язвы – рубцеванию. Четвертый слой представлен соединительной тканью различной степени зрелости, которая распространяется далеко за пределы макроскопически определяемого края язвенного дефекта. Значительным изменениям подвергаются кровеносные сосуды (чаще артерии), расположенные в области язвы. Отмечается воспалительная инфильтрация и фибриноидный некроз стенок, тромбоз.
Морфологические изменения могут быть различными в зависимости от стадии развития язвенного процесса. При прогрессировании язвы дефект увеличивается в размерах в ширину и в глубину. Это увеличение размеров происходит за счёт разрушения краев язвы. Кроме того, в окружности язвы могут образовываться новые острые язвы и эрозии, которые, сливаясь, могут увеличивать размеры первичного язвенного дефекта. Процесс заживления язвы начинается с отторжения некротических масс дна язвы. Вслед за этим начинается процесс эпителизации. Активный рост эпителия с проникновением его под слой некротизированных тканей способствует более быстрому и окончательному отторжению некроза. Постепенно при заживлении язвы эпителий становится более высоким, клетки его начинают продуцировать слизь. В дальнейшем начинают формироваться желудочные ямки, а затем и железы. В отличие от нормального строения слизистой оболочки они имеют более примитивное строение.
Регенерировать могут и элементы мышечной пластинки слизистой оболочки. При этом образуются крупные гладкомышечные клетки, формирующие неравномерные утолщения. В регенерировавших участках отсутствуют эластические волокна, что даже при полном восстановлении слизистой оболочки маркирует зону имевшегося ранее изъязвления. Грануляционная ткань замещается волоконной соединительной тканью, и рубец становится белесоватым (стадия белого рубца), признаки воспаления в биопсийном материале отсутствуют. Мышечная оболочка стенки желудка или ДПК в области язвы не восстанавливается. Она замещается фиброзной тканью, в которой можно обнаружить отдельные мышечные клетки.
Слизистая оболочка регенерирует без образования рубца. Макроскопически вначале сформированный рубец характеризуется образованием на месте язвы участка покрытого палисадообразным эпителием с выраженной гиперплазией капилляров (стадия красного рубца). В этой стадии наблюдается появление в регенерировавшей слизистой оболочке незрелых псевдопилорических желез. В дальнейшем новообразованная слизистая оболочка приобретает более бледную окраску за счёт уменьшения количества капилляров и их запустения (стадия белого рубца).
При язве ДПК слизистая оболочка желудка отличается гиперплазированными желудочными железами с увеличением числа главных и париетальных клеток. Наряду с увеличением их числа происходит ускоренная дифференциация этих клеток. При дуоденальных язвах отмечается также гиперплазия клеток, продуцирующих гастрин. У больных с язвами ДПК в области дна желудка, как правило, наблюдаются морфологические признаки хронического гастрита.
При локализации язвы в желудке в зоне язвенного дефекта и в антральном отделе обнаруживается лимфоидно-клеточная инфильтрация собственной пластинки. Увеличено число клеток, продуцирующих иммуноглобулины, преимущественно класса G. Эти изменения являются свидетельством активации иммунной системы, связанной с антигенными свойствами продуктов распада тканей в зоне некроза, вирусов и микроорганизмов и образованием аутоантител. Морфологические изменения при гастродуоденальных язвах лежат в основе развития осложнений. Эти осложнения могут быть связаны с процессами деструкции тканей и носить язвенно-дегенеративный характер: пенетрация, перфорация, кровотечение. С сопутствующим воспалением связаны перигастрит, перидуоденит.
Результаты собственных исследований показали, что наиболее выраженные изменения в клеточном составе инфильтрата слизистой желудка по сравнению с данными контрольной группы отмечаются при язвенной болезни ДПК и сочетанной локализации язвенных дефектов в желудке и ДПК. Обострение язвенной болезни приводит к значительному увеличению числа клеток в инфильтрате слизистой.
Во всех группах наблюдения были установлены достоверные отличия с высоким уровнем значимости (p < 0,01) по степени лимфоцитарной инфильтрации. У больных второй, третьей и четвертой групп установлены отличия по числу нейтрофилов. У больных второй и четвертой групп, по сравнению с первой группой, были установлены отличия по количеству межэпителиальных лимфоцитов (МЭЛ). И, наконец, третья группа имела отличия от первой и второй по содержанию плазмоцитов. Полученные данные позволяют говорить о том, что язвенная болезнь с локализацией в ДПК и сочетанные поражения желудка и ДПК характеризуются наиболее активным участием клеток в воспалительной реакции. Характер изменения клеточного состава в стадии ремиссии практически не отличим от картины воспалительной инфильтрации, характеризующей обострение ЯБ. Увеличение числа МЭЛ в клеточном инфильтрате слизистой антрального отдела желудка до уровня, соответствующего их нормальному содержанию в слизистой ДПК, позволяет говорить о том, что при данных формах язвенной болезни регенераторные процессы протекают наиболее активно.
В целом наибольшие патоморфологические изменения слизистой антрального отдела желудка у всех больных ЯБ были представлены выраженным активным воспалением, нарушением микроциркуляции и дисбалансом пролиферативно-регенераторных процессов.
Анализ изменений эпителиального пласта слизистой антрального отдела желудка позволил выделить четыре преобладающих признака: наличие массивной воспалительной инфильтрации (нейтрофильной и лимфоплазмоцитарной), повреждение апикальных частей эпителиоцитов, выраженная пролиферация эпителия и наличие внутриэпителиальных эрозий в 15,5 % случаев. Кроме этого, для биоптатов при язве ДПК было характерно изменение высоты покровно-ямочного эпителия и появление очагов кишечной метаплазии.
Учитывая то, что процессы воспаления в слизистой оболочке желудка при язвенной болезни в зависимости от стадии (обострение и ремиссия) различаются по характеру изменений покровно-ямочного эпителия, отдельно исследовали состояние покровно-ямочного эпителия и собственной пластинки слизистой при обострении и ремиссии.
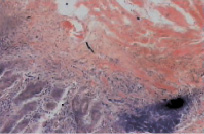
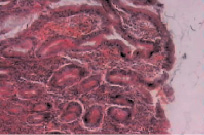
Рис. 1. Микропрепарат слизистой оболочки антрального отдела желудка. (ЯБ ДПК, обострение). Окраска гематоксилин-эозин, увеличение×600. Выражена атрофия желез, отек собственной пластинки, полнокровие. Умеренная лимфоидная инфильтрация. На границе с мышечной пластинкой лимфоидный фолликул (собственные исследования)
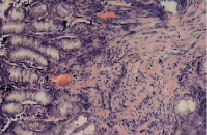
Рис. 2. Микропрепарат слизистой оболочки антрального отдела желудка (ЯБ ДПК, обострение). Окраска гематоксилин-эозин, увеличение×600. Атрофия желез, фиброзирование и инфильтрация собственной пластинки слизистой лимфоцитами, эозинофилами, плазмоцитами (собственные исследования)
При обострении язвенной болезни наибольшие изменения покровно-ямочного эпителия касаются воспалительной инфильтрации, повреждения апикальных мембран, внутрислизистого эрозирования и пролиферации клеток. Выраженность этих процессов значительно снижается при ремиссии, однако даже по достижении ремиссии в микропрепаратах нами отмечались наличие воспалительной инфильтрации и активно протекающие пролиферативные процессы. Изменения в собственной пластинке при обострении проявлялись не только в виде отека и инфильтрации, но и в виде микроциркуляторных нарушений, истончения и появления рубцовых изменений (рис. 1, 2, 3, 4). Эти же признаки, хотя и менее выраженные, регистрировали при ремиссии.

Рис. 3. Микропрепарат слизистой оболочки антрального отдела желудка. (ЯБ ДПК, обострение). Окраска гематоксилин-эозин, увеличение×600. Выражен отек собственной пластинки, полнокровие, лимфоплазмоцитарная инфильтрация. В центре собственной пластинки слизистой крупный лимфоидный фолликул со светлым центром размножения (собственные исследования)

Рис. 4. Микропрепарат слизистой оболочки антрального отдела желудка (ЯБ ДПК, обострение). Окраска пикрофуксин, увеличение×600. Выражен отек и полнокровие слизистой оболочки, полнокровие. Инфильтрация собственной пластинки лимфоцитами, плазмоцитами, эозинофилами. Дистрофия эпителия желез, расширение полей (собственные исследования)
Анализ морфологических параметров при различных формах язвенной болезни показал, что наиболее значимыми, играющими ведущую роль при обострении заболевания, являются МЭЛ и плазмоциты (рис. 5, 6). Статистический анализ межгрупповых различий позволил установить, что в группе с дуоденальной локализацией язвы количество МЭЛ зависело от стадии заболевания и степени болевого синдрома (p = 0,03), а уровень лимфоплазмоцитарной инфильтрации зависел от стадии и наличия медикаментозного фона (p = 0,04). При язве желудка эти факторы оказывали влияние только на инфильтрацию МЭЛ и количество плазмоцитов (p = 0,04). Уровень лимфоцитарной инфильтрации собственной пластинки слизистой желудка при этом не был статистически значимым.
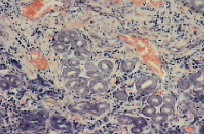
Рис. 5. Микропрепарат слизистой оболочки антрального отдела желудка (ЯБ желудка, обострение). Окраска гематоксилин-эозин, увеличение×600. Атрофия желез, фиброзирование собственной пластинки слизистой. Инфильтрация лимфоцитами, эозинофилами, плазматическими клетками (собственные исследования)
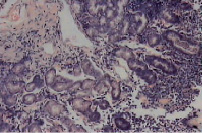
Рис. 6. Микропрепарат слизистой оболочки антрального отдела желудка (ЯБ желудка, ремиссия). Окраска гематоксилин-эозин, увеличение×600. Выражен отек собственной пластинки, полнокровие, лимфоплазмоцитарная инфильтрация. Покровно-ямочный эпителий с гиперхромными ядрами. Дистрофия эпителия желез (собственные исследования)
Собственные исследования, выполненные у пациентов хирургического профиля с язвенной болезнью желудка и ДПК, показали, что наиболее значимыми факторами риска язвообразования являются сопутствующие гастродуоденальные заболевания, частые стрессы, наличие профессиональных вредностей, поздняя диагностика. Картина хронического гастрита с нейтрофильной и лимфоплазмоцитарной инфильтрацией слизистой оболочки антрального отдела желудка, выявляемая в стадию ремиссии, в равной степени может являться как реакцией на инфицирование HP, так и быть «дистантным» отражением эрозивно-язвенных процессов в любом отделе желудка или ДПК. Клеточный состав инфильтрата слизистой оболочки антрального отдела желудка характеризуется увеличением числа клеток преимущественно за счет МЭЛ, лимфоцитов и плазмоцитов. При ЯБ ДПК в равной мере выражены процессы как местного неспецифического воспаления, так и иммунный ответ. При язве желудка, сочетанных поражениях желудка и ДПК и осложненном течении заболевания преобладает иммунный ответ.
Рецензенты:
Марков И.И., д.м.н., профессор, кафедра морфологии и патологии, ЧУОО ВО «Медицинский университет «Реавиз», г. Самара;
Калмин О.В., д.м.н., профессор, ФГБОУ ВПО «Пензенский государственный университет», г. Пенза.
Библиографическая ссылка
Блашенцева С.А., Супильников А.А., Ильина Е.А. МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ ДИАГНОСТИКИ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И ДПК У БОЛЬНЫХ ХИРУРГИЧЕСКОГО ПРОФИЛЯ // Фундаментальные исследования. – 2015. – № 1-8. – С. 1534-1538;
URL: https://fundamental-research.ru/ru/article/view?id=38242 (дата обращения: 12.09.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
