Можно ли отжиматься при панкреатите


Что такое панкреатит
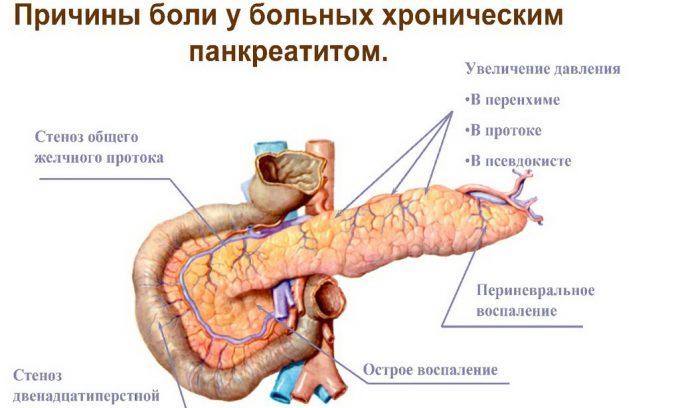 Диагноз «панкреатит» ставят пациентам, страдающим воспалением поджелудочной железы. Причины этой патологии могут быть разными, но наиболее распространенными из них являются:
Диагноз «панкреатит» ставят пациентам, страдающим воспалением поджелудочной железы. Причины этой патологии могут быть разными, но наиболее распространенными из них являются:
- желчнокаменная болезнь;
- генетическая предрасположенность;
- прием некоторых медикаментозных средств;
- механические повреждения и травмы;
- злоупотребление алкоголем;
- злоупотребление жирной, копченой и другой вредной пищей.
Статистика: средний возраст заболеваемости хроническим панкреатитом снизился с 50 до 39 лет. Частота обнаружения заболевания у детей в России 9-12 случаев на 100 000.
Независимо от предпосылок развития, заболевание протекает по одной схеме. Поджелудочная железа начинает вырабатывать повышенное количество ферментов, но при этом они не поступают в кишечник из-за нарушения оттока секрета. Как следствие, возникают проблемы с пищеварением, сильнейшие боли в животе (область желудка), пациент страдает диареей, теряет сначала жировую, а потом и мышечную ткань.
Питание при панкреатите
Заметная потеря веса обусловлена также необходимостью соблюдения строгой диеты. Первые два дня пациент, страдающий острой формой заболевания, вообще не должен принимать пищу. Потом – ему разрешают есть перетертые супы или пюре. Соблюдать диету необходимо долгое время и, естественно, это может стать причиной потери мышечной массы.
 Однако важно помнить, что, когда заболевание переходит из острой формы в хроническую, количество продуктов, разрешенных пациенту, увеличивается. В частности, разрешается принимать в пищу нежирное мясо и рыбу, яйца (пусть даже 1 раз в неделю), нежирные кисломолочные продукты, отварные или тушеные овощи, макаронные изделия, печеные фрукты. Другими словами, организм будет получать продукты, необходимые для строительства мышечных волокон. Главное, восстановить обмен веществ, а также обеспечить свое тело достаточным количеством белка и энергии. Идеально, если на данном этапе с вами поработает квалифицированный гастроэнтеролог.
Однако важно помнить, что, когда заболевание переходит из острой формы в хроническую, количество продуктов, разрешенных пациенту, увеличивается. В частности, разрешается принимать в пищу нежирное мясо и рыбу, яйца (пусть даже 1 раз в неделю), нежирные кисломолочные продукты, отварные или тушеные овощи, макаронные изделия, печеные фрукты. Другими словами, организм будет получать продукты, необходимые для строительства мышечных волокон. Главное, восстановить обмен веществ, а также обеспечить свое тело достаточным количеством белка и энергии. Идеально, если на данном этапе с вами поработает квалифицированный гастроэнтеролог.
Спортивное питание при панкреатите
Это заболевание поражает людей разных профессий, включая спортсменов. Именно у них нередко возникают вопросы о том, можно ли принимать при панкреатите протеин или другие спортивные добавки. Отметим, что острая форма заболевания подобного не допускает.
Статистика: заболеваемость среди взрослых — 27,5-50 случаев на 100 000 человек. К сожалению этот показатель за последние 30 лет удвоился. Около трети всех заболевших становятся нетрудоспособными (временно или долгосрочно). В основном это молодая, активно работающая часть населения.
В первые дни лучшим лекарством для больного является голод. Но как только состояние пациента начинает нормализоваться, он может начать принимать порошковые коктейли с большим содержанием аминокислот. Главное: заранее получить разрешение на это у своего врача.
Выбирая протеиновый коктейль, уделите особое внимание его составу. Важно, чтобы продукт не содержал консервантов, ароматизаторов и других сомнительных ингредиентов. Кроме того, казеиновый, сывороточный и соевый протеины, употребляемые больными, страдающими панкреатитом, должны выпускаться надежными производителями. Принимать их можно только с разрешения врача. А в случае обострения заболевания, вы должны немедленно отказаться не только от спортивного питания, но и, зачастую, от пищи вообще.
Рекомендации по упражнениям и тренировкам
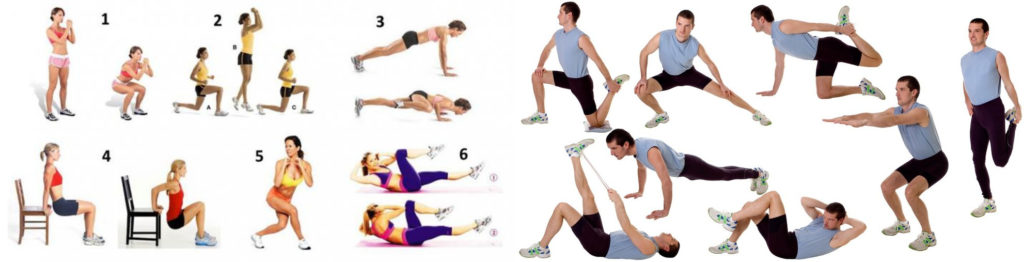 Как только минует острая стадия болезни, люди, ведущие здоровый образ жизни, начинают задумываться о возобновлении тренировок. Но здесь необходимо проявлять крайнюю осторожность. Помните, что бег, фитнес, а также силовые нагрузки, при которых происходит задержка дыхания (становая тяга, жим штанги, приседания и т.д) при панкреатите запрещены. А к разрешенным видам физической активности относятся:
Как только минует острая стадия болезни, люди, ведущие здоровый образ жизни, начинают задумываться о возобновлении тренировок. Но здесь необходимо проявлять крайнюю осторожность. Помните, что бег, фитнес, а также силовые нагрузки, при которых происходит задержка дыхания (становая тяга, жим штанги, приседания и т.д) при панкреатите запрещены. А к разрешенным видам физической активности относятся:
- плавание.
- йога.
- высокоинтенсивные тренировки (велотренажер, гребной тренажер).
- лечебная физкультура.
- спортивная ходьба.
Вы можете отдать предпочтение любому из указанных вариантов, но предварительно не забудьте заручиться одобрением своего лечащего врача.
Чем опасны силовые тренировки при панкреатите
 Работать с большими весами людям, страдающим воспалениями поджелудочной железы, категорически запрещено. То же самое можно сказать о высокоинтенсивном тренинге (например, о кроссфите). Эти виды нагрузок вызывают учащенное сердцебиение, повышают артериальное давление и нагрузку на поджелудочную железу. А главное, при выполнении упражнений со штангой, гантелями и другими спортивными снарядами растет внутрибрюшное давление.
Работать с большими весами людям, страдающим воспалениями поджелудочной железы, категорически запрещено. То же самое можно сказать о высокоинтенсивном тренинге (например, о кроссфите). Эти виды нагрузок вызывают учащенное сердцебиение, повышают артериальное давление и нагрузку на поджелудочную железу. А главное, при выполнении упражнений со штангой, гантелями и другими спортивными снарядами растет внутрибрюшное давление.
Это очень рискованно для человека, страдающего панкреатитом.
Давление на поджелудочную железу и ее протоки становится причиной возникновения застойных явлений, а также нарушения циркуляции крови. Секрет, вырабатываемый органом, перестает поступать в двенадцатиперстную кишку, что приводит к отеку и воспалению. Ферменты постепенно разрушают ткани поджелудочной железы, заболевание обостряется, и это может привести к очень печальным последствиям.
Научный факт: фермент трипсин, выделяемый поджелудочной железой, по агрессивности не уступает яду кобры!
Причины остановки роста мышечной массы
Правильно питаясь, занимаясь разрешенными видами физической активности и полноценно отдыхая, вы гарантированно начнете набирать вес. Однако будьте готовы к тому, что набор мышечной массы может остановиться. Это актуальная проблема, с которой сталкиваются не только люди, больные панкреатитом, но и здоровые спортсмены. Причинами ее возникновения могут быть:
- большой расход энергии (вы тратите больше калорий, чем получаете);
- недостаток сна;
- гормональные нарушения;
- неправильное выполнение упражнений;
- недостаток белковой пищи в рационе;
- изменение скорости метаболизма;
- быстрая утомляемость и перетренированность.
В случае остановки роста мышечной массы, пообщайтесь с врачом, который лечит ваш панкреатит, а также посоветуйтесь с диетологом и, при возможности, с профессиональным тренером. Вероятно, вам понадобится изменение программы питания и расписания тренировок, прием дополнительного протеина или витаминов, изменение распорядка дня. Поддержка специалистов крайне важна на каждом из этапов лечения и восстановления организма.
Желаем, чтобы эта статья Вам не понадобилась! Будьте здоровы!
Навигация по записям
Нажимая кнопку “Отправить комментарии” , Вы даете согласие на рассылку, обработку персональных данных и принимаете политику конфиденциальности.
Источник
Панкреатит – воспаление поджелудочной железы, лечение которого требует использования заместительной терапии, соблюдения режима дня, диетического питания, ограничения физических нагрузок. Заниматься спортом при патологиях пищеварительной системы не противопоказано, однако существует ряд ограничений. Поэтому актуально рассмотреть вопрос, какие физические нагрузки при панкреатите безопасны.
Влияние физический упражнений
Умеренная физическая активность оказывает положительное влияние на организм человека: ускоряют обменные процессы, нормализуют работу внутренних органов. Однако при панкреатите необходимо исключить подъем тяжестей, наклоны и приседания, подтягивания, отжимания, упражнения на пресс. Такая активность вызовет повышение давления в брюшной полости, приведет к развитию:
- обострения заболевания;
- нарушения оттока желчи и застойным процессам в органе;
- закупорки протоков железы конкрементами, что потребует оперативного вмешательства;
- диабета вследствие нарушенного синтеза инсулина.
Поэтому занятия спортом при панкреатите следует начинать только после консультации с лечащим врачом. Это позволит снизить риск развития обострения заболевания и осложнений.
Физические нагрузки при панкреатите?
«Поджелудочная была увеличена. Была не у одного врача. Пила гормоны даже. Потом решила не ходить так часто по врачам. Месяц назад бросила курить, стала активно заниматься спортом, питаться более или менее правильно. А самое главное, стала пить «Монастырский чай» (услышала о нем в передаче Малахова). И вот вчера поехала на плановое УЗИ, а мне говорят: “А с чего вы вообще решили к врачу обратиться — у вас нет паталогий”. Поджелудочная нормальных размеров и гормоны в норме!!! Я обалдела от счастья!
Светлана Никитина, 35 лет.
Нижний-Новгород
Пациентам с воспалением поджелудочной железы нужно выбирать щадящие виды спорта, которые позволяют равномерно распределить нагрузку на мускулатуру тела и внутренние органы.
Рекомендуют следующие виды физической активности:
- Йога при панкреатите. Включает в себя комплекс расслабляющих асан (упражнений), которые направлены на поддержание организма в тонусе. Выполнение некоторых движений стимулирует кровообращение в тканях поджелудочной железы, ускоряет регенерацию органа, нормализует отток панкреатического сока, устраняет боль.
- Психические приемы помогут пациентам справиться с депрессией, которая возникает при тяжелых патологиях;
Дыхательная гимнастика при панкреатите. Методика предполагает использование простых упражнений, чтобы проработать скелетную мускулатуру, выполнить массаж внутренних органов. Как результат клетки насыщаются кислородом, стабилизируется эмоциональное состояние, мышцы приходят в тонус, улучшается работа поджелудочной: устраняются застойные явления, нормализуется синтез ферментов. - Плавание. Этот вид спорта позволяет укрепить опорно-двигательный аппарат без перегрузок и возникновения травм. Плавание нормализует кровообращение и работу поджелудочной железы, способствует ускорению регенерации органа.
Любые тренировки при панкреатите запрещены в следующих ситуациях:
- период обострения заболевания;
- недавно перенесенные травмы или операции;
- сосудистые патологии;
- наличие тяжелых сопутствующих заболеваний.
Особенности занятий бодибилдингом
Больным панкреатитом противопоказаны интенсивные физические упражнения. Поэтому врачи настоятельно рекомендуют отказаться от бодибилдинга. Однако сформировать красивое тело возможно с помощью облегченных тренировок:
- исключить тяги с большим весом;
- рабочий вес следуют снизить вдвое по сравнению с тем, который использовался до панкреатита;
- увеличить перерыв между подходами;
- исключить упражнения, которые вызывают неприятные ощущения;
- сократить число повторений;
- использовать упражнения, предполагающие работу с собственным весом.
Особенности спортивного питания при панкреатите
Меня подруга уговорила «Монастырский чай» попробовать. У неё панкреатит был — и представьте, его не стало! Даже её доктор очень удивилась. Мой диагноз воспаление поджелудочной. Я этим уже долго мучаюсь. Таблетки, капельницы, больницы – для меня были нормой последние 5 лет. И вот всего две недели, как я начала пить «Монастырский чай», а уже почувствовала себя гораздо лучше. Надеюсь на следующем приеме своего врача удивить.
Елена Шугаева, 47 лет
Санкт-Петербург
Большое значение во время физических нагрузок при панкреатите имеет питание. Пациенты должны отказаться от вредных привычек, употребления горячих, холодных блюд и пищевого мусора. Рекомендуют дробное питание до 7 раз в сутки, которое предполагает употребление измельченной пищи, приготовленной на пару или отварной.
Спортивное питание при воспалении поджелудочной железы предполагает употреблении продуктов, богатых белками. Протеины – строительный материал, который необходим организму при физических нагрузках и хронических патологиях. Диетологи рекомендуют включить в рацион легкоусвояемые белки животного происхождения.
Питание пациента с панкреатитом должно включать следующие блюда:
- каши на воде (манная, овсяная, гречневая, рисовая);
- отварное диетическое мясо и рыбу;
- сухари и несвежий пшеничный хлеб;
- вегетарианские супы-пюре;
- нежирное молоко, кефир, сметану;
- белковый омлет на пару;
- кисели, слабый чай, протертый компот.
Умеренные физические нагрузки при панкреатите необходимы для нормальной и слаженной работы внутренних органов. Однако при панкреатите следует прислушиваться к собственному организму и рекомендациям врача. Чтобы спорт не спровоцировал развитие обострения панкреатита, соблюдение режима сна и отдыха, избегание стрессовых ситуаций, снижение нервного напряжения на первом месте.
Источник
Диетическому питанию гастроэнтерологи отводят значимое место в лечении панкреатита. Поджелудочная железа нуждается в «перезапуске», и сделать это можно только максимально щадя органы ЖКТ.
Потому очень важно знать нюансы правильной организации рациона и не употреблять запрещенные продукты при панкреатите.

Общие принципы диеты при панкреатите
Организация правильного питания при проблемной поджелудочной железе состоит из простых правил:
- Пища подвергается механической обработке. Все твердые продукты хорошо провариваются, измельчаются, протираются.
- Еда готовится только методом варения, парения или в мультиварке. Недопустимо что-то жарить, коптить, вялить, засаливать, консервировать.
- Запрещается переедание. Желудок нагружают малыми порциями, но регулярно. Идеальная схема питания – кушать через каждые 3–4 часа, а за 2 часа до сна – позволять себе только стакан воды или травяного настоя.
- Все продукты должны быть свежими. Овощи и фрукты – спелыми. Мясо – не размороженным. Молочка – не последнего дня в указанном сроке изготовления.
- Пища принимается оптимальной температуры – не более 50°C, но не менее 20°C. Нельзя кушать прямо «с пылу с жару» или остывшую еду.
От вредных привычек придется решительно отказаться. Речь не только о никотине или алкогольных напитках (о них и речи не может быть при заболеваниях поджелудочной). Нужно пересмотреть свои склонности к хаотичным перекусам – на бегу, всухомятку или на ночь глядя.

Что нельзя есть при панкреатите: запрещенные продукты
Некоторые продукты могут иметь двойную «репутацию». Например, обезжиренный творог или 1% кефир – идеальная, казалось бы, диетическая еда. Но при гастрите с повышено кислотностью молочка способна навредить. Можно или нельзя тот или иной продукт, зачастую зависит от периода заболевания (ремиссии, приступа, хронического течения) или сопутствующих болезней.
Однако существует список продуктов и блюд, которые категорически нельзя есть при любой форме панкреатита:
- Вся свежая сдобная выпечка, все виды пирожков, пирожных, булочек.
- Шоколадные изделия, карамель, сгущенка, мороженое, орехи, инжир, курага.
- Все бобовые.
- Исключаются виды жирных наваристых первых блюд – борщ, рассольник, грибная похлебка. Под запретом и холодные блюда – свекольник или окрошка.
- Нужно забыть о жирной рыбе, птице и мясе – особенно свинине и баранине. Исключаются все копченые колбасы, консервы, засушенная рыба.
- Не едят при панкреатите жаренных и сваренных вкрутую яиц.
- Из молочных продуктов вычеркивают сметану, йогурты, маргарин, жирные молоко, творог и масло.
- Каши не варят из перловки и пшенки.
- Из овощей – забывают о редисе, капусте, перце, шпинате, луке и чесноке.






Естественно, запрещен любой фаст-фуд и острая еда. Табу налагают на кофе, газировку, виноградный и грейпфрутовый соки.
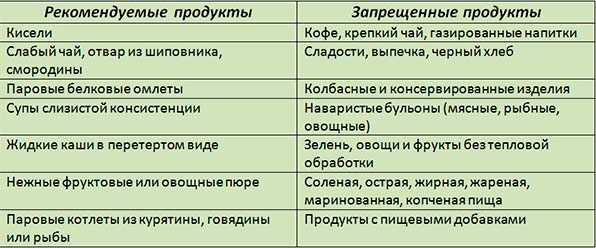
Что можно есть при панкреатите: список продуктов
Несмотря на внушительный перечень запрещенных продуктов, остается еще немало простора для полноценного питания даже при панкреатите.
| Изделия из муки | Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция). |
| Крупы | Рис, гречка, овсянка, манка. |
| Виды овощей и зелени | Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа. |
| Рыбные блюда | Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны. |
| Морепродукты | Морская капуста. |
| Мясное меню | Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине. |
| Кисломолочное | Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка. |
| Яйца | Омлет на пару из куриных и перепелиных яиц. |
| Масло | Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки). |
| Фрукты | Бананы, запеченные яблоки. |
| Продукты пчеловодства | Мед, прополис, маточное пчелиное молочко. |
| Специи | Кунжут, фенхель, тмин, куркума, гвоздика. |
Какие овощи можно есть
Можно не бояться кушать картошку, морковку, свеклу. Нетяжелыми овощами для панкреатита и гастрита считается также кабачок, тыква. Если кислотность желудка не повышена, разрешена цветная капуста.

Однозначно придется отказаться от следующих овощей и видов зелени:
- перца (болгарского, салатного, острого);
- дайкона и редиса;
- чеснока и лука (репчатого и зеленого);
- щавеля и салатного листа;
- ревеня и хрена.
В периоды ремиссии, с большой осторожностью, позволяют себе маленькие порции помидоров и огурцов. Естественно, нужно быть уверенными, что овощи не напичканы нитратами и не хранились долго на складах. Лучше всего покупать овощи на деревенских рынках, в соответствующий сезон.
Какие фрукты или ягоды можно есть
При заболевании поджелудочной железы можно кушать:
- Некислые яблоки и спелые груши. Лучше всего – запеченные, протертые. Шкурку и сердцевину удаляют. Хороши компоты из сухофруктов с сахарозаменителями (сорбитом или ксилитом).
- Бананы. Уже на 5–7 день после обострения.

Очень целебны отвары из сухих плодов шиповника и черной смородины.
Компоты, желе или кисели полезны из свежей брусники, черноплодной рябины, черемухи и голубики. Противопоказание для этих ягод – только склонность к запорам.
В дни стойкой ремиссии можно побаловать себя:
- спелой мякотью дыни и авокадо;
- ломтиком ананаса;
- несколькими дольками мандарина (без пленочки).
Нельзя грейпфрут, помело, апельсин. Эти цитрусовые высококислотны.
Виноград, сливы и абрикосы лучше исключить совсем.
Малину и клубнику запрещают из-за жестких семян и повышенной сладости. То же относится и к свежей черной смородине. Эти ягоды можно добавлять вне периодов обострения панкреатита.
Что можно кушать из мяса
Диета при панкреатите и холецистите не исключает блюда из птиц – курицы, индейки, фазана, утки. Мясо едят хорошо проваренным и протертым. Перед приготовлением важно удалить все пленки, видимый жир, хрящи и сухожилия.
На ремиссионной стадии мясное меню разнообразят нежирной телятиной и крольчатиной. Можно отваривать куриные желудки и печень. Но только когда нет никаких диспепсических симптомов, особенно диареи.
Из перечисленных видов мяса делают тефтели, паровые котлеты, запеканки с манкой. Бульоны второй проварки используют как основу для овощных супов-пюре.

При положительной динамике восстановления поджелудочной железы диетологи разрешают дополнить рацион вареным говяжьим языком, а также молочной докторской колбасой (без специй и консервантов).
Само собой разумеется, что мясо нельзя жарить, коптить, мариновать в луке или перце.
Какую рыбу можно
Из речной и морской рыбы разрешены сорта жирностью до 4%:
- самая низкая жирность (меньше 1%) у речного окуня, наваги, трески, минтая, путассу;
- к 2-х процентным по жирности рыбам относят плотву, кефаль, щуку, камбалу, миногу и белорыбицу;
- не более 4-х процентов жиров содержится в морском окуне, хеке, красноперке, сельди и сазане.

Более жирную рыбу, такую как зубатку, карп, тунец, горбушу, анчоус и мойву, разрешают лишь в стадии ремиссии.
Рыба должна быть свежей, хранящейся во льду. О перемороженности можно судить по желтоватому оттенку на брюхе.
Для блюд используют филе, избавленное от шкурки и костей. Первый месяц после острого приступа вводят рыбу в перемолотом виде. Из нее готовят паровые котлеты, добавляют в овощные пудинги.
Молочка
Строго запрещено при панкреатите употребление сгущенки, йогуртов, мороженого, плавленого или копченого сыра.
Не рекомендуется брать домашнее молоко, не прошедшее специальную обработку и пастеризацию.
Выбирая молочный продукт в магазине, нужно пристально изучить состав на отсутствие добавок. Обязательно обратить внимание на дату изготовления и процент жира.
Молочка вводится в рацион не раньше второй недели после острого приступа поджелудочной. Начинают с 1% кефира. Затем разрешают добавлять в каши по 50 мл 1,5% молока или 5-10 г несоленого сливочного масла.
Ремиссия и отсутствие гастрита с повышенной кислотностью позволяют добавить в меню нежирные сорта твердых сыров и творога.
Крупы
Самыми безопасными для органов ЖКТ можно назвать рис и гречку. Их варят на паровой бане или в мультиварке. Рисовую или гречневую муку используют как составляющее для рыбных котлет, овощных супов-пюре, в приготовлении домашних хлебчиков.
Вслед за рисом и гречкой в рацион вводят манку. Кашу варят на воде или используют в творожных и фруктовых пудингах, приготовленных в мультиварке.
Для разнообразия ремиссионного меню можно кушать каши пшеничную и овсяную. Для полного разваривания и облегчения усвоения их желудком, крупы предварительно замачивают на час-другой.


В некоторых случаях диетологи разрешают эти крупы вскоре после острого панкреатита. Вяжущие обволакивающие свойства овса хорошо восстанавливают слизистую желудка после рецидивов гастрита, холецистита и других желудочно-кишечных заболеваний.
Сладости и панкреатит
Природная сахароза в достаточном количестве содержится во фруктах и ягодах. Из разрешенных ингредиентов варят кисели, компоты, делают отвары, пудинги, запеканки.

Подслащивает жизнь людей, страдающих панкреатитом, мед и продукты пчеловодства. Они не только вкусно разнообразят травяные настои и хлебчики, но и благотворно влияют на работу ЖКТ.
К чаю или кефиру хорошо подойдут сушки или галетное печенье. Их нужно выбирать в диетических отделах магазинов и проверять состав на упаковке.

В стадии ремиссии панкреатита диетологи разрешают безе (белковое суфле). Его лучше приготовить самостоятельно, взбив белок с сахарозаменителем и подсушив в духовке при небольшой температуре.
Ни в коем случае не употребляется сгущенка, мороженое, инжир, шоколад и сдобные выпечки. Высокое содержание сахара и жиров вызовет острый приступ панкреатита и осложнения.
Приправы
Специи и пряности значительно улучшают вкусовые качества блюд. Диета при панкреатите не запрещает использование некоторых видов приправ:
- корицы, куркумы и гвоздики;
- кунжута и семян льна;
- петрушки и укропа (сушеного или свежего);
- прованских трав и фенхеля.

Осторожно вводят в меню кориандр, базилик и мяту. Через несколько месяцев успешного лечения панкреатита добавляют в супы лавровый лист.
Строгий запрет на всех стадиях панкреатита остается на хрен, горчицу, чеснок, лук и уксус. Категорически нельзя кушать зелень с высоким уровнем кислоты – салатный лист, щавель, зеленый лук и чеснок, шпинат.
Диета при остром панкреатите
Диета при остром воспалении поджелудочной железы предполагает плавный переход от голода к расширенному столу №5:
- Первые сутки питательные вещества поступают в организм исключительно парентеральным путем. Если удалось купировать тошноту и рвоту, дают пить жидкости комнатной температуры – чистую воду, отвар шиповника, несладкий чай – не более чем по 150 мл в каждые 4 часа.
- На 2–3 сутки уже можно принимать жидкую теплую однородную пищу – слизистую кашу, суп-пюре, ягодный кисель с сахарозаменителем. Питание в этот период – малопорционное и частое, каждые 3 часа.
- Примерно через неделю меню разнообразиться компотом, фруктовым пюре, супом на бульоне с протертыми овощами, омлетом на пару, кефиром 1%, обезжиренным творогом, печеными яблоками, мясными и рыбными котлетами на пару.
- Через месяц после острого приступа уже безопасно кушать еду без ее тщательного протирания при приготовлении. Маленькие кусочки свежих фруктов, отварное филе мяса, рыбы, птицы, вчерашнего хлеба тщательно пережевывают уже в процессе трапезы. Разовые порции становятся больше, до 600 г.
Все новые ингредиенты вводятся постепенно, не более чем по одному в день.
Необходимость соблюдения диеты
Грамотный рацион и дисциплина пациента – основа для успешного лечения панкреатита. Строгую диету придется соблюдать на протяжении многих месяцев. Но, если набраться терпения, именно этот путь дает шанс восстановить полноценную работу поджелудочной железы и даже излечить панкреатит навсегда.
Диетическое питание – главный аспект в комплексной терапии панкреатита. Без этого невозможно остановить интоксикацию организма поджелудочными ферментами. Перерыв в работе ЖКТ и последующий щадящий режим дают время купировать патологические процессы, не дать панкреатическому соку начать переваривать саму поджелудочную и привести к необратимым процессам в тканях.
Последствия несоблюдения диеты
Панкреатит легко перерастает в язву желудка, так как в поврежденной слизистой открываются кровотечения. А из-за того, что отток желчи нарушен, поражается печень и есть риск заработать гепатит.
Отказ от соблюдения диеты чреват и другими тяжелыми осложнениями с развитием сопутствующих заболеваний:
- обструкции двенадцатиперстной кишки;
- гастрита;
- холецистита;
- дуоденита;
- жлб (желчекаменной болезни);
- тромбоза селезеночных вен;
- образования кисты и злокачественной опухоли.
Кроме того, частый спутник хронического панкреатита – сахарный диабет. Поджелудочная железа отвечает за выработку ферментов для переваривания пищи и инсулина, необходимого в расщеплении сахарозы. Только четкое соблюдение всех инструкций диетолога остановит патологические изменения в панкреатической ферментации.
Примерное меню на неделю
Каждую неделю можно составлять сочетания блюд для диетического питания из разрешенных продуктов. Меню может варьироваться. Это не принципиально, если блюдо, которое обычно едят на завтрак, захочется скушать на полдник.
Важнее следить за тем, чтобы дневной рацион был как можно разнообразнее. То есть, если какой-то молочный продукт уже присутствовал на завтраке, на полдник выбирают что-то еще.
Варианты для завтраков:
- овсяная каша на воде или молоке (в зависимости от разрешения лечащего врача) с чаем;
- омлет (максимум из 2-х яиц), кусочек черного хлеба, узвар сухофруктов;
- творожно-манный пудинг, приготовленный в мультиварке, с травяным чаем;
- рисовая молочная каша и черный некрепкий чай с медом;
- сырные галеты с запеченными яблоками, ягодный компот;
- овсяная каша и отвар из черной смородины;
- гречано — морковная запеканка, ломтик вчерашнего хлеба с медом и зеленый чай.
Легкий перекус в виде второго завтрака может состоять из:
- банана;
- запеченного яблока с медом;
- ягодного киселя;
- яблочного желе;
- фруктового мусса;
- овощного мусса;
- чая с хлебчиками.
Блюда для обедов:
- овощной суп, куриное филе на пару, компот;
- морковно-тыквенный суп-пюре, рыбное филе на пару, отвар шиповника;
- куриный бульон с сухариками, салат из вареной моркови или свеклы, зеленый чай;
- суп с индюшиным филе и гречкой, кабачковое пюре, травяной сбор;
- рыбный суп, рис с вареной морковью, овощной микс;
- рисовый суп на курином бульоне с зеленью, мясные тефтели, компот из сухофруктов;
- свекольный суп, картофельное пюре, рыбные котлеты, черный чай.
Вариации для полдников:
- стакан кефира с галетным печеньем;
- детское питание (например, баночка фруктового пюре);
- чай с молоком и сухариками;
- банан;
- яблочное пюре с медом;
- ягодно-фруктовый кисель;
- паровой омлет.
Примерное меню для ужинов:
- кабачковое рагу, запеченный картофель, чай с долькой лимона;
- паровые котлеты из мяса или птицы, тертая вареная свекла, отвар шиповника;
- обезжиренный творог с медом, кисель из ягод;
- рыбное филе, овощное пюре, зеленый чай;
- тыквенно-морковное пюре, сушки, минеральная вода без газа;
- мясной паровой рулет из нежирной телятины с овощами, чай из трав;
- гречка с морковно-мясной подливой (проварить морковку с маленькими тефтелями), отвар из сухих плодов черной смородины.
За два часа до сна ничего кушать уже нельзя. Но за час до отбоя можно выпить какой-нибудь целебный напиток. Это может быть стакан настоя из лечебных трав или отвара шиповника.
Источник
