Острый деструктивный билиарный панкреатит
 Острый деструктивный панкреатит
Острый деструктивный панкреатитОстрый деструктивный панкреатит представляет собой один из тяжелейших недугов, которые встречаются у человека при расстройствах функционирования поджелудочной.
Панкреатиты представляют собой комплекс недугов, при которых фиксируется появление и развитие острого воспаления в тканях органа, сопровождающееся возникновением деструктивных процессов, связанных с патразрушением структуры и целостности клеток железы. В процессе прогрессирования острого деструктивного панкреатита клеточной мембраны наблюдается заполнение свободного межклеточного пространства ферментами, синтезируемыми клетками поджелудочной, что вызывает самопереваривание тканей.
Общая характеристика и фазы прогрессирования острой деструктивной формы панкреатита
В случае прогрессирования в 15-20% случаев болезнь приобретает деструктивные формы острого панкреатита. При развитии острой формы деструктивного панкреатита смертность составляет до 30% случаев. В случае развития тяжелой формы недуга летальность может достигать 100%.
При остром деструктивном панкреатите максимальная летальность наблюдается в первую, третью и четвертую недели с момента начала развития заболевания в организме. Смерть пациента при остром деструктивном панкреатите на второй неделе прогрессирования недуга фиксируется реже всего. Летальный исход на этой стадии характерен для людей в пожилом возрасте. Неблагоприятный исход на второй неделе течения заболевания может наступить в случае развития недуга у человека с ослабленным организмом.
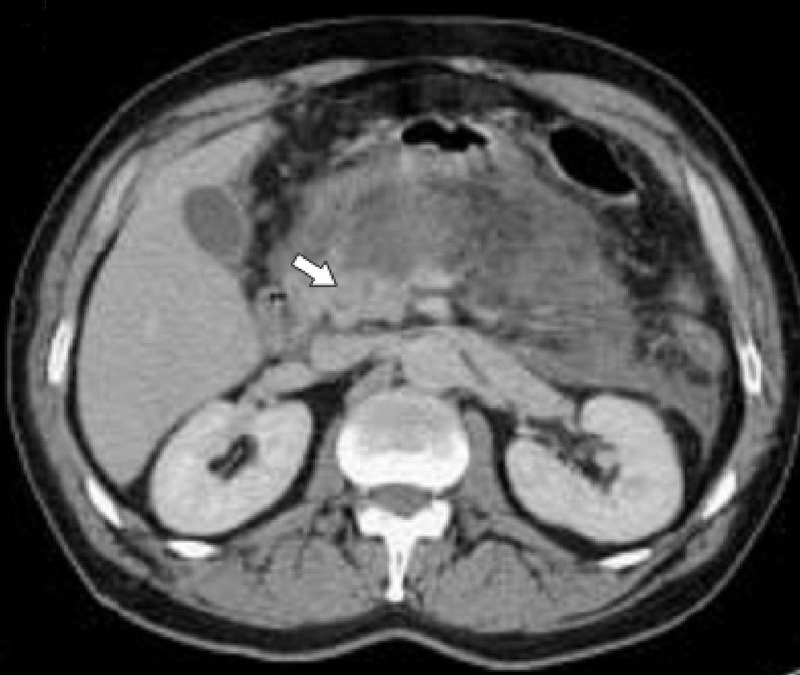 Компьютерная томография деструктивного панкреатита
Компьютерная томография деструктивного панкреатита
При прогрессировании острой формы деструктивного панкреатита выделяются несколько фаз, для которых характерно проявление определенных изменений в тканях поджелудочной и тканях, окружающих орган.
Фазы заболевания:
- Первая фаза острого деструктивного панкреатита носит название ферментативной. Длительность этой фазы составляет до 3 суток с момента начала развития болезни, при этом наблюдается формирование участков некроза тканей поджелудочной. В конце ферментативной фазы наблюдается светлый промежуток, при котором происходит снижение проявлений симптомов болезни и переход ферментативной фазы в реактивную.
- Вторая фаза острой формы деструктивного панкреатита носит название реактивной, как правило, эта фаза недуга регистрируется со второй недели развития нарушения. Реактивная фаза является промежуточной и носит название фазы перипанкреатического инфильтрата.
- Третья фаза острого деструктивного панкреатита носит название стадии секвестрации. Эта фаза развивается с третьей недели течения болезни.
Третья фаза острого деструктивного панкреатита в своем прогрессировании может иметь 3 типа развития событий.
Первое направление характеризуется процессом рассасывания перипанкреатического инфильтрата и наступлением выздоровления пациента, такое течение недуга наблюдается в 35% случаев выявления болезни.
У 1/3 пациентов, заболевших острым деструктивным панкреатитом, наблюдается прогрессирование асептической секвестрации, которая заключается в осуществлении процесса отторжения некротизированного участка от тканей органа, сохранивших свою жизнеспособность. В случае развития недуга в этом направлении происходит формирование парапанкреатической кисты без нагноений.
У 30-35% пациентов наблюдается прогрессирование септической секвестрации, при которой происходит формирование гнойных и септических осложнений. Этот вариант третьей фазы является наиболее опасным для здоровья и жизни человека.
Причины и симптоматика развития острой формы деструктивного панкреатита
В соответствии с данными, полученными в результате научных исследований, которые проведены в последнее время, основными факторами острого деструктивного панкреатита являются:
- алкогольсодержащие напитки;
- недуги, связанные с нарушениями в работе желчевыводящих путей;
- заражение глистами;
- травмы брюшины;
- интоксикации различного генеза.
 При первых подозрениях на панкреатит пациента следует немедленно госпитализировать
При первых подозрениях на панкреатит пациента следует немедленно госпитализировать
При наличии соответствующего опыта любой медик без особых трудностей способен выявить у пациента прогрессирование острого деструктивного панкреатита. Заболевание легко определяется по наличию триады признаков:
- Сильные боли в области эпигастрия.
- Возникновение регулярных рвотных позывов.
- Сильный метеоризм.
Болевые ощущения чаще всего возникают внезапно и имеют высокую интенсивность и силу, очень часто наблюдаются при употреблении жирной пищи или алкоголя при остром деструктивном панкреатите. Болевые ощущения могут сопровождаться шоком, потерей сознания и частыми рвотными позывами. Частая и изнуряющая рвота ведет к прогрессированию обезвоживания.
Помимо указанных признаков у человека наблюдаются симптоматика, характерная для общей интоксикации – это повышение температуры тела, возникновение озноба, тахикардии, одышки и цианоза слизистых оболочек организма больного.
Особенности ощущаемых болей находятся в полной зависимости от формы недуга и причин его возникновения. Основными особенностями проявлениями болей считаются следующие:
- возникновение дискомфортных ощущений;
- впадение пациента в состояние коллапса;
- развитие острых болей в области эпигастрия;
- появление нестерпимых болевых ощущений.
Возникающая в процессе прогрессирования болезни рвота не приносит облегчения пациенту. Кожные покровы лица при этом приобретают красный оттенок, а при впадении человека в коллапс наблюдается побледнение кожного покрова.
Прогрессирующее заболевание приводит к повышению концентрации эластазы, которая провоцирует запуск процесса разрушения сосудов кровеносной системы, что приводит к возникновению кровотечений в органах, входящих в систему пищеварения.
Методики диагностирования острого деструктивного панкреатита у пациента
Важно! Для того чтобы лечение было максимально эффективным, необходимо оперативно и точно поставить диагноз.
При проведении диагностики заболевания особое внимание следует обращать на пациентов, которые имеют функциональные нарушения в работе поджелудочной.
При первых подозрениях на панкреатит пациента следует немедленно госпитализировать.
Внимание! Сложность заболевания заключается в том, что нарушения, возникающие в организме, способны очень быстро спровоцировать развитие коматозного состояния и других опасных для организма состояний.
Для выявления патологических изменений применяется ультразвуковое обследование пациента, которое позволяет выявить:
- наличие отека поджелудочной;
- прогрессирование некротических процессов;
- неравномерность структуры тканей органа.
 УЗИ брюшной полости позволяет выявить изменения в тканях поджелудочной
УЗИ брюшной полости позволяет выявить изменения в тканях поджелудочной
Помимо УЗИ применяются компьютерная томография и цилиакография.
Наиболее информативным методом обследования является лапароскопия. Применение этого метода позволяет провести дифференциацию диагноза, отличить панкреонекроз от холецистита, прободной язвы и некоторых других острых состояний организма, связанных с нарушениями в работе органов брюшной полости.
Современные методы проведения лечения
Чаще всего пациента госпитализируют с недугом, находящимся на стадии токсемии. Первичный диагноз лечащий врач устанавливает по характерным признакам. В дальнейшем диагноз требуется подтвердить или опровергнуть путем проведения инструментальной диагностики и лабораторных анализов.
Так как недуг способен развиваться непредсказуемо, то врач, занимающийся лечением, должен быть готов к развитию заболевания по любому сценарию. Лечебные мероприятия должны быть направлены на инактивирование ферментов, которые продуцируются поджелудочной. В процессе проведения лечебных мероприятий большое внимание следует уделить нормализации оттока секрета поджелудочной и очистке ее от образующихся токсичных соединений. Большое внимание в процессе лечения следует уделить купированию болевых ощущений.
Важно! Для пациента следует обеспечить голодание и полный эмоциональный покой.
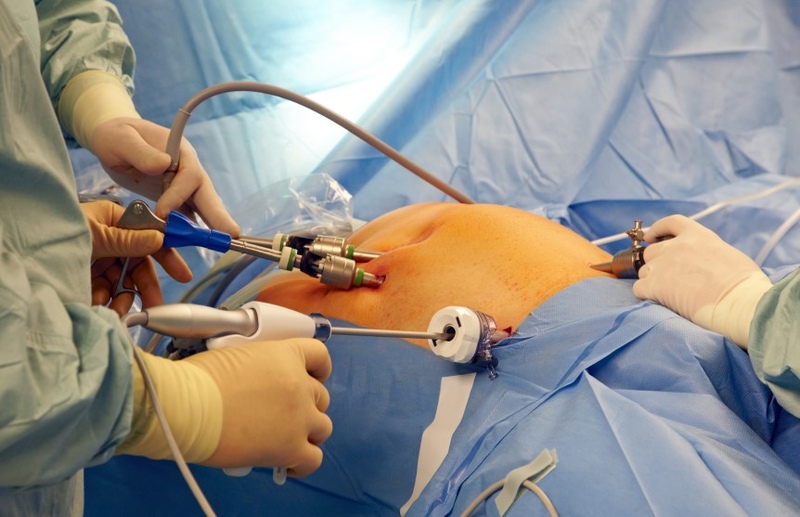 Наиболее информативным методом обследования является лапароскопия
Наиболее информативным методом обследования является лапароскопия
В процессе проведения лечебных процедур осуществляется промывание желудка при помощи холодной воды. Для этой цели используется зонд.
При осуществлении лечения проводится детоксикация. Это состояние достигается путем введения в организм мочегонных препаратов.
При правильном проведении лечебных процедур фаза токсемии завершается выздоровлением больного. В редких случаях она способна перерасти в фазу гнойных осложнений. При таком варианте течения болезни проводится хирургическое вмешательство, которое предполагает удаление пораженных участков органа.
Источник
Панкреатит – серьёзное заболевание поджелудочной железы. Развитие боязни носит стремительный характер, что часто, особенно в случае промедления с лечением, чревато серьёзнейшими осложнениями. Острый деструктивный панкреатит или «панкреонекроз» – это осложнение острого панкреатита, возникающее вследствие развития воспалительного процесса в тканях поджелудочной железы, которое приводит к нарушению обменных процессов и отмиранию клеток этого органа.
Деструктивный панкреатит – тяжёлое и опасное заболевание, которое нередко приводит к летальному исходу.
Читайте также дополнительные материалы, это важно знать.
Причины возникновения и развития болезни
Поджелудочная железа – важный и незаменимый орган, участвующий в пищеварительных процессах. Она производит три основных фермента:
- Липазу – отвечает за переваривание жиров, поступающих с пищей;
- Трипсин – отвечает за переваривание белков;
- Амилазу – отвечает за переработку углеводов.
Кроме того, орган производит гормоны, отвечающие за уровень сахара в крови человека.
Поджелудочная железа
Воспаление тканей поджелудочной железы, сужение либо закупорка панкреатических протоков приводит к тому, что пищеварительные ферменты не подпадают, как положено – в кишечник, а начинают свою пищеварительную активность в поджелудочной железе. В результате этого начинается процесс переваривания собственных тканей. Кроме того, этот «пищеварительный» процесс выходит за пределы самой поджелудочной железы и затрагивает окружающие ткани и органы. Эти же ферменты попадают и в кровоток, в результате чего происходит поражение сердца, печени, почек, головного мозга, лёгких.
Формы и стадии развития
Под воздействием повреждающих факторов происходит отмирание клеток и тканей или, иначе говоря, некроз. По характеру и локализации повреждений железы деструктивный панкреатит бывает:
- Мелкоочаговым;
- Среднеочаговым;
- Крупноочаговым;
- Тотально-субтотальным – поражены все отделы поджелудочной железы (головка, тело, хвост).
Далее, если вовремя не обратиться за помощью, происходит возникновение гнойных образований под действием бактериальных токсинов и развитие абсцесса, как самой железы, так и окружающих тканей, и внутренних органов.
Болезнь характеризуется тяжёлым течением и при неблагоприятных обстоятельствах может наступить смерть пациента. Это может произойти как в первые дни после начала приступа в результате отказа жизненно важных органов и систем организма («ранняя смерть»), либо на третьей-четвёртой неделе («поздняя смерть») – в результате возникновения гнойно-септических осложнений.
Развитие панкреатита
Болезнь имеет три стадии развития.
Первая – ферментативная
На этом этапе начинается некротическое изменение ткани поджелудочной железы. Этот процесс происходит в течение трёх суток и носит название ферментативной фазы заболевания. Панкреатические ферменты выходят из ацинарных клеток и под действием фермента фосфолипазы А происходит разрушение клеточных мембран с последующим проникновением внутрь клеток железы фермента липазы.
Вторая стадия – реактивная
Эта фаза длится со второй по третью неделю с момента начала заболевания. Дальнейшее развитие болезни зависит от реакции организма на очаги некротического поражения. На таком этапе исход зависит от того, происходит ли рассасывание перипанкреатического инфильтрата, либо происходит образование кист и дальнейшее нагноение.
Третья стадия – секвестрационная
Начинается эта фаза с третьей недели с момента возникновения приступа и длится до нескольких месяцев. На этом этапе происходит образование свищей и кист без дальнейших осложнений (стерильный панкреонекроз), либо происходит дальнейшее усугубление ситуации, то есть развивается инфицированная форма панкреонекроза.
Это чрезвычайно опасная ситуация, когда возникают абсцессы, желудочно-кишечные кровотечения, перитонит и сепсис. На этой стадии очень велика вероятность летального исхода.
Секвестрационная стадия панкреатита
Причины возникновения болезни
Возникновение и развитие этой смертельно опасной болезни обусловлено рядом причин, основными из которых являются чрезмерное увлечение крепкими алкогольными напитками и патологии жёлчного пузыря.
- Злоупотребление алкоголем. Это наиболее частая причина возникновения острого панкреатита. Как правило, возникает у людей, имеющих алкогольный стаж 5-15 лет, но не исключены случаи возникновения приступа после единичного случая употребления алкогольных напитков, в особенности в сочетании с жирной жареной пищей.
- Желчнокаменная болезнь. В этом случае панкреатит развивается по причине закупорки жёлчным камнем сфинктера Одди, в результате чего желчь попадает через панкреатические протоки в поджелудочную железу. Либо имеет место закупорка желчным камнем панкреатических протоков и ферменты поджелудочной железы, не имея возможности попасть в кишечник, активируются в самой железе.
Кроме этого, известен и ряд других причин возникновения деструктивного панкреатита.
- Неконтролируемый приём лекарственных средств;
- Инфекционные и вирусные заболевания;
- Врождённые дефекты поджелудочной железы;
- Травмы поджелудочной железы;
- Неудачно проведенные операции и послеоперационные осложнения;
- Наличие паразитов в организме;
- Отравление химическими веществами и укусы ядовитых насекомых.
Симптоматика
Симптомы острого деструктивного панкреатита появляются в скором времени после обильного застолья с большим количеством алкоголя и жирной жареной мясной пищей либо в ночное время.
Возникновение приступа острого панкреатита характеризуется:
- Появлением острой и нестерпимой боли вверху живота. Она может локализоваться в правой части живота – если поражена головка поджелудочной железы, в левой – если хвост, и в центре – если поражение затронуло тело поджелудочной железы. При тотально-субтотальном повреждении боли носят опоясывающий характер. Болевые ощущения не снимаются обезболивающими препаратами.
- Возникновением тошноты и рвоты. Приступы рвоты носят затяжной и мучительный характер. Сначала – это съеденная ранее пища, затем – желчь. После приступа рвоты облегчение не наступает.
- Наличием признаков метеоризма и появлением диареи, что обусловлено недостатком ферментов, которые не попадают в кишечник для обеспечения процессов пищеварения.
В результате интоксикации происходит обезвоживание организма. Пациент ощущает сухость во рту. Далее с развитием болезни может наблюдаться:
- Покраснение лица;
- Повышение температуры;
- Учащение пульса;
- Одышка;
- Появление синюшных пятен на животе и ягодицах в результате повреждения сосудов;
- Пожелтение склер глаз и желтушный цвет лица в результате нарушения оттока жёлчи;
- Возникновение чувства страха;
- Потеря сознания.
Диагностика
Острый деструктивный панкреатит не имеет чёткой клинической картины, его симптомы схожи с симптомами других форм. Вследствие этого необходимо проведение тщательного исследования и диагностики. При подозрении на острый панкреатит больного доставляют в стационар для проведения обследования и оказания экстренной помощи.
Целью диагностики является:
- Определение фазы заболевания и степени поражения организма;
- Своевременное обнаружение осложнений;
- Выявление причин заболевания.
С этой целью проводятся:
- Лабораторные исследования крови и мочи;
- УЗИ – для определения размеров поджелудочной железы, исследования её формы и контуров, выявление наличия жидкости в забрюшинном пространстве;
- Рентгенологическое исследование – выявляет степень вздутия кишечника;
- Диагностическая лапароскопия – для определения наличия кровяных скоплений в полости и кровоизлияний по бокам брюшины;
- Компьютерная томография и магнитно-резонансная томография – помогают выявить участки некроза, определить состояние других внутренних органов.
Лечение
Лечение проводится в условиях стационара и направлено на следующие цели:
- Ликвидация болевых ощущений;
- Снятие спазмов протоков поджелудочной железы и воспаления;
- Обеспечение стабильной работы сердца;
- Снятие последствий интоксикации;
- Профилактика воспалительных процессов.
Хирургическое вмешательство предпринимается в случае отсутствии эффекта от консервативного лечения.
Деструктивный панкреатит – тяжёлое заболевание. Оно характеризуется высоким процентом смертности и инвалидности. Во избежание неприятностей необходимо пересмотреть отношение к алкоголю, а также вовремя проходить обследование на предмет других заболеваний внутренних органов, которые могут спровоцировать приступ острого панкреатита.
Источник
Билиарный панкреатит – это хроническое воспалительное заболевание поджелудочной железы, которое возникает в результате поражения печени и ЖВП (желчевыводящих протоков). Проявляется желчной коликой, диспепсическими явлениями, желтухой, сахарным диабетом и снижением веса. Диагноз ставится после проведения УЗИ гепатобилиарной системы, КТ или МРТ органов брюшной полости, ряда функциональных тестов. Назначается медикаментозная терапия. Обязательным условием для излечения является соблюдение строгой диеты и отказ от спиртного. Хирургическое вмешательство проводится при наличии конкрементов в желчном пузыре.
Общие сведения
Билиарный панкреатит – персистирующее заболевание поджелудочной железы, тесно связанное с воспалительными и другими заболеваниями гепатобилиарной системы. Во всем мире заболеваемость панкреатитом за последние десятки лет выросла более чем в два раза; при этом в России этот показатель среди взрослых возрос в три раза, а среди детей – в четыре. Одним из наиболее частых условий возникновения хронического панкреатита является ЖКБ (желчнокаменная болезнь) – панкреатит при ней выявляется в 25-90% случаев.
Обострения заболевания обычно связаны с миграцией камня по желчевыводящим путям. В этой ситуации больному рекомендуется оперативное лечение. Если же пациент отказывается от операции, его следует предупредить о том, что при повторной колике объем вмешательства может быть намного шире. Своевременное лечение заболеваний желчевыводящих протоков приводит к снижению частоты панкреатитов билиарного генеза.
Билиарный панкреатит
Причины
Еще более тридцати лет назад ведущие специалисты-гастроэнтерологи указывали, что заболевания желчевыводящих путей являются причиной развития панкреатита более чем у 60% больных. Билиарный панкреатит может возникать при следующих заболеваниях: ЖКБ, аномалии строения желчных и панкреатических протоков, дискинезия желчного пузыря, ДЖВП, хронический холецистит, цирроз печени, патология фатерова соска (воспаление, спазм, стриктура, закупорка камнем). Спровоцировать обострение хронического панкреатита может прием продуктов или медикаментов, обладающим желчегонным действием, резкое похудание.
Патогенез
Существует несколько механизмов развития билиарного панкреатита. Первый реализуется посредством распространения инфекции с ЖВП на поджелудочную железу по лимфатическим путям. Второй возникает при наличии камней в общем желчном протоке, приводящих к развитию гипертензии в протоках панкреас с последующим отеком поджелудочной железы.
Третий механизм заключается в забрасывании желчи в панкреатические протоки при патологии фатерова сосочка (места открытия общего протока печени и панкреас в двенадцатиперстную кишку). В результате происходит повреждение самих протоков и ткани поджелудочной железы, развивается воспалительный процесс. Последний будет усугубляться при воспалительных заболеваниях печени, поскольку при них в забрасываемой в панкреас желчи содержится огромное количество свободных радикалов и перекисных соединений, которые значительно повреждают панкреас.
Исследования в области современной гастроэнтерологии открыли еще один механизм воспалительного процесса при билиарном панкреатите – формирование билиарного сладжа. При холецистите и последующей дисфункции желчного пузыря нарушается физико-химическое состояние желчи, некоторые ее компоненты выпадают в осадок с формированием микрокамней – это и есть билиарный сладж. При продвижении по ЖВП этот осадок травмирует слизистую, вызывая сужение протоков и фатерова сосочка. Стеноз последнего приводит к нарушению выделения желчи в 12-ти перстную кишку и ее забросу в панкреатические протоки, а также к застою секрета в протоках панкреас.
В следствие застоя, активация содержащихся в секрете панкреатических ферментов происходит не в полости кишечника, а в протоках. Повреждается защитный барьер панкреас, и инфекция легко проникает в ткань железы. Крупные камни желчного пузыря могут вызывать закупорку общего желчного протока или сфинктера Одди, что тоже приведет к рефлюксу желчи в протоки поджелудочной железы.
Симптомы билиарного панкреатита
Клиника данного заболевания сходна с другими болезнями ЖКТ: язвой желудка и двенадцатиперстной кишки, опухолями кишечника, антральным гастритом, вирусным гепатитом, опухолями панкреас, хроническим бескаменным холециститом и другими. Поэтому при наличии нижеперечисленных симптомов следует в первую очередь исключить эти заболевания, к тому же они могут поддерживать хронический воспалительный процесс в поджелудочной железе.
В 90% случаев доминирующим при панкреатите является болевой синдром. Боли в животе могут локализоваться в эпигастрии, иррадиировать в оба подреберья, правое плечо, спину. Обычно боли появляются через 2-3 часа после еды или ночью, иногда сразу после употребления газированных напитков, провоцирующих спазм сфинктера Одди. Чаще всего боль возникает после нарушения диеты – употребления жирной, жареной, острой и экстрактивной пищи. Боли могут сопровождаться повышением температуры, тошнотой, появлением горечи во рту. При полной закупорке фатерова соска камнем появляется механическая желтуха – окрашивается кожа, слизистые.
При развитии воспалительного процесса в тканях поджелудочной железы нарушается ее эндо– и экзокринная функция. Эндокринные расстройства характеризуются нарушениями обмена углеводов (гипергликемией или гипогликемией во время приступа), а экзокринные – ферментной недостаточностью поджелудочной железы с последующими сбоями в пищеварении. У пациента отмечается жидкий стул несколько раз в сутки, при этом кал сероватой окраски, жирный, зловонный. Беспокоит метеоризм, бурчание в животе. Диспепсические явления также включают отрыжку, изжогу, снижение аппетита. На фоне поноса, повышенной потери жиров, нарушения пищеварения происходит снижение массы тела. Нарастают явления недостаточности витаминов и минералов.
Осложнения
Билиарный панкреатит при отсутствии должного лечения может иметь ряд осложнений. К ранним относят нарушение функции других органов и систем (шок, острая печеночная недостаточность, ОПН, дыхательная недостаточность, энцефалопатия, желудочно-кишечные кровотечения, непроходимость кишечника, абсцесс панкреас, панкреонекроз, диабетическая кома, желтуха механического генеза) и поздние осложнения (псевдокисты, асцит, свищи, сужение кишечника).
Диагностика
В клинических и биохимических анализах крови при хроническом билиарном панкреатите отмечаются воспалительные изменения, повышение уровня билирубина, холестерина и щелочной фосфатазы, снижение и нарушение соотношения основных белков. Уровень амилазы в крови и моче повышается в 3-6 раз. Изменения в копрограмме обычно наступают после утраты функции более чем 90% экзокринных клеток: это непереваренные мышечные волокна, крахмал, нейтральный жир. Проводится ряд тестов с введением в желудок веществ, которые под действием панкреатических ферментов должны расщепляться с высвобождением специфических маркеров. По наличию этих маркеров в крови судят о внешнесекреторной функции поджелудочной железы.
Проведение УЗИ гепатобилиарной системы и УЗИ поджелудочной железы позволяет оценить наличие конкрементов в ЖВП и панкреатических протоках, общее состояние поджелудочной железы. Наиболее эффективно в плане выявления камней эндоскопическое или внутрипротоковое УЗИ. Более информативным методом (до 90%) является КТ желчевыводящих путей, особенно, если она проводится с введением контрастного вещества. ЭРХПГ и МРПХГ также широко используются в диагностике заболеваний желчевыводящих и панкреатических протоков.
Лечение билиарного панкреатита
В лечении принимает участие не только гастроэнтеролог, но и эндоскопист, хирург. Главным условием прекращения прогрессирования заболевания и предупреждения обострений является излечение основного заболевания. При необходимости проводится удаление камней или улучшение состояния фатерова соска (желательно эндоскопическим методом).
При обострении патологии лечение должно включать снятие болевого синдрома (анальгетики и спазмолитики), коррекцию внешней и внутренней секреторных функций поджелудочной железы, дезинтоксикацию, профилактику инфекционных осложнений (антибиотики). Обычно в первые трое суток обострения рекомендуется лечебное голодание, следует пить негазированные щелочные минеральные воды. После возобновления питания следует ограничить количество жиров в рационе, строго учитывать прием углеводов. Пища должна приниматься частыми порциями, с соблюдением механического и термического щажения.
Для уменьшения разрушительного действия активированных панкреатических ферментов назначается соматостатин, ингибиторы протонной помпы, ингибиторы протеаз. Для восстановления ферментативной дисфункции поджелудочной железы назначаются микросферические ферменты, а для нормализации уровня сахара в крови – сахароснижающие средства. Хирургическое лечение проводится только при наличии конкрементов и патологии сфинктера Одди.
Прогноз и профилактика
Прогноз билиарного панкреатита при своевременном лечении калькулезного холецистита и холангита благоприятный. Отказ от своевременной операции может привести к ухудшению процесса, при последующем обострении может потребоваться расширенное оперативное вмешательство. При несоблюдении диетических рекомендаций, отказе от лечения, употреблении алкоголя исход неблагоприятный.
Профилактикой данной формы хронического панкреатита является своевременная диагностика и лечение заболеваний гепатобилиарной системы, при необходимости – хирургическое удаление конкрементов. При наличии симптомов билиарного панкреатита для профилактики обострений следует соблюдать диету, избегать употребления желчегонных продуктов и медикаментов. Необходимо регулярно проходить обследование у гастроэнтеролога (ежегодно).
Источник
