Острый панкреатит детская хирургия

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый панкреатит – острое воспалительно-деструктивное поражение поджелудочной железы, связанное с активацией панкреатических ферментов внутри самой железы и ферментативной токсемией. У детей острый панкреатит встречается гораздо реже, чем у взрослых.
Читайте также: Острый панкреатит у взрослых
[1], [2], [3], [4], [5], [6], [7], [8]
Что вызывает острый панкреатит у детей?
Наиболее частые причины острого панкреатита у детей являются:
- инфекции (эпидемический паротит, вирусный гепатит, энтеровирус, Коксаки В, ветряная оспа, герпес, грипп, псевдотуберкулез, дизентерия, сальмонеллез, сепсис),
- тупая травма поджелудочной железы в результате сильного удара в живот,
- заболевания с обструкцией и повышением давления в панкреатических протоках (папиллит, холедохолитиаз, киста или стриктура холедоха, дуоденостаз с дуоденопанкреатическим рефлюксом, закупорка дуоденального соска аскаридами, описторхоз, фасциолез, клонорхоз),
- гепатобилиарная патология (желчнокаменная болезнь, хронический холецистит),
- гиперкальциемия (гиперпаратиреоз или гипервитаминоз D),
- токсические (отравления свинцом, ртутью, мышьяком, фосфором) и медикаментозные поражения (азатиоприн, гипотиазид, фуросемид, метронидазол, тетрациклины, сульфаниламиды, высокие дозы глюкокортикоидов)
Избыточное употребление жирной, жареной пищи может явиться лишь дополнительным фактором, провоцирующим манифестацию заболевания на фоне других вышеперечисленных причин У 25% детей, больных острым панкреатитом, этиологию установить не удается.
Патогенез острого панкреатита
При повреждении ткани поджелудочной железы развивается воспалительная реакция, высвобождаются лизосомальные ферменты, которые осуществляют интрапанкреатическую активацию ферментов (трипсиногена), повреждающих железу. Вследствие повышения в крови биологически активных веществ развиваются общие волемические и микроциркуляторные расстройства, возможен коллапс.
Симптомы острого панкреатита у детей
У детей преимущественно встречается интерстициальный острый панкреатит
Основная жалоба при нем – боли в животе:
- интенсивные, пронизывающие, сопровождаются чувством тяжести, метеоризмом и отрыжкой,
- локализуются в эпигастрии или области пупка;
- иррадиируют чаще в левое подреберье, левую поясничную область.
Возможна рвота, которая иногда носит повторный характер. Температура тела нормальная или субфебрильная.
При осмотре отмечают:
- бледность или гиперемию лица,
- тахикардию, тенденцию к артериальной гипотензии;
- живот может быть несколько вздут, иногда выявляют резистентность мышц в эпигастрии.
Положительны симптомы Мейо-Робсона, Френкеля, Бергмана и Калька, определяется устойчивая болезненность при глубокой пальпации в зоне Шоффара, в точках Мейо-Робсона и Кача. Типично нарастание болей после пальпации живота.
В анализе крови может быть незначительный лейкоцитоз, нейтрофилез, иногда небольшое повышение АЛТ, гипогликемия. Гиперферментемия (повышение уровней амилазы, липазы и трипсина) при интерстициальном панкреатите выражена умеренно и непродолжительно.
Деструктивный острый панкреатиту детей встречаются редко.
Характерны:
- очень интенсивная упорная боль в левом боку постоянного характера;
- неукротимая рвота;
- гемодинамические расстройства: шок, коллапс;
- возможен жировой некроз подкожно-жировой клетчатки на животе, реже на лице и конечностях. Могут быть экхимозы, геморрагическая сыпь, желтуха;
- температура тела субфебрильная или фебрильная.
При осмотре отмечают:
- пульс частый, слабого наполнения, артериальная гипотензия,
- живот вздут, напряжен, глубокая пальпация затруднена из-за напряжения передней брюшной стенки.
В анализе крови – выраженный нейтрофильный лейкоцитоз, увеличенная СОЭ , тромбоцитопения. Гиперферментемия обычно выраженная и стойкая.
Панкреонекроз может давать осложнения.
- ранние – шок, печеночная недостаточность, почечная недостаточность, ДВС, кровотечения, сахарный диабет;
- поздние – псевдокисты поджелудочной железы, абсцессы и флегмона поджелудочной железы, свищи, перитонит.
Основные причины летального исхода при тяжелых формах острого панкреатита – шок, кровотечения; гнойный перитонит.
Классификация острого панкреатита
Различают:
- интерстициальный (отечно-серозный) острый панкреатит;
- деструктивный (панкреонекроз) острый панкреатит
[9], [10], [11], [12], [13]
Диагностика острого панкреатита у детей
Диагностика острого панкреатита базируется:
- на клинико-анамнестических данных;
- на повышении уровня ферментов поджелудочной железы (амилазы, липазы и трипсина) в крови и моче;
- на результатах УЗИ (при остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров), компьютерной томографии.
[14], [15], [16], [17], [18]
Какие анализы необходимы?
Лечение острого панкреатита у детей
В первые 1-3 суток необходим голод, питье щелочных минеральных вод. При тяжелых формах острого панкреатита исключают и питье, через зонд постоянно отсасывают желудочное содержимое. При улучшении состояния больного диету расширяют очень постепенно. С 7-го дня назначают стол № 5 по Певзнеру.
Лекарственная терапия направлена на решение следующих задач:
Ликвидация болей.
С этой целью используют:
- анальгетики: анальгин, баралгин, трамал, промедол;
- спазмолитики: папаверин, но-шпа, галидор;
- холинолитики: платифиллин, бускопан, метацин.
[19], [20], [21], [22], [23], [24], [25], [26]
Угнетение функциональной активности поджелудочной железы.
Для этого назначают:
- холинолитики: гастроцепин, пирензепин, телензепин;
- антациды: альмагель, маалокс, фосфалюгель, протаб и др.;
- антисекреторные средства – Н2-гистаминоблокаторы (ранитидин или фамотидин), ингибиторы Н+/К+АТФазы (омепразол), синтетические простагландины (мизопростол), соматостатин (сандостатин, окреотид).
Уменьшение ферментативной токсемии
При тяжелых формах острого панкреатита применяют:
- ингибиторы протеолиза: контрикал, трасилол, гордокс, зимофен;
- глюкозосолевые растворы, альбумин 10%, плазму, витамины С, В6;
- плазмаферез или гемосорбцию.
На фоне медикаментозного подавления функции поджелудочной железы с заместительной целью назначают ферментативные препараты (панкреатин, панцитрат, креон), для профилактики гнойных осложнений – антибиотики широкого спектра (цефалоспорины, аминогликозиды).
Диспансерное наблюдение после острого панкреатита проводят в течение 3 лет. Клинический осмотр, исследование мочи на амилазу, копрограмму, УЗИ первый год проводят 1 раз в квартал, затем – 2 раза в год,
Острый панкреатит у детей необходимо дифференцировать с заболеваниями, сопровождающимися интенсивными болями в животе: острым аппендицитом, острым холециститом, перфорацией язвы, острой кишечной непроходимостью, желчной коликой.
Источник
Комментарии
Опубликовано в журнале:
“ХИРУРГИЯ” 9, 2017
М.А. Барская1, В.А. Завьялкин1, Д.В. Быков2, А.В. Варламов2, А.И. Кузьмин1, М.И. Терехина1, В.В. Щуклова1
1ФГБОУ «Самарский государственный медицинский университет Министерства здравоохранения Российской Федерации»; 2ГБУЗ СОКБ им. В.Д. Середавина, Самара, Россия
Ключевыеслова: деструктивныйпанкреатит, панкреонекроз, дети, реамберин.
Острый панкреатит у детей, являясь достаточно редкой патологией детского возраста [1—3], врачами первичного звена диагностируется лишь у 19,6% больных [4]. Причины острого панкреатита у детей многообразны. Часто эта патология развивается после травмы поджелудочной железы, в результате нарушения диеты, лекарственного воздействия [4—8].
По данным литературы, общая летальность при остром панкреатите в детском возрасте составляет 2,1%, а при деструктивных формах (панкреонекроз), являющихся тяжелым гнойно-септическим заболеванием, уровень смертности возрастает до 50% [4, 5, 7, 9].
Диагностика и лечение острого деструктивного панкреатита у детей является сложной проблемой. В лечебно-диагностическом алгоритме значительная роль принадлежит использованию таких методов, как компьютерная томография (КТ), прокальцитониновый тест (РСТ), диагностическая и лечебная лапароскопия, а также применение в комплексном лечении современных антибактериальных препаратов, ингибиторов протеаз (сандостатин) и экстракорпоральной детоксикации. Большое значение в терапии острого панкреатита приобретает инфузионная терапия, направленная на устранение нарушений обмена веществ на фоне эндогенной интоксикации, обеспечение транспорта кислорода к клеткам, а также поддержание оптимальных условий для его утилизации [10].
Любая гипоксия независимо от причин ее возникновения сопровождается повреждением дыхательной цепи митохондрий и энергодефицитом, поэтому даже при достаточном поступлении кислорода клетка не способна его использовать, что свидетельствует о необходимости введения дополнительных энергетических субстратов, способных восстановить функционирование дыхательной цепи митохондрий и поддержать жизнедеятельность клетки в целом.
Одним из инфузионых препаратов комплексного действия, обладающим выраженным цитопротекторным эффектом, является реамберин (ООО «НТФФ «ПОЛИСАН», Санкт-Петербург) — инфузионный антигипоксант на основе сукцината, что доказано в достаточно большом количестве исследований как у взрослых, так и у детей [10].
Цель исследования — изучение особенностей течения и результатов лечения острого деструктивного панкреатита у детей, лечившихся в детских хирургических отделениях Самары.
Материалиметоды
С 1999 по 2016 г. под нашим наблюдением в детских хирургических отделениях ЛПУ Самары находился 61 ребенок с различными формами панкреонекроза. В диагностике патологии применялись клинические, лабораторные, ультразвуковые методы исследования (УЗИ), компьютерная томография (КТ), диагностическая лапароскопия. Консервативное лечение острого панкреатита включало купирование болевого синдрома, подавление неукротимой рвоты, борьбу с парезом кишечника и нарушениями кислотно-щелочного равновесия, детоксика-цию, антиферментную и антибактериальную терапию. Пациенты были разделены на две группы: основную группу составили 17 пациентов, в программу инфузионной терапии которых входил антигипоксант реамберин в дозировке 10 мл на килограмм в сутки внутривенно, суточная доза распределялась на 2 введения в течение 5—7 дней. Контрольная группа состояла из 44 детей, у которых проводилась стандартная инфузионная терапия. Всем детям проводилась санация и сквозное дренирование полости сальниковой сумки трубчатым дренажем из ПВХ. У 53 (86,9%) пациентов в качестве доступа использовалась ла-паротомия, у 8 (13,1%) детей выполнено лапароскопическое вмешательство. Сквозные дренажи в послеоперационном периоде использовались для фракционного промывания сальниковой сумки, в дальнейшем через 7—14 дней (по уменьшению отделяемого детрита) дренаж менялся на леску, с последующем ее удалением через 1—1,5 мес. У 35 детей проводились наложение холецистостомы.
Распределениеразличныхформострогопанкреатитаввозрастномаспекте
| Форма панкреатита | 3—6 лет | 7—11 лет | 11—15 лет | Всего |
| Панкреонекроз жировой | 1 | 7 | 7 | 15 |
| Панкреонекроз геморрагический | 1 | 9 | 7 | 17 |
| Панкреонекроз смешанный | 1 | 8 | 20 | 29 |
Результатыиобсуждение
При панкреонекрозе выявлены следующие этиологические факторы:
- закрытая травма живота — 19 детей;
- открытая травма живота — 1;
- алиментарный фактор — 16;
- после операции по поводу ВПС (тетрады Фалло) — 1.
В 24 наблюдениях причина панкреонекроза не уста
новлена.
В работе использована классификация, предложенная на IХ Всероссийском съезде хирургов, основанная на известной классификации, принятой на международном съезде панкреатологов в Атланте в 1992 г.
Распределение пациентов по формам панкреонекро-за представлены в таблице.
Оперативные вмешательства выполнялись по следующим показаниям:
- перитонит;
- инфицированный панкреонекроз;
- аррозивное кровотечение;
- забрюшинная флегмона.
При панкреонекрозе отмечены следующие осложнения:
- ферментативный перитонит — 31;
- параколическая флегмона — 2;
- аррозивное кровотечение — 2;
- панкреатогенный абсцесс — 2;
- флегмона толстой кишки — 2;
- тяжелый сепсис с ПОН — 3.
Панкреонекроз у детей сопровождался выраженной
симптоматикой и тяжелым течением. Дети младшего возраста были беспокойными, отказывались от еды, появлялась рвота. Двигательное беспокойство сменялось адинамией, отсутствием реакции на окружающих. Старшие дети жаловались на боли в эпигастральной области, опоясывающую боль, иррадиацию боли в левую лопатку, левое надплечье, многократную рвоту, не приносящую облегчения. В рвотных массах в начале определялось желудочное содержимое, а затем — «застойное». Быстро развивались признаки интоксикации: головная боль, слабость, повышение температуры тела до субфебрильной или фебриль-ной, озноб, спутанность сознания, тахикардия, олигурия.
При клиническом исследовании определялось вздутие живота в эпигастрии, болезненность и напряжение в этой же области, положительный симптом Щеткина— Блюмберга, положительный симптом Воскресенского (исчезновение пульсации брюшной аорты), положительный симптом Мейо—Робсона (болезненность в реберно-позвоночном углу слева).
Прогрессирование панкреонекроза клинически выражалось в нарастании симптомов интоксикации, появлении гектической лихорадки.
Диагностика острого деструктивного панкреатита основывалась на детальной оценке клинической картины, лабораторных показателей, данных УЗИ, КТ, лапароскопии.
У всех больных с панкреонекрозом при поступлении отмечался гиперлейкоцитоз, увеличение ЛИИ, гипергликемия, повышение амилазы крови и мочи в 3—10 раз, значительное увеличение липазы в сыворотке крови, повышение С-реактивного белка до 150 мг/л, повышение РСТ больше 10. Ультразвуковое исследование позволяло выявить изменение эхогенности поджелудочной железы, выпот в сальниковой сумке и брюшной полости. При КТ выявлялись: изменение структуры поджелудочной железы, перипанкреатогенная инфильтрация, выпот в сальниковой сумке. У 2 (3,2%) больных с панкреонекрозом выявлены абсцессы железы.
Оперирован 61 пациент с панкреонекрозом. Хирургическая тактика заключалась в срединной лапаротомии (у 53 (86,9%) больных) или лапароскопии (у 8 (13,1%) пациентов), ревизии сальниковой сумки с осмотром поджелудочной железы, сквозном дренировании сальниковой сумки и дренировании брюшной полости. При наличии напряженного желчного пузыря производилась холеци-стостомия. У 4 (6,5%) больных во время оперативного вмешательства обнаружено вовлечение в воспалительный процесс брыжейки поперечной ободочной кишки. Этим пациентам выполнено дополнительное дренирование брюшной полости силиконовым перфорированным дренажем из свободной брюшной полости через mesocolon, сальниковую сумку с выведением дренажа через контрапертуру в левом подреберье. В 2 (3,2%) наблюдениях диагностирована флегмона ободочной кишки, произведена резекция толстой кишки с выведением терминальной илеостомы.
У 9 (14,8%) пациентов с посттравматическим деструктивным панкреатитом диагностировано повреждение селезенки. В 3 (4,9%) наблюдениях выполнена спленэкто-мия, у 6 (9,8%) больных произведены органосохраняющие операции (ушивание области повреждения с использованием ТахоКомба). Затем были выполнены сквозное дренирование сальниковой сумки и дренирование брюшной полости. Сквозные дренажи в послеоперационном периоде использовались для фракционного промывания сальниковой сумки.
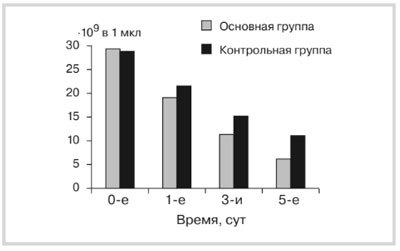
Рис. 1. Динамикалейкоцитозаудетейспанкреонекрозом.
Рис. 2. ДинамикаЛИИдетейспанкреонекрозом.
При уменьшении или исчезновении в промывных водах секрета поджелудочной железы и некротических масс сквозные трубчатые дренажи менялись на трубчатые дренажи меньшего диаметра, затем на леску, которая удалялась через 1—1,5 мес. Трубчатый дренаж из холецистосто-мы удаляли по мере уменьшения или исчезновения выделения желчи. Все пациенты с панкрео некрозом получали интенсивную терапию с применением тропных к ткани поджелудочной железы антибиотиков (карбапенемы, аминогликозиды, цефалоспорины III, IV поколений), сандостатин, местную гипертермию, инфузионную терапию, гипербарическую оксигенотерапию.
Изучение уровня лейкоцитов у детей с панкреонекро-зом при поступлении в стационар выявило его значимое увеличение во всех группах сравнения. Динамика лейкоцитоза обнаружила статистически достоверное снижение показателей на 3-и сутки у пациентов основной группы по сравнению с контрольной (p≤0,5). Изучение динамики уровня лейкоцитов показало статистически достоверное снижение этого показателя на 3-и сутки в основной группе пациентов (11,3·109±1,3) по сравнению с контрольной (15,5·109±1,2) при p=0,005 и на 5-е сутки в основной группе (до нормы: 7,6·109±0,9) по сравнению с контрольной (11,7·109±1,1) при p=0,001 (рис. 1).
Анализ динамики показателя лейкоцитарного индекса интоксикации по Кальф—Калифу у детей с панкреоне-крозом выявил статистически значимое увеличение в основной (до 3,2±0,2) и контрольной (3,3±0,4) группах, p≤0,5. Через 1 и 3 дня обнаружено более значимое достоверное снижение ЛИИ у пациентов основной группы (до 1,8±0,2, p=0,01 и 1,3±0,3 соответственно) по сравнению с детьми контрольной группы (до 2,5±0,3 и 1,7±0,2 соответственно). Через 5 дней результаты сравнения ЛИИ у больных основной группы достоверно подтвердили снижение данного показателя практически до нормы (1,07±0,2) в отличие от ЛИИ у детей контрольной группы (1,3±0,2) (p≤0,5) (рис. 2).
Изучение изменений СОЭ выявило через 1 и 3 дня значимое снижение данного показателя у детей основной группы до 12,3±1,2 и 9,7±0,9 мм/ч соответственно по сравнению с детьми контрольной группы (до 15,7±0,9 и 13,2±1,1 мм/ч соответственно), p≤0,5. Через 5 сут результаты анализа СОЭ выявили достоверное уменьшение практически до нормы у детей основной (6,3±0,3 мм/ч) и контрольной групп до 9,5±0,9 мм/ч, p=0,01.
Исследование динамики регрессии кишечной недостаточности кишечника обнаружило достоверно значимое ее купирование у пациентов основной группы уже на 2-е сутки по сравнению с контрольной группой, у которых нормализация данного показателя происходила на 3—5-е сутки, в среднем на полтора дня позже p≤0,5.
Анализ динамики показателей ферментов поджелудочной железы не выявил статистически значимых различий в основной и контрольной группах.
Среднее пребывание больных с панкреонекрозом составило 40,5 дня.
Умерли 3 (4,9%) детей с панкреонекрозом: 1 ребенок с забрюшинной флегмоной, тяжелым сепсисом с полиорганной недостаточностью; 2 (3,8%) детей с флегмоной толстой кишки, тяжелым сепсисом с полиорганной недостаточностью.
В 4 наблюдениях сформировались кисты поджелудочной железы, которые дренированы под контролем УЗИ. Дети выздоровели.
Заключение
Исследование сравнимых показателей основной и контрольной групп обнаруживают более быстрое снижение симптомов интоксикации, таких как лейкоцитоз, лейкоцитарной индекс интоксикации, исчезновение эн-теральной недостаточности, в инфузионной терапии которых применялся Реамберин.
Вывод
Несмотря на редкость острого панкреатита у детей, следует помнить о возможности развития деструктивного процесса в поджелудочной железе (панкреонекроза).
В этиологии острого панкреатита имеет значение закрытая травма живота, нарушение диеты, хронические заболевания ЖКТ, печени, желчного пузыря.
В диагностике деструктивного панкреатита наряду с клиникой большое значение имеют лабораторные данные, УЗИ, КТ, диагностическая лапароскопия.
При инфицированном панкреонекрозе необходимо адекватное дренирование и санация сальниковой сумки.
Применение в инфузионной терапии антигипоксанта реамберин позволяет быстрее добиться снижения симптомов интоксикации и, как следствие, уменьшить сроки пребывания больных с панкреонекрозом в стационаре.
Авторы заявляют об отсутствии конфликта интересов.
ЛИТЕРАТУРА/REFERENCES
1. Болезниподжелудочнойжелезыудетей. Под ред. Бельмера С.В., Разумовского А.Ю., Корниенко Е.А., Приворотского В.Ф. М.: Медпрактика-М; 2015. [Diseases of the pancreas in children. Eds. Bel’mer S.V., Razumovskogo A.Yu., Kornienko E.A., Приворотско-го V.F. M.: Medpraktika-M; 2015. (In Russ.).]
2. Гасилина Т.В., Бельмер С.В. Панкреатиты у детей. Лечащийврач. 2009;1. [Gasilina TV, Belmer SV. Pancreatitis in children. Lechashchii vrach. 2009;1. (In Russ.).]
3. Cofini M, Favoriti P, Quadrozzi F. Acute pancreatitis in pediatric age: our experience on 52 cases. Minerva Pediatr. 2014;66:4:275-280.
4. Цуман В.Г., Римарчук Г.В., Шербина В.И., Семилов Э.А., На-ливкин А.Е., Сивенкова Н.В. и др. Острыйпанкреатитудетей (клиника, диагностика, лечение). Пособие для врачей. Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского. 2001. [Tsuman VG, Rimarchuk GV, Sherbina VI, Semilov EA, Nalivkin AE, Sivenkova NV. Acute pancreatitis in children (clinic, diagnosis, treatment). Manual for doctors. And others — Moscow Regional Scientific Research Clinical Institute M.F. Vladimirsky. 2001. (In Russ.).]
5. Баиров Г.А. Хирургияподжелудочнойжелезыудетей. Л.: Медицина; 1978. [Bairov GA. Pancreas surgery in children. L.: Medicine; 1978. (In Russ.).]
6. Барская М.А., Быков Д.В., Варламов А.В., Завьялкин В.А., Кузьмин А.И., Бородин Р.В., Каганов И.Ю. Особенности клиники, диагностики и лечения деструктивного панкреатита у детей.
Международныйжурналприкладныхифундаментальныхисследований. 2015;12-17:1220-1222. [Barskaya MA, Bykov DV, Var-lamov AV, Zavyalkin VA, Kuzmin AI, Borodin RV, Kaganov I.Yu. Features of the clinic, diagnosis and treatment of destructive pancreatitis in children. Mezhdunarodnyi zhurnal prikladnykh i fundamental’nykh issledovanii. 2015;12-17:1220-1222. (In Russ.).]
7. Вашетко Р.В., Толстой А.Д., Курыгин А.А., Стойко Ю.М., Крас-ногоров В.Б. Острыйпанкреатититравмыподжелудочнойжелезы. Руководство для врачей. СПб.: Из-во «Питер»; 2000. [Vashko RV, Tolstoy AD, Kurygin AA, Stoiko YuM, Krasnogorov VB. Acute pancreatitis and pancreatic trauma: a guide for doctors. St. Petersburg: Publishing House «Peter»; 2000. (In Russ.).]
8. Kandula L, Lowe ME. Etiology and outcome of acute pancreatitis in infants and toddlers. J Pediatr. 2008;152:106-110.
9. Костюченко А.Л., Филин В.И. Неотложнаяпанкреатология. Справочник для врачей. Издание 2-е, исправ. и доп. СПб.: Из-во «Деан»; 2000. [Kostyuchenko AL, Filin VI. Emergency pancreatology. A reference book for doctors. Edition 2-rd, revised and enlarged. SPb.: Publishing house «Dean»; 2000. (In Russ.).]
10. Александрович Ю.С., Пшениснов К.В. Инфузионные антиги-поксанты при критических состояниях у детей. Общаяреаниматология. 2014;X(3):61-76. [Aleksandrovich YuS, Pshenisnov KV. Infusion antihypoxants in critical conditions in children. Obshchaya reanimatologiya. 2014;X(3):61-76. (In Russ.).]
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
