Отварная скумбрия при панкреатите

Скумбрия достаточно популярная рыба. Она обладает изумительным вкусом, не зависимо от способа приготовления, а также очень полезна для организма.
Вместе с тем, скумбрия относится к жирным сортам рыбы, поэтому при проблемах с органами пищеварения возможности ее употребления значительно ограничиваются.
Полезные свойства скумбрии

Скумбрия содержит большое количество витаминов, минеральных элементов, жирных кислот Омега-3 и Омега-6, поэтому полезна для организма. Обладает следующими свойствами:
- Укрепляет иммунитет.
- Улучшает зрение.
- Препятствует образованию холестериновых бляшек.
- Улучшает кровообращение.
- Препятствует развитию атеросклероза.
- Активизирует работу головного мозга, улучшает память и концентрацию внимания.
- Оказывает антиоксидантное действие: способствует выведению из организма шлаков, токсинов и свободных радикалов.
- Оказывает благотворное влияние на щитовидную железу, способствует нормализации гормонального фона.
- Нормализует проводимость нервных импульсов.
- Улучшает работоспособность, помогает избавиться от вялости.
Употребление скумбрии также снижает риски заболевания раком, повышает стрессоустойчивость.
Особенно полезна такая рыба для пожилых людей, так как вещества, содержащиеся в ней, берут участие в строительстве клеточных мембран головного мозга, активизируют интеллектуальную деятельность, предотвращают развитие склероза.
Скумбрию полезно употреблять и диабетикам, так как продукт способствует снижению сахара в крови.
Состав

В ста граммах продукта содержится:
- 68 грамм воды;
- 18 грамм белков;
- 13,2 грамм жиров.
Скумбрия богата витаминными и минеральными элементами:
- Витаминами А, В, С, Д, Е, Н, К, РР.
- Кальцием, калием, магнием, натрием, серой, фосфором, хлором, железом, йодом, марганцем.
- Заменимыми и незаменимыми аминокислотами.
- Жирными кислотами, в том числе Омега-3 и Омега-6.
Калорийность
В ста граммах съедобной части скумбрии содержится 191 ккал. Таким образом, продукт можно назвать среднекалорийным. Однако если сравнивать ее с другими видами, то скумбрия относится к жирным сортам рыбы, так как содержание в ней жиров превышает 8%.
Противопоказания к употреблению рыбы

Несмотря на всю полезность, существуют случаи, когда кушать скумбрию противопоказано:
- Аллергия на морепродукты, непереносимость рыбы.
- Заболевания органов пищеварения, особенно в период острого течения.
- Нарушение функционирования печени.
- Гипертония.
- Дисфункция почек средней и тяжелой степени.
Возможный вред
Употребление скумбрии при личной непереносимости может привести к развитию аллергических реакций:
- кожная сыпь;
- покраснение, зуд, жжение и отечность кожных покровов;
- затруднение дыхания.
Некачественный, неправильно обработанный продукт способен привести к диспепсическим расстройствам разной степени тяжести:
- боль в верхней части живота;
- желудочно-кишечные колики;
- рвота;
- понос;
- метеоризм;
- вздутие живота;
- повышенное газообразование.
Употребление некачественной либо плохо приготовленной рыбы может привести к тяжелому отравлению, интоксикации организма. Зараженная копченая рыба способна стать причиной развития тяжелейшего заболевания – ботулизма, которое поражает нервную систему и часто приводит к летальному исходу.
Наиболее вредно для организма употребление соленой и копченой рыбы. Такой продукт раздражает органы пищеварения, представляет собой большую нагрузку для поджелудочной, печени и почек. После соленых блюд человеку хочется много пить, так как соль впитывает воду. Поэтому употребление соленого и копченого может привести к таким неблагоприятным последствиям:
- Образование внутренних отечностей.
- Повышение давления.
- Нарушение функционирования почек вследствие перенагрузки.
Кроме того, сегодня в процессе приготовления копченой рыбы производители преимущественно используют химикаты. Эти вещества травмируют и раздражают органы ЖКТ, а в случаях накопления – приводят к развитию заболеваний пищеварительного тракта.
Поэтому рыбу лучше всего кушать в запеченном, тушенном или отварном виде. Сам продукт рекомендуется покупать в специализированных магазинах, и ни в коем случае не приобретать на стихийных рынках, так как существует большой риск взять некачественный продукт.
Целесообразность употребления скумбрии при проблемах с поджелудочной

Скумбрия очень полезна для организма, в том числе и для органов пищеварения:
- Улучшает аппетит.
- Активизирует обмен веществ.
- Берет участие в строении клеточных мембран.
- Защищает от негативного воздействия свободных радикалов, снижая риски ракового поражения органов ЖКТ.
- Способствует регенерации поврежденных тканей.
- Замедляет процессы старения.
Можно ли есть скумбрию при панкреатите, зависит от формы и тяжести заболевания. Однако ввиду некоторых особенностей, при заболеваниях пищеварительного тракта употребление скумбрии следует значительно ограничивать либо же совсем исключать этот продукт из рациона.
При остром воспалении
Скумбрия при остром воспалении поджелудочной железы категорически запрещена к употреблению. В первую очередь, это объясняется повышенной степенью жирности продукта:
- С одной стороны, жирные кислоты стимулируют выработку пищеварительных ферментов. Вследствие воспалительного процесса они не могут попасть в кишечник, активизируются в поджелудочной и травмируют ее ткани.
- С другой стороны, в кишечнике не хватает ферментов для переработки поступивших жиров, поэтому рыба плохо переваривается. В свою очередь это приводит к развитию болезненных ощущений, появлению чувства несварения, желудочно-кишечных колик. Частички не переваренной пищи могут спровоцировать процессы гноения и привести к перитониту.
Скумбрия при остром панкреатите категорически запрещена к употреблению в любом виде, даже отварном. Нарушение этого запрета приведет к еще большему обострению воспалительного процесса и усилению болевых ощущений.
При хроническом панкреатите
Скумбрия при панкреатите на стадии стойкой ремиссии, при хронической форме заболевания также не рекомендуется к употреблению. Это связано с тем, что в ней содержится более 8% жиров. Это не благоприятно для железы, так как:
- Создается повышенная нагрузка на поджелудочную, что может привести к рецидивам острых приступов заболевания.
- При панкреатите, даже в хронической форме, снижается уровень выработки липазы, необходимой для расщепления жиров.
- Плохая переработка жиров приводит к нарушению пищеварительных процессов и развитию симптомов диспепсического расстройства.
Попробовать небольшой кусочек отварной или запеченной скумбрии можно исключительно с разрешения врача через шесть месяцев после достижения стойкой ремиссии, при условии полного отсутствия каких либо симптомов заболевания и нормальной переносимости продуктов с содержанием жиров.
Соленая и копченая рыба под строжайшим запретом при любой форме и тяжести панкреатита. При поджелудочной недостаточности кушать скумбрию категорически запрещено.
При холецистите

Диета при панкреатите и холецистите очень похожа. Часто эти заболевания тесно связаны между собой. Поэтому, как и при воспалении поджелудочной, при холецистите скумбрию употреблять не рекомендуют.
По причине насыщенности жирами, скумбрия может привести к раздражению слизистой оболочки желчного пузыря. Вследствие этого в организме повышается уровень холестерина и развиваются симптомы желудочно-кишечного расстройства:
- Метеоризм.
- Тошнота.
- Повышенное газообразование.
- Диарея.
Кроме того, жирные продукты оказывают желчегонное действие. Это повышает нагрузку на желчный пузырь и его стенки, активизирует процессы брожения, загнивания остатков не переваренной пищи.
Скумбрия при холецистите также оказывает повышенную нагрузку на печень. Это может привести к сгущению желчи, застою желчных масс, образованию камней.
На стадии стойкой ремиссии врач может разрешить попробовать небольшой кусочек отварной, тушеной либо запеченной скумбрии. Однако это является исключением из правил. Соленую, копченую рыбу при холецистите употреблять категорически запрещено вне зависимости от тяжести заболевания.
Чем заменить скумбрию
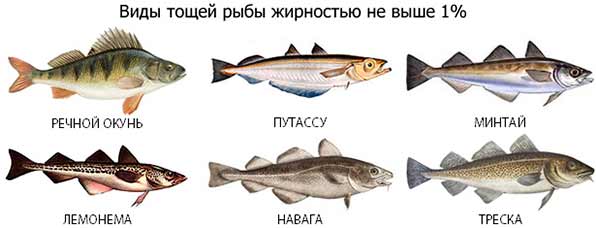
При панкреатите показана высокобелковая диета. Рыба не просто полезна, но и не обходима для восстановления поджелудочной железы. Вместе с тем, при заболевании паренхиматозного органа важно обращать внимание на жирность продуктов:
- После купирования острых приступов панкреатита в рацион рекомендуется постепенно вводить нежирные сорта рыбы, жирность которых составляет не более 3%.
- После достижения стойкой ремиссии меню разрешается обогатить рыбой, жирность которой составляет 3-8%.
| Сорта рыбы с жирностью менее 3% | Рыба с жирностью от 3 до 8% |
| Минтай. Хек. Судак. Щука. Карась. Треска. Окунь речной. | Горбуша. Сом. Тунец. Карп. Салака. Зубатка. Морской окунь. Ставрида. |
Как есть и выбирать рыбу
Основные рекомендации:
- Чтобы не навредить поджелудочной, важно использовать качественный продукт.
- Нельзя подвергать рыбу повторной заморозке.
- В холодильнике блюда рекомендуется хранить не более 1-2 дней.
- При покупке важно обращать внимание на кожицу – при нажатии пальцем она должна отпружинить, а оставшиеся вмятины свидетельствуют о том, что этот продукт не первой свежести.
- Тухлый запах, «поржавевшая» кожа на тушке – явные признаки того, что рыба уже пропала.
При этом кушать рыбу разрешается только в отварном, запеченном или тушеном виде. Блюдо также можно приготовить на пару.
В процессе приготовления не следует использовать перец, пряности, лимон и лимонный сок, соль – по минимуму. Копченую, соленую рыбу, консервы употреблять категорически противопоказано.
Загрузка…
Источник
Диетическому питанию гастроэнтерологи отводят значимое место в лечении панкреатита. Поджелудочная железа нуждается в «перезапуске», и сделать это можно только максимально щадя органы ЖКТ.
Потому очень важно знать нюансы правильной организации рациона и не употреблять запрещенные продукты при панкреатите.

Общие принципы диеты при панкреатите
Организация правильного питания при проблемной поджелудочной железе состоит из простых правил:
- Пища подвергается механической обработке. Все твердые продукты хорошо провариваются, измельчаются, протираются.
- Еда готовится только методом варения, парения или в мультиварке. Недопустимо что-то жарить, коптить, вялить, засаливать, консервировать.
- Запрещается переедание. Желудок нагружают малыми порциями, но регулярно. Идеальная схема питания – кушать через каждые 3–4 часа, а за 2 часа до сна – позволять себе только стакан воды или травяного настоя.
- Все продукты должны быть свежими. Овощи и фрукты – спелыми. Мясо – не размороженным. Молочка – не последнего дня в указанном сроке изготовления.
- Пища принимается оптимальной температуры – не более 50°C, но не менее 20°C. Нельзя кушать прямо «с пылу с жару» или остывшую еду.
От вредных привычек придется решительно отказаться. Речь не только о никотине или алкогольных напитках (о них и речи не может быть при заболеваниях поджелудочной). Нужно пересмотреть свои склонности к хаотичным перекусам – на бегу, всухомятку или на ночь глядя.

Что нельзя есть при панкреатите: запрещенные продукты
Некоторые продукты могут иметь двойную «репутацию». Например, обезжиренный творог или 1% кефир – идеальная, казалось бы, диетическая еда. Но при гастрите с повышено кислотностью молочка способна навредить. Можно или нельзя тот или иной продукт, зачастую зависит от периода заболевания (ремиссии, приступа, хронического течения) или сопутствующих болезней.
Однако существует список продуктов и блюд, которые категорически нельзя есть при любой форме панкреатита:
- Вся свежая сдобная выпечка, все виды пирожков, пирожных, булочек.
- Шоколадные изделия, карамель, сгущенка, мороженое, орехи, инжир, курага.
- Все бобовые.
- Исключаются виды жирных наваристых первых блюд – борщ, рассольник, грибная похлебка. Под запретом и холодные блюда – свекольник или окрошка.
- Нужно забыть о жирной рыбе, птице и мясе – особенно свинине и баранине. Исключаются все копченые колбасы, консервы, засушенная рыба.
- Не едят при панкреатите жаренных и сваренных вкрутую яиц.
- Из молочных продуктов вычеркивают сметану, йогурты, маргарин, жирные молоко, творог и масло.
- Каши не варят из перловки и пшенки.
- Из овощей – забывают о редисе, капусте, перце, шпинате, луке и чесноке.






Естественно, запрещен любой фаст-фуд и острая еда. Табу налагают на кофе, газировку, виноградный и грейпфрутовый соки.
Что можно есть при панкреатите: список продуктов
Несмотря на внушительный перечень запрещенных продуктов, остается еще немало простора для полноценного питания даже при панкреатите.
| Изделия из муки | Вчерашний хлеб (предпочтение – цельнозерновому, ржаному, пшеничному), сухари домашнего приготовления, сушки, галетное печенье, хлебцы. В периоды ремиссии – лапша и спагетти (до 170 грамм порция). |
| Крупы | Рис, гречка, овсянка, манка. |
| Виды овощей и зелени | Из овощей выбирают картофель, тыкву, свеклу, морковь, баклажаны, кабачки. Ежедневно можно добавлять по 1 ст. л. измельченного сельдерея, петрушки и укропа. |
| Рыбные блюда | Можно есть мякоть сортов с наименьшей жирностью (хек, треска, судак), отваренных или приготовленных в мультиварке. Рыбные тефтели и бульоны. |
| Морепродукты | Морская капуста. |
| Мясное меню | Для приготовления бульонов, паровых котлет и тефтелей предпочтение отдают курице, кролику, индейке, нежирной телятине. |
| Кисломолочное | Кефир, обезжиренный творог, сыр не запрещены с нормальной или пониженной кислотностью желудка. |
| Яйца | Омлет на пару из куриных и перепелиных яиц. |
| Масло | Рафинированное подсолнечное, оливковое, льняное, тыквенное. В стабильной ремиссии – сливочное (не больше 30 грамм в сутки). |
| Фрукты | Бананы, запеченные яблоки. |
| Продукты пчеловодства | Мед, прополис, маточное пчелиное молочко. |
| Специи | Кунжут, фенхель, тмин, куркума, гвоздика. |
Какие овощи можно есть
Можно не бояться кушать картошку, морковку, свеклу. Нетяжелыми овощами для панкреатита и гастрита считается также кабачок, тыква. Если кислотность желудка не повышена, разрешена цветная капуста.

Однозначно придется отказаться от следующих овощей и видов зелени:
- перца (болгарского, салатного, острого);
- дайкона и редиса;
- чеснока и лука (репчатого и зеленого);
- щавеля и салатного листа;
- ревеня и хрена.
В периоды ремиссии, с большой осторожностью, позволяют себе маленькие порции помидоров и огурцов. Естественно, нужно быть уверенными, что овощи не напичканы нитратами и не хранились долго на складах. Лучше всего покупать овощи на деревенских рынках, в соответствующий сезон.
Какие фрукты или ягоды можно есть
При заболевании поджелудочной железы можно кушать:
- Некислые яблоки и спелые груши. Лучше всего – запеченные, протертые. Шкурку и сердцевину удаляют. Хороши компоты из сухофруктов с сахарозаменителями (сорбитом или ксилитом).
- Бананы. Уже на 5–7 день после обострения.

Очень целебны отвары из сухих плодов шиповника и черной смородины.
Компоты, желе или кисели полезны из свежей брусники, черноплодной рябины, черемухи и голубики. Противопоказание для этих ягод – только склонность к запорам.
В дни стойкой ремиссии можно побаловать себя:
- спелой мякотью дыни и авокадо;
- ломтиком ананаса;
- несколькими дольками мандарина (без пленочки).
Нельзя грейпфрут, помело, апельсин. Эти цитрусовые высококислотны.
Виноград, сливы и абрикосы лучше исключить совсем.
Малину и клубнику запрещают из-за жестких семян и повышенной сладости. То же относится и к свежей черной смородине. Эти ягоды можно добавлять вне периодов обострения панкреатита.
Что можно кушать из мяса
Диета при панкреатите и холецистите не исключает блюда из птиц – курицы, индейки, фазана, утки. Мясо едят хорошо проваренным и протертым. Перед приготовлением важно удалить все пленки, видимый жир, хрящи и сухожилия.
На ремиссионной стадии мясное меню разнообразят нежирной телятиной и крольчатиной. Можно отваривать куриные желудки и печень. Но только когда нет никаких диспепсических симптомов, особенно диареи.
Из перечисленных видов мяса делают тефтели, паровые котлеты, запеканки с манкой. Бульоны второй проварки используют как основу для овощных супов-пюре.

При положительной динамике восстановления поджелудочной железы диетологи разрешают дополнить рацион вареным говяжьим языком, а также молочной докторской колбасой (без специй и консервантов).
Само собой разумеется, что мясо нельзя жарить, коптить, мариновать в луке или перце.
Какую рыбу можно
Из речной и морской рыбы разрешены сорта жирностью до 4%:
- самая низкая жирность (меньше 1%) у речного окуня, наваги, трески, минтая, путассу;
- к 2-х процентным по жирности рыбам относят плотву, кефаль, щуку, камбалу, миногу и белорыбицу;
- не более 4-х процентов жиров содержится в морском окуне, хеке, красноперке, сельди и сазане.

Более жирную рыбу, такую как зубатку, карп, тунец, горбушу, анчоус и мойву, разрешают лишь в стадии ремиссии.
Рыба должна быть свежей, хранящейся во льду. О перемороженности можно судить по желтоватому оттенку на брюхе.
Для блюд используют филе, избавленное от шкурки и костей. Первый месяц после острого приступа вводят рыбу в перемолотом виде. Из нее готовят паровые котлеты, добавляют в овощные пудинги.
Молочка
Строго запрещено при панкреатите употребление сгущенки, йогуртов, мороженого, плавленого или копченого сыра.
Не рекомендуется брать домашнее молоко, не прошедшее специальную обработку и пастеризацию.
Выбирая молочный продукт в магазине, нужно пристально изучить состав на отсутствие добавок. Обязательно обратить внимание на дату изготовления и процент жира.
Молочка вводится в рацион не раньше второй недели после острого приступа поджелудочной. Начинают с 1% кефира. Затем разрешают добавлять в каши по 50 мл 1,5% молока или 5-10 г несоленого сливочного масла.
Ремиссия и отсутствие гастрита с повышенной кислотностью позволяют добавить в меню нежирные сорта твердых сыров и творога.
Крупы
Самыми безопасными для органов ЖКТ можно назвать рис и гречку. Их варят на паровой бане или в мультиварке. Рисовую или гречневую муку используют как составляющее для рыбных котлет, овощных супов-пюре, в приготовлении домашних хлебчиков.
Вслед за рисом и гречкой в рацион вводят манку. Кашу варят на воде или используют в творожных и фруктовых пудингах, приготовленных в мультиварке.
Для разнообразия ремиссионного меню можно кушать каши пшеничную и овсяную. Для полного разваривания и облегчения усвоения их желудком, крупы предварительно замачивают на час-другой.


В некоторых случаях диетологи разрешают эти крупы вскоре после острого панкреатита. Вяжущие обволакивающие свойства овса хорошо восстанавливают слизистую желудка после рецидивов гастрита, холецистита и других желудочно-кишечных заболеваний.
Сладости и панкреатит
Природная сахароза в достаточном количестве содержится во фруктах и ягодах. Из разрешенных ингредиентов варят кисели, компоты, делают отвары, пудинги, запеканки.

Подслащивает жизнь людей, страдающих панкреатитом, мед и продукты пчеловодства. Они не только вкусно разнообразят травяные настои и хлебчики, но и благотворно влияют на работу ЖКТ.
К чаю или кефиру хорошо подойдут сушки или галетное печенье. Их нужно выбирать в диетических отделах магазинов и проверять состав на упаковке.

В стадии ремиссии панкреатита диетологи разрешают безе (белковое суфле). Его лучше приготовить самостоятельно, взбив белок с сахарозаменителем и подсушив в духовке при небольшой температуре.
Ни в коем случае не употребляется сгущенка, мороженое, инжир, шоколад и сдобные выпечки. Высокое содержание сахара и жиров вызовет острый приступ панкреатита и осложнения.
Приправы
Специи и пряности значительно улучшают вкусовые качества блюд. Диета при панкреатите не запрещает использование некоторых видов приправ:
- корицы, куркумы и гвоздики;
- кунжута и семян льна;
- петрушки и укропа (сушеного или свежего);
- прованских трав и фенхеля.

Осторожно вводят в меню кориандр, базилик и мяту. Через несколько месяцев успешного лечения панкреатита добавляют в супы лавровый лист.
Строгий запрет на всех стадиях панкреатита остается на хрен, горчицу, чеснок, лук и уксус. Категорически нельзя кушать зелень с высоким уровнем кислоты – салатный лист, щавель, зеленый лук и чеснок, шпинат.
Диета при остром панкреатите
Диета при остром воспалении поджелудочной железы предполагает плавный переход от голода к расширенному столу №5:
- Первые сутки питательные вещества поступают в организм исключительно парентеральным путем. Если удалось купировать тошноту и рвоту, дают пить жидкости комнатной температуры – чистую воду, отвар шиповника, несладкий чай – не более чем по 150 мл в каждые 4 часа.
- На 2–3 сутки уже можно принимать жидкую теплую однородную пищу – слизистую кашу, суп-пюре, ягодный кисель с сахарозаменителем. Питание в этот период – малопорционное и частое, каждые 3 часа.
- Примерно через неделю меню разнообразиться компотом, фруктовым пюре, супом на бульоне с протертыми овощами, омлетом на пару, кефиром 1%, обезжиренным творогом, печеными яблоками, мясными и рыбными котлетами на пару.
- Через месяц после острого приступа уже безопасно кушать еду без ее тщательного протирания при приготовлении. Маленькие кусочки свежих фруктов, отварное филе мяса, рыбы, птицы, вчерашнего хлеба тщательно пережевывают уже в процессе трапезы. Разовые порции становятся больше, до 600 г.
Все новые ингредиенты вводятся постепенно, не более чем по одному в день.
Необходимость соблюдения диеты
Грамотный рацион и дисциплина пациента – основа для успешного лечения панкреатита. Строгую диету придется соблюдать на протяжении многих месяцев. Но, если набраться терпения, именно этот путь дает шанс восстановить полноценную работу поджелудочной железы и даже излечить панкреатит навсегда.
Диетическое питание – главный аспект в комплексной терапии панкреатита. Без этого невозможно остановить интоксикацию организма поджелудочными ферментами. Перерыв в работе ЖКТ и последующий щадящий режим дают время купировать патологические процессы, не дать панкреатическому соку начать переваривать саму поджелудочную и привести к необратимым процессам в тканях.
Последствия несоблюдения диеты
Панкреатит легко перерастает в язву желудка, так как в поврежденной слизистой открываются кровотечения. А из-за того, что отток желчи нарушен, поражается печень и есть риск заработать гепатит.
Отказ от соблюдения диеты чреват и другими тяжелыми осложнениями с развитием сопутствующих заболеваний:
- обструкции двенадцатиперстной кишки;
- гастрита;
- холецистита;
- дуоденита;
- жлб (желчекаменной болезни);
- тромбоза селезеночных вен;
- образования кисты и злокачественной опухоли.
Кроме того, частый спутник хронического панкреатита – сахарный диабет. Поджелудочная железа отвечает за выработку ферментов для переваривания пищи и инсулина, необходимого в расщеплении сахарозы. Только четкое соблюдение всех инструкций диетолога остановит патологические изменения в панкреатической ферментации.
Примерное меню на неделю
Каждую неделю можно составлять сочетания блюд для диетического питания из разрешенных продуктов. Меню может варьироваться. Это не принципиально, если блюдо, которое обычно едят на завтрак, захочется скушать на полдник.
Важнее следить за тем, чтобы дневной рацион был как можно разнообразнее. То есть, если какой-то молочный продукт уже присутствовал на завтраке, на полдник выбирают что-то еще.
Варианты для завтраков:
- овсяная каша на воде или молоке (в зависимости от разрешения лечащего врача) с чаем;
- омлет (максимум из 2-х яиц), кусочек черного хлеба, узвар сухофруктов;
- творожно-манный пудинг, приготовленный в мультиварке, с травяным чаем;
- рисовая молочная каша и черный некрепкий чай с медом;
- сырные галеты с запеченными яблоками, ягодный компот;
- овсяная каша и отвар из черной смородины;
- гречано — морковная запеканка, ломтик вчерашнего хлеба с медом и зеленый чай.
Легкий перекус в виде второго завтрака может состоять из:
- банана;
- запеченного яблока с медом;
- ягодного киселя;
- яблочного желе;
- фруктового мусса;
- овощного мусса;
- чая с хлебчиками.
Блюда для обедов:
- овощной суп, куриное филе на пару, компот;
- морковно-тыквенный суп-пюре, рыбное филе на пару, отвар шиповника;
- куриный бульон с сухариками, салат из вареной моркови или свеклы, зеленый чай;
- суп с индюшиным филе и гречкой, кабачковое пюре, травяной сбор;
- рыбный суп, рис с вареной морковью, овощной микс;
- рисовый суп на курином бульоне с зеленью, мясные тефтели, компот из сухофруктов;
- свекольный суп, картофельное пюре, рыбные котлеты, черный чай.
Вариации для полдников:
- стакан кефира с галетным печеньем;
- детское питание (например, баночка фруктового пюре);
- чай с молоком и сухариками;
- банан;
- яблочное пюре с медом;
- ягодно-фруктовый кисель;
- паровой омлет.
Примерное меню для ужинов:
- кабачковое рагу, запеченный картофель, чай с долькой лимона;
- паровые котлеты из мяса или птицы, тертая вареная свекла, отвар шиповника;
- обезжиренный творог с медом, кисель из ягод;
- рыбное филе, овощное пюре, зеленый чай;
- тыквенно-морковное пюре, сушки, минеральная вода без газа;
- мясной паровой рулет из нежирной телятины с овощами, чай из трав;
- гречка с морковно-мясной подливой (проварить морковку с маленькими тефтелями), отвар из сухих плодов черной смородины.
За два часа до сна ничего кушать уже нельзя. Но за час до отбоя можно выпить какой-нибудь целебный напиток. Это может быть стакан настоя из лечебных трав или отвара шиповника.
Источник
