Панкреатит и менструальный цикл

И вот в магазине вы задерживаетесь у полок с детским питанием до года, чтобы повертеть в руках баночки и почитать, что пишут на коробках с кашей. Почему-то проблема первого прикорма – одна из самых животрепещущих для молодых мам.
Они начинают штудировать литературу, изучать отечественные и импортные схемы введения в детский рацион новых продуктов, обсуждать со всеми, кто готов поддержать тему, рекомендации педиатра – одним словом, пребывают в поисках идеального детского питание детей до года.
При этом им встречаются довольно-таки противоречивые советы. Попробуем объединить все современные рекомендации и дать мамам своеобразный навигатор по составлению собственной программы посвящения ребенка в гурманы и программы детского питания до 1 года.
Итак, как же правильно начать прикармливать? Вдруг полугодовалый кроха еще не готов к употреблению новых продуктов? А может быть, права свекровь, вырастившая троих сыновей-богатырей, которым с 4 месяцев наливала по тарелке мясного борща со сметаной?
Как найти разумный баланс между смелостью и осторожностью во всех вопросах, связанных с детским питание до года?
Хлебом не корми!
«Лучше на неделю опоздать, чем на неделю поторопиться» – таково главное правило введения прикормов в детское питание до 1 года. Иногда молодым родителям очень трудно удержаться от того, чтобы не угостить малыша «вкусненьким». Бывает, что масла в огонь подливают активно вмешивающиеся в процесс выращивания внуков бабушки, которых хлебом не корми – дай поучаствовать в детском питании детей до года: или испечь яблочко, или натереть морковку, а то и отмерить четвертушку сваренного вкрутую яйца.
Действительно, раньше было принято уже с 2-месячного возраста вводить в детское питание до года свежевыжатый яблочный сок, а затем достаточно быстро вводить и твердый прикорм, постепенно заменяя им кормления молоком или смесью. При этом редкий малыш получал грудь после 9 месяцев.
В своей книге «Здоровье ребенка и здравый смысл его родственников» известный педиатр Евгений Комаровский объясняет, почему столь ранний прикорм в детском питании до 1 года был оправдан еще каких-то 50 лет назад. В недалеком прошлом не существовало адаптированных молочных смесей, хоть и не равноценно, но более-менее адекватно заменяющих материнское молоко. Поэтому в случае неудачи с лактацией младенца выкармливали разведенным коровьим или донорским молоком. При кипячении молоко теряет большую часть витаминов и минеральных веществ, а их недостаток в рационе новорожденного достаточно быстро проявляется в виде различных болезненных состояний: гиповитаминозов, снижения гемоглобина, плохой прибавки в весе, рахита, отставания в развитии. В ответ на эту тревожную тенденцию и возникли рекомендации врачей про яблочный сок, овощные пюре, яичный желток и рыбий жир. К тому же годовой, а затем и 18-месячный отпуск по уходу за ребенком был введен законодательно в нашей стране лишьв 1980-х годах. А до этого женщины возвращались на свое рабочее место, оставляя 3-месячных крох в яслях или, если повезет, с бабушками. Так что раннее начало прикорма было обусловлено социальными причинами, а не истинными потребностями в детском питании детей до года.
Сегодня большинство педиатров, за исключением ярых приверженцев «старой школы», поддерживают рекомендации Всемирной организации здравоохранения (ВОЗ) и предписывают начинать прикорм после 6 месяцев.
Мама, я готов!
Есть вполне очевидные признаки готовности ребенка подкрепиться чем-то более существенным, чем мамино молочко.
Первый, и главный признак – наличие пищевого интереса: малыш настойчиво лезет к вам в тарелку с намерением схватить то, до чего может дотянуться, и отправить себе в рот. При этом кроха удвоил вес от рождения (что, как правило, происходитна 4-м месяце).
Он умеет сам сидеть и контролировать движения головы и корпуса. Если ему хочется еще ложечку, он наклоняется к ней, если ему достаточно, то отклоняется назад либо отворачивается. Наконец, у малыша ушел выталкивающий рефлекс языка, то есть он не выплевывает то, что попало к нему в рот. Еще одним признаком готовности к прикорму считается наличие зубов. На самом деле это наименее очевидный признак, ведь сроки прорезывания «плавают» в широких пределах, а беззубые 9-месячные младенцы прекрасно справляются с мясными фрикадельками. Но что делать, когда сплошь и рядом продается баночное питание и детские каши «с 4 месяцев»? Как объяснить, что в современных книгах и журнальных публикациях встречается рекомендованная институтом питания РАМН схема, предусматривающая пресловутый яблочный сок с 3 месяцев? Вам лично ничего делать не надо, кроме того что отсрочить знакомство вашего ребенка с миром вкусов, пока ему не исполнится полгода. Все остальное – на совести ответственных работников, которые уже несколько лет не могут утвердить новую схему введения прикорма, учитывающую достижения современной диетологии и рекомендации ВОЗ.
По этой причине мы решили воздержаться от публикации устаревшей схемы детского питания до года (интересующиеся легко обнаружат ее в методической литературе или на стенде детской поликлиники). И все-таки, что случится, если ребенок получит что-то помимо грудного молока или адаптированной смеси в нежном возрасте? Скорее всего, ничего страшного и не произойдет. Не исключено, что дело ограничится появлением или обострением аллергических реакций и нарушением стула. А может – выльется в ранний гастрит, панкреатит, проблемы с почками и лишним весом. Не играйте в «русскую рулетку» со здоровьем собственного малыша! Уверяем вас – он успеет полакомиться всеми вкусностями, которые вы уже сейчас готовы для него испечь и сварить.
Составляем меню
С чего же начинать? Советы даются самые разные, часто теоретически обоснованные и иногда очень категоричные. Научимся критически относиться к чужому опыту, поскольку рассказы типа: «Мы вот начали с маракуйи, и ребенок абсолютно здоров» или: «А вот у тети Поли ввели кашку, и мальчик оказался в больнице со сломанной ногой» никак не помогают родителям определиться в своем решении. Поскольку тему раннего введения соков мы считаем закрытой, предлагаем выбрать один из вариантов детского питания до 1 года.
Фруктовое пюре Иногда отдельно выделяют абрикосовое. Более распространенный в России вариант – печеное яблочко. Аргумент «против»: познакомившись со сладким вкусом фруктов, малыш не захочет пробовать пресные овощи. Но практика показывает, что ребенок с развитым пищевым интересом с энтузиазмом употребляет все детское питание для детей до года, которое вы ему предлагаете.
Овощное пюре Для первого прикорма подходят овощи, не вызывающие аллергии: кабачок, цветная капуста, брокколи, тыква, сладкий картофель (батат) и картофель обыкновенный. Если овощи вы готовите самостоятельно, на первых порах не кладите в них соль, сахар и масло, позвольте крохе полюбить натуральный вкус.
Безмолочная каша Нужно выбирать крупу без глютена: рисовую, кукурузную, гречневую. Глютен плохо усваивается юными организмами и может спровоцировать аллергию. Цельное коровье молоко в детском питании до года присутствовать не должно. Добавляйте в готовую кашу грудное молоко или варите ее на детской смеси.
Кисломолочные продукты Доктор Комаровский предлагает начинать с нежирного кефира, в который затем добавляется мягкий творожок.
Толстый и тонкий
Если ребенок недобирает вес, начинайте детское питание до 1 года с каш, если щечки растут на радость бабушкам – выбирайте капустно-кабачковый вариант. Фруктовый старт поможет разбудить интерес к миру вкусов. Логика начала прикармливания с кисломолочных продуктов подразумевает мягкий переход от чисто молочной диеты, однако, если кефир вызывает расстройство желудка, сделайте паузу и начните с каши.
Первый прикорм – это половинка кофейной ложечки нового продукта. «Инициацию» нужно проводить в утренние часы, когда ребенок весел, здоров и готов к исследованиям и экспериментам. После прикорма сразу же предлагайте грудь или, если кроха находится на искусственном вскармливании, смесь. Если никаких негативных реакций не последовало, объем достаточно быстро увеличивается. При традиционном педиатрическом прикорме новый продукт вводится не ранее чем через неделю после предыдущего. В дни плановых прививок новый прикорм в детское питание детей до года вводить нельзя. Куриный желток советуют предлагать ребенку в 7 месяцев, мясо – в 8, рыбу – не раньше 9. Не забывайте с начала прикорма предлагать воду с ложечки или из поильника, если раньше не допаивали кроху.
Постепенно нужно приучать ребенка к все более густой, а там и плотной консистенции. Предлагайте ему кусочки, которые он сможет обсасывать и жевать без риска подавиться, например детское печенье, которое растворяется под действием слюны. Вечный вопрос: готовить пюре самим или покупать баночное питание? Приверженцы обеих точек зрения вооружены достаточно сильными аргументами. «Баночники» настаивают на невозможности быть уверенными в экологической чистоте продуктов с рынка и из магазина, а любители блендеров убеждены в том, что кабачок, только что сваренный и протертый заботливыми мамиными руками, лучше, чем пюре заводского изготовления. Большинство родителей в детском питании до года без фанатизма совмещают банки и блюда собственного приготовления, причем в самых разных вариантах. Кто-то берет готовое детское питание детей до года в дорогу, потому что это удобно, другие не доверяют рыночному мясу, третьи считают, что зимой безопаснее открыть банку, а летом лакомиться овощами с грядки.
Разумный экстремизм
Если главная идея педиатрического прикорма – постепенное замещение обычной едой эпизодов кормления грудью или молочной смесью, то основной постулат так называемого педагогического прикорма принципиально иной.
Есть обоснованное мнение, что в свой первый год жизни ребенок должен питаться молоком и лишь знакомиться со вкусами новой еды и развивать самостоятельность и любознательность в гастрономических вопросах.
Поэтому не так уж важно, что именно и в каком порядке попадет к нему в желудок, поскольку новые продукты кроха не ест, а лишь дегустирует, получая микродозу – размер рисинки. Прикорм запивается грудным молочком.
У педагогического прикорма есть несколько весомых плюсов. Он не требует никаких финансовых затрат, поскольку малыш в буквальном смысле питается с маминой тарелки. В большинстве случаев такой способ является хорошей профилактикой пищевой избирательности, когда подросший ребенок не желает есть ничего, кроме полюбившихся макарон. При этом дети сразу же учатся жевать, и впоследствии у них не возникает проблемы, изредка встречающейся у детей, выкормленных пищей гомогенной консистенции, когда каждый кусочек вызывает рвотный рефлекс. Но есть у этого метода и ограничения. Конечно же, он больше подходит для мам, настроенных на длительное грудное вскармливание. Хотя элементы этого метода вполне можно использовать и для детей, выкормленных молочной смесью.
Конечно же, родительский стол должен быть максимально здоровым, чтобы всегда было что предложить ребенку. Ведь, рассматривая питание как воспитательную задачу, мы хотим приучить кроху к рациональному детскому питанию – потреблению вкусной, полезной и разнообразной еды, а не чипсов и булок.
По большому счету, способ введения прикорма зависит не только от малыша, но и от его мамы, ее жизненного опыта, привычек, представлений о «правильности». Одни штудируют журналы и интернет в поисках «идеальной схемы» и затем отмеряют граммы, сверяясь по таблицам содержания питательных веществ, другие со спокойной душой полагают, что, если недоел каши, доберет молочком.
Дети в свою очередь тоже подбрасывают родителям поводы для волнений: то отказываются наотрез от блюда, которое с энтузиазмом ели вчера, то покрываются красными пятнами от невинной овсянки. Впрочем, прикорм малышей с атопическим дерматитом, а также организация питания для детей с нарушением аппетита (обжор и малоежек) – отдельная тема. По всем этим тонким вопросам важно вовремя проконсультироваться со знающим педиатром.
Источник

Воспаление поджелудочной железы – одна из самых частых и опасных болезней пищеварительной системы. Эта патология развивается у взрослого и ребенка, у мужчины и женщины по разным причинам. Но в зависимости от пола могут быть особенности клинической картины панкреатита. Нередко складывается впечатление, что симптомы воспаления поджелудочной железы у женщин выражены ярче, чем у мужчин, и поэтому диагноз ей поставить проще.
Причины развития панкреатита у женщин
Основными причинами, по которым в тканях поджелудочной железы развивается воспалительный процесс, считаются злоупотребление алкоголем и неправильное питание. Так как эти факторы по большей части – «мужские», у женщин на первый план в перечне этиологических факторов выходят другие причины, хотя вредные привычки, нездоровое питание распространены и среди женщин.

Неправильное питание
Поджелудочная железа – основной орган пищеварительной системы, вырабатывающий ферменты, необходимые для полноценного переваривания пищи. Все, что человек съел или выпил, поступает из ротовой полости в желудок, затем – в кишечник. Процесс расщепления сложных соединений начинается уже во рту, затем – дальше по пищеварительному тракту. При выделении слюны и желудочного сока поджелудочная железа рефлекторно начинает вырабатывать ферменты, которые в норме поступают внутрь двенадцатиперстной кишки. То есть, прием пищи – главный раздражитель для железы, провоцирующий ее активность.
Если пища слишком соленая, сладкая, жирная, острая, горькая, грубая по консистенции, холодная или горячая, функциональная активность поджелудочной повышается, и панкреатического сока вырабатывается больше, чем требуется. При нарушении оттока секрета из-за нарушения моторики панкреатических протоков протеолитические ферменты железы начинают разрушать собственные ткани: так развивается острое воспаление, которое может осложниться опасным состоянием – панкреонекрозом.
Неправильным питание называется не только при употреблении в пищу запрещенных продуктов, но и при нарушении режима питания:
- редкие приемы пищи,
- частые переедания,
- несбалансированные диеты, связанные с недостатком в рационе жизненно важных нутриентов (белков, сложных углеводов, витаминов, микро- и макроэлементов).
Алкоголь
Злоупотребление напитками, содержащими алкоголь, – одна из основных причин заболеваний печени и поджелудочной железы. «Женский» алкоголизм стал довольно распространенной проблемой в современном обществе.
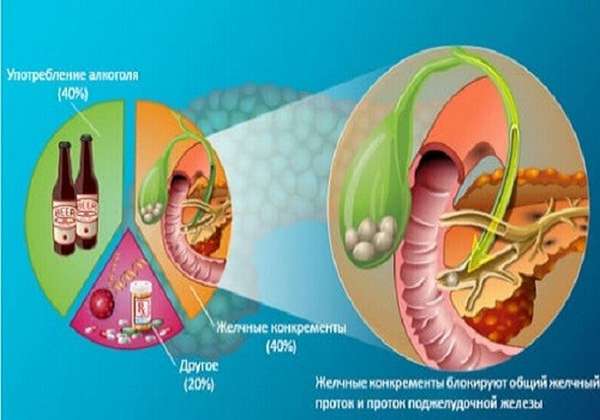
Этанол, содержащийся в алкоголе, и продукты его обмена вызывают токсическое поражение паренхиматозной ткани поджелудочной: разрушаются и экзокринный, и эндокринный отдел железы. Это быстро приводит к нарушениям пищеварения, сахарному диабету, опасным осложнениям панкреатита.
Иные причины
Среди других причин панкреатита у женщин ведущую роль играют:
- патологии других органов пищеварительного тракта, особенно желчнокаменная болезнь, холецистит, дискинезии желчевыводящих путей, гастрит, гепатит, дуоденит, опухоли гепатобилиарной системы, язвенная болезнь желудка или ДПК,
- частые стрессы,
- курение,
- патологии обмена веществ, эндокринопатии (гипотиреоз, ожирение),
- инфекционные или паразитарные заболевания ЖКТ,
- беременность,
- нарушения кровообращения органов ЖКТ из-за атеросклеротического поражения сосудов, гипертонии,
- травмы органов брюшной полости,
- врожденные аномалии строения органов пищеварения,
- прием медикаментов (диуретиков, антибиотиков, противогельминтных, противозачаточных средств),
- наследственная предрасположенность.
Клиническая картина панкреатита у женщин
Симптоматика панкреатита у женщин и мужчин практически одинаковая. Отличия могут быть связаны с анатомо-физиологическими особенностями женского организма (при развитии воспаления ПЖ во время беременности), большей, по сравнению с мужчинами, озабоченностью своим здоровьем, излишней эмоциональностью.
Клиническая картина заболевания зависит от типа панкреатита (острый или хронический), степени тяжести воспаления, болевого порога (у женщин он, как правило, ниже, чем у мужчин), общего состояния ЖКТ.
Первые проявления панкреатита
Обычно самым первым и ярким симптомом панкреатита является абдоминальная боль. Локализуется она обычно в области желудка (область между грудиной и пупком), левом или правом подреберье. При воспалении тела и хвоста поджелудочной боль носит опоясывающий характер, ощущается в спине, груди, отдает в низ живота, область сердца, правую или левую ключицу, плечо, предплечье. Неприятные ощущения в животе начинаются после приема пищи, употребления алкоголя, на «нервной почве».
Кроме болевого синдрома, появляется синдром диспепсии (больного тошнит после еды, появляются проблемы со стулом, усиливается газообразование в кишечнике).
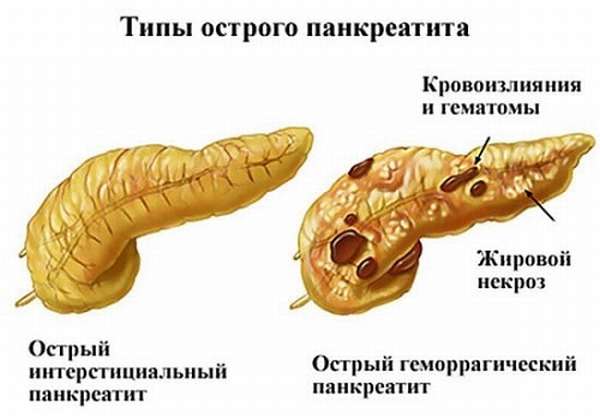
Симптомы острой фазы
Острый панкреатит развивается у женщин реже, чем у мужчин. Эта патология имеет самую яркую клиническую картину, что связано с массивным острым повреждением паренхиматозной ткани поджелудочной железы в условиях влияния патогенного фактора (алкоголя, «запрещенных продуктов», нервной или физической нагрузки). Основные признаки острого панкреатита у женщин:
- сильная боль в животе (в эпигастрии, правом или левом подреберье, опоясывающего характера с иррадиацией в поясницу, грудную клетку),
- тошнота,
- профузная рвота, не улучшающая состояние пациента,
- диарея,
- повышение температуры до фебрильных цифр,
- общая слабость, утомляемость,
- головокружение,
- снижение артериального давления, учащение сердцебиения, дыхания,
- бледность кожи, слизистых или их желтушность при одновременной закупорке желчевыводящих путей,
- геморрагические пятна на коже в проекции поджелудочной.
Острый панкреатит может осложниться возникновением внутреннего кровотечения, панкреонекроза, формированием абсцесса на железе с последующим перитонитом. Такие состояния требуют немедленной госпитализации пациента в хирургическое отделение: в домашних условиях с подобными диагнозами лечиться нельзя.
Если внезапно появляется сильная боль в грудной клетке, наряду с другими симптомами острого панкреатита, то необходимо исключить острую сердечную патологию (инфаркт миокарда, приступ стенокардии).
Нередко происходит хронизация воспаления вследствие неадекватного лечения.
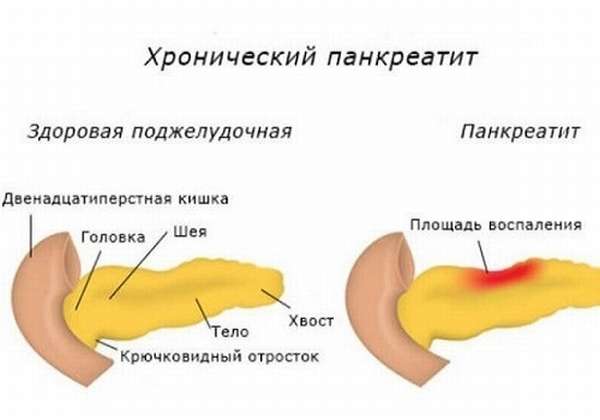
Признаки хронической формы
Хронический панкреатит характеризуется волнообразным течением с периодическими обострениями и периодами ремиссий. Из-за обострений воспалительного процесса ткань поджелудочной железы постепенно разрушается, замещается соединительной тканью: на органе появляются неактивные участки.
При поражении экзокринной части железы развиваются характерные нарушения процессов пищеварения, которые проявляются следующими признаками:
- постоянные болевые ощущения в животе,
- чувство тяжести, распирания, вздутия живота,
- неприятный запах изо рта,
- расстройство стула (понос или запор),
- отрыжка, тошнота после приема пищи,
- похудение, анемия, признаки авитаминозов, недостатка микроэлементов.
Если вследствие воспалительного процесса повреждаются островки Лангерганса (эндокринный отдел ПЖ), то у больного развивается сахарный диабет. Основные характеристики такой патологии:
- постоянная жажда, сухость во рту,
- учащенное мочеиспускание,
- онемение в конечностях из-за диабетической полинейропатии (повреждение нервов вследствие длительного течения сахарного диабета),
- нарушение зрения,
- головные боли, головокружения из-за диабетического повреждения сосудов головного мозга,
- нарушения сознания (от обмороков до комы).
Обострение хронического панкреатита
Хронический воспалительный процесс в ПЖ обостряется вследствие погрешностей в диете и из-за других внешних или внутренних факторов. По клинической картине обострение хронического панкреатита похоже на острый панкреатит. Но, как правило, протекает приступ не так ярко, и с каждым новым эпизодом боль и другие симптомы ощущаются слабее. Но это свидетельствует лишь о «привыкании» пациентки к обострениям, а железа при этом повреждается все сильнее.
Панкреатит при беременности и в раннем послеродовом периоде
При беременности женщина заболевает панкреатитом из-за нарушения кровоснабжения железы вследствие сдавления сосудов растущей маткой. Кроме того, пережимаются выводящие панкреатические и желчевыводящие протоки, что провоцирует застой желчи и панкреатического сока. При беременности, в послеродовом периоде, во время грудного вскармливания ребенка организм женщины подвергается серьезным гормональным изменениям, вследствие чего происходят изменения в работе ЖКТ. Эти факторы способствуют развитию отека и воспаления поджелудочной железы.
При развитии тяжелой геморрагической формы панкреатита состояние женщины сильно страдает, и появляется угроза для протекания беременности. Поэтому крайне важно заранее обследоваться и вылечиться от всех серьезных заболеваний, соблюдать лечебную диету при панкреатите.
Полагаться только на народные средства при терапии панкреатита нельзя, несмотря на положительные отзывы и приверженность беременных именно к такому «безопасному» лечению. Следует принимать все традиционные медикаменты, назначенные лечащим врачом: ферментные препараты (Панкреатин, Мезим), спазмолитики (Но-Шпа) и многие другие.
Симптомы диспепсии (тошноту, рвоту) женщина может посчитать проявлениями токсикоза, что затрудняет своевременную диагностику панкреатита в первом триместре беременности. Правильно установить диагноз помогает комплексное обследование, включающее лабораторные и инструментальные способы диагностики.
Панкреатит во время месячных
При месячных из-за гормонального дисбаланса может развиться обострение недуга. Диагностика панкреатита у женщины в этот период менструального цикла бывает затруднена из-за одинаковых симптомов: и месячные, и панкреатит характеризуются появлением болезненности в животе, общей слабостью, утомляемостью, тошнотой, метеоризмом.
Особенности алкогольной формы патологии
При панкреатите алкогольного генеза обычно боль локализуется в правом подреберье. Помимо болевых ощущений, признаками алкогольного поражения поджелудочной железы и сопутствующей патологии печени, желчевыводящих путей являются желтуха, горечь во рту, тошнота, рвота желчью, потемнение мочи, светлый кал.
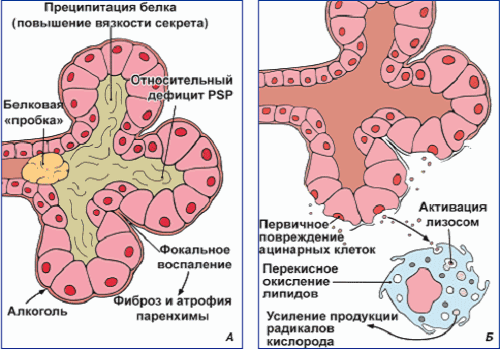
Поджелудочная железа в результате частого воздействия на нее алкоголя постоянно воспаляется, необратимо повреждается, а симптоматика обычно развивается постепенно.
Осложнения при панкреатите
Воспаление ПЖ – серьезная болезнь, если ее не диагностировать и не лечить вовремя, то развиваются опасные последствия:
- панкреонекроз,
- желудочно-кишечные кровотечения от незначительных, выявляемых только при исследовании кала на скрытую кровь, до геморрагического шока,
- эрозивно-язвенное поражение желудка или двенадцатиперстной кишки,
- абсцессы, флегмоны ПЖ,
- перитонит, инфекционно-токсический шок,
- рак ПЖ,
- сахарный диабет,
- панкреатогенная диарея, кахексия (истощение),
- болевой шок.
Панкреатит у женщин имеет некоторые отличия в клинической картине, по сравнению с «мужским» панкреатитом. Это связано с анатомо-физиологическими и нервно-психическими особенностями женского организма. Симптомы заболевания зависят от причин, вызвавших его, сопутствующих патологических или физиологических состояний. Для того чтобы избежать тяжелых осложнений панкреатита, необходимо вовремя установить правильный диагноз и начать эффективное лечение.
Список литературы
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Боженков, Ю. Г. Практическая панкреатология. Руководство для врачей М. Медицинская книга, Н. Новгород Изд-во НГМА, 2003 г.
- Мерзликин Н.В., Панкреатит. – М.: ГЭОТАР-Медиа, 2014 г.
- Хазанов А. И., Васильев А. П., Спесивцев В. Н. и др. Клинические проблемы хронического панкреатита. Хронический панкреатит: Матер, науч. конференции. М.: ГВКГ им. Н. Н. Бурденко, 2000 г. стр. 3–14.
Источник
