Панкреатит когда нужно госпитализировать

С приступами острого панкреатита не всегда удается справиться самостоятельно в домашних условиях. Они могут сопровождаться значительным ухудшением самочувствия, острыми болями, тошнотой, рвотой и даже потерей сознания. В таких случаях необходима госпитализация и лечение под наблюдением врачей. Несвоевременное оказание медицинской помощи при такой клинике может обернуться развитием осложнений, а также летальным исходом.
Госпитализация больного с панкреатитом

Панкреатит представляет собой воспаление поджелудочной, при котором пищеварительные ферменты, вырабатываемые железой, не могут попасть в кишечник для переваривания пищи и в результате начинают переваривать ткани паренхиматозного органа. Получается, что железа «поедает» сама себя.
Это очень серьезная и опасная болезнь, которая требует оказания квалифицированной медицинской помощи. Заболевание может протекать в двух формах: хронической и острой.
Обычно лечение болезни проходит в домашних условиях, согласно назначенной врачом схемы. Однако развитие острого панкреатита либо обострение хронического недуга может сопровождаться приступами с сильно выраженной болезненной симптоматикой. В таких случаях не нужно терпеть боль и прибегать к мерам народного врачевания, а следует вызвать бригаду скорой помощи. Несвоевременно оказанное медицинское вмешательство при острых приступах болезни может повлечь за собой развитие осложнений, инвалидность и даже смерть пострадавшего.
Таким образом, показанием к госпитализации больного воспалением поджелудочной является развитие острого приступа, который сопровождается сильными болевыми ощущениями, значительным ухудшением самочувствия.
Тошнота и обильная рвота (особенно с примесью желчи) также могут послужить тревожными симптомами. При их проявлении рекомендуется как можно скорее обратиться к врачу.
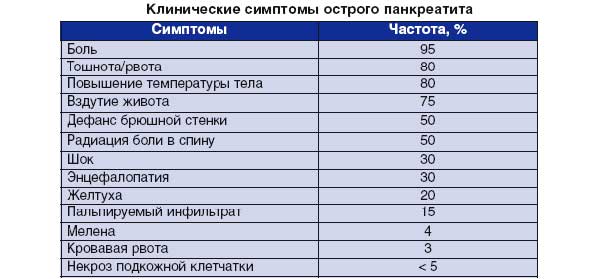
К симптомам острого приступа воспаления поджелудочной относятся:
- Сильная боль в правом подреберье, а также немного выше пупка;
- Рвота;
- Понос;
- Повышение температуры до 38 градусов и выше;
- Тахикардия.
Если случился острый приступ панкреатита, до приезда скорой помощи ни в коем случае нельзя:
- Пить обезболивающие и противорвотные препараты.
- Перевязывать подреберную область.
- Прикладывать к болезненному место горячие, теплые и любые согревающие компрессы.
- Пить любые напитки, кроме небольшого количества воды.
Больного необходимо разместить на диване или кровати в полулежащем состоянии, приложить к больному месту прохладную ткань или грелку, впустить в помещение свежий воздух. По приезду бригада скорой помощи, проанализировав симптоматику и общее состояние больного, окажет пострадавшему первую помощь. Для того чтобы облегчить болевой синдром пациенту обычно делают укол с Папаверином, разбавленным физраствором.
Назначаемая диагностика
Для того чтобы лечение было эффективным, очень важно поставить пациенту правильный диагноз, выяснить чувствительность его организма к тем или иным лекарственным препаратам. С этой целью больному могут быть назначены такие виды диагностики:
- анализы крови и мочи;
- гемограмма (для установления развития воспалительного процесса по показателям лейкоцитов);
- КТ или МРТ;
- ЭКГ;
- биохимия крови (для того, чтобы определить, есть ли в крови ферменты поджелудочной);
- УЗИ (чтобы выявить очаг воспаления);
- экстренная лапароскопия (при гнойном панкреатите, развитии серьезных осложнений).
На основе полученных результатов обследования врач подтверждает или опровергает наличие панкреатического заболевания, устанавливает его форму, объём поражения органа, затронуты ли другие органы пищеварения, есть ли риск развития осложнений, а также принимает решение о подходящих в этом случае методах лечения.
В каком отделении лечат панкреатит

Лечение панкреатита в больнице зависит от стадии болезни, на которой пациент поступил в стационар, и наличия осложнений. Из приемного отделения больного направляют в отделение интенсивной терапии. Так же специалисты скорой помощи могут доставить пациента в отделение гастроэнтерологии.
При этом у врачей на стадии поступления человека в отделение есть два главных задания:
- стабилизировать состояние больного, остановить приступ;
- не допустить развитие осложнений.
И только после выполнения этих задач врачи приступают к лечению недуга.
Если же человек потупил с приступом тяжелейшего гнойного, некротического панкреатита, его разу же направляют в отделение реанимации для проведения срочного хирургического вмешательства под наблюдением реаниматолога или хирурга. После оказания неотложной помощи и полной стабилизации самочувствия, пациента сразу же переводят в отделение гастроэнтерологии либо хирургии, где он будет находиться под наблюдением гастроэнтеролога или хирурга соответственно.
При подозрении на наличие осложнений панкреатита или протекания сопутствующих болезней задействуют эндокринолога и онколога, кроме того проверяется работоспособность дыхательной системы, сердца и почек.
В момент выписки человек получает рекомендации по продолжению назначенной терапии в домашних условиях, а так же информируется о необходимости в регулярном наблюдении у участкового врача-терапевта. Поддерживающая терапия длится еще полгода.
Сроки прохождения лечебного курса в медицинском учреждении
Сколько лежат с панкреатитом в больнице, зависит от формы, стадии заболевания, характера его течения и наличия осложнений.
При острой форме
Острое течение болезни в основном длится от двух до семи дней. При этом первые двое-трое суток считаются наиболее тяжелыми, ответственными, так как состояние больного нужно стабилизировать. В этот период сохраняется большой риск появления осложнений с летальным исходом, поэтому он характеризируется наиболее интенсивной терапией. Первые дни больной может находиться под капельницей.
При развитии острой формы воспаления поджелудочной либо обострении хронического заболевания, пациент может находиться в стационаре от 7(10) до 14 дней. На длительность лечения также влияет эффективность подобранной терапии.
Если понадобилось хирургическое вмешательство, после проведения операции пациент обычно еще неделю проводит в дневном отделении, а после выписки на протяжении полутора-двух месяцев должен периодически посещать врача.
При хронической форме
Лечение панкреатита в стационаре при его хронической форме осуществляется в основном в случае обострения недуга. Продолжительность госпитализации может занимать от одной до двух недель.
Лечиться же от хронического воспаления поджелудочной в общем можно годами. Терапия проходит в домашних условиях, а в периоды острых приступов однозначно требуется пребывание в стационаре под наблюдением врачей.
Методы врачебной помощи в условиях стационара
Стандарт лечения панкреатита в стационаре предполагает осуществление таких действий:
- Снятие болевого синдрома.
- Снятие спазмов гладкой мускулатуры поджелудочной железы.
- Устранение отечности.
- Купирование активности пищеварительных ферментов железы.
- Терапия болезни.
- Нормализация пищеварения.
- Устранение побочного действия лекарств.
Как лечат панкреатит в больнице? Этот вопрос интересует многих пациентов с давним воспалением поджелудочной. Врачи назначают – терапию медикаментами (в том числе капельницы, инъекции), диету и оперативное вмешательство. Применение народных методов в стационаре не практикуется.
Консервативная терапия
В большинстве случаев лечение панкреатита осуществляется медикаментозными препаратами. Однако первым шагом в терапии недуга будет обеспечение поджелудочной покоя. Для этого пациенту назначают водное голодание. На протяжении 3-4 дней ему запрещают употреблять в пищу что-либо, кроме минеральной негазированной воды (желательно ее пить в слегка охлажденном виде).
Кроме того, в желудок больного могут на несколько дней установить катетер, через который будет выходить его содержимое.
Терапия недуга предполагает применение следующих препаратов:
- Мочегонные, для выведения жидкости и устранения отечностей.
- Обезболивающие (Новокаин, Промедол, Лексир и т.д.).
- Спазмолитики для снятия спазмов гладкой мускулатуры железы (Но-шпа).
- Антиферменты, которые подавляют выработку секретов железы для обновления ее тканей
- Могут назначаться препараты для профилактики тромбоза в сосудах.
- При гнойных процессах назначаются антибиотики.
- Препараты, направленные на восстановление нормального показателя кислотности ЖКТ.
- Витаминотерапия для общего укрепления организма, поднятия тонуса и иммунитета.
Медикаменты нужно принимать строго согласно назначенной врачом дозировке, чтобы не нанести вред организму. Параллельно необходимо принимать средства, которые будут поддерживать работоспособность печени и почек, так как в период лечения они подвергаются огромной нагрузке.
Для детоксикации организма от медикаментозных лекарств осуществляется промывание желудка содовым раствором.
На протяжении всего периода лечения проводится контроль белковых, электролитных, углеводных обменов.
Хирургическое вмешательство
Если в железе уже начались некротические процессы, проводится оперативное вмешательство. Существует три способа оперирования поджелудочной:
- Удаление хвоста и тела железы.
- Удаление хвоста, тела и части головки железы.
- Удаление жидкостных образований поджелудочной и ее промывание.
Операцию проводят под общим наркозом в отделении хирургии. При условии стабильного самочувствия через 1-2 недели пациент переводится на домашнее лечение, продолжительностью в среднем 1,5-2 месяца.
Экстренные
Если человека положили в больницу с острым некротическим панкреатитом, при этом его состояние очень тяжелое, действовать нужно немедленно. Поэтому в таких случаях применяется экстренная лапароскопия.
Перед ее проведением у пациента берут общий анализ крови и мочи, биохимия крови, анализ мочи на токсикологию и крови на онкомаркеры. Кроме того пациенту ставят клизму и вводят наркоз.
В процессе операции удаляют омертвевшие ткани органа, в некоторых случаях требуется выведение железы в брюшную полость. Для того чтобы не допустить инфицирования, после процедуры пациенту вводят сильно действующие антибиотики.
При таком виде лечения срок нахождения больного в клинике может варьироваться от 5 до 7 суток, при условии отсутствия осложнений.
Что можно принести в больницу больному панкреатитом?

Диета – один из самых основных пунктов терапии панкреатита. В первые три-четыре дня лечения часто больным запрещают употреблять все, кроме минеральной и кипяченой воды. Поэтому в эти дни к пациенту можно прийти разве что с бутылочкой Боржоми. В дальнейшем необходимо обязательно проконсультироваться у врача, какую еду можно употреблять пациенту.
Если говорить про общепринятые правила, больным панкреатитом можно приносить:
- Легкие супы исключительно на овощном бульоне.
- Компот из сухофруктов (яблоко, немного кураги или изюма) без сахара.
- Кашу геркулес, перемолотую до состояния однородного пюре.
- Отварная курица, измельченная в блендере до пюреобразного состояния.
- Отварная либо тушеная морковь, картофель.
- Печеные яблоки некислых сортов.
- Отвар шиповника.
Все должно быть свежим и желательно без соли, специй и сахара. Все блюда следует измельчать до пюреобразного состояния. Строго запрещена жаренная, жирная еда, наваристые бульоны. Больному можно употреблять исключительно теплую еду, никакой горячей либо слишком холодной пищи.
Кефир, молоко, творог, свежие овощи и фрукты не желательно приносить. Такие продукты хоть и способствуют налаживанию микрофлоры органов пищеварительного тракта, они также могут вызвать вздутие живота, метеоризм, повышенное газообразование, что приведет к ухудшению состояния больного.
Питание должно быть дробным, а перерыв между приемами пищи не должен превышать четырех часов. Очень важно, что кушать нужно только по желанию. Если человек не хочет пищу, значит его организму еще не готов к ее полноценному перевариванию. В этих случаях лучше принести водичку или овощной бульон.
Загрузка…
Источник
Приступы острого панкреатита не всегда можно купировать дома. Они часто провоцируют серьезное ухудшение самочувствия, острые боли, приступы тошноты, рвотные позывы, иногда обмороки. В подобной ситуации пациент крайне нуждается в госпитализации, лечении под постоянным медицинским контролем. Отсутствие своевременной медицинской помощи может привести к осложнениям, стать причиной смерти пациента.
Что такое панкреатит?
Панкреатитом называют воспаление поджелудочной железы. Ферменты пищеварения, не попадают в кишечник, начинают переваривать ткани железы. Панкреатит бывает острым и хроническим.
 Поджелудочная железа
Поджелудочная железа
Причины
Панкреатит в 90 процентах случаев возникает из-за злоупотребления алкогольными напитками, болезней желчного пузыря. Может быть спровоцирован:
- болезнями 12-перстной кишки;
- операциями на желчевыводящих путях, желудке;
- травмами, ранениями брюшной полости;
- употреблением определенных лекарственных средств;
- свинкой, вирусными гепатитами;
- аскаридозом;
- анатомическими аномалиями протока поджелудочной;
- нарушенным метаболизмом;
- сосудистыми патологиями;
- генетической предрасположенностью;
- ЭРХПГ.
Интересный факт! Почти у 29 процентов больных острым панкреатитом не удается определить причину развития недуга.
Характерные проявления
Главный симптом острого панкреатита – сильная опоясывающая боль вверху живота. Спазмолитики, анальгетики не помогают снять боль. Больной страдает от рвоты, нарушенного стула, головокружения, слабости. Биохимическое исследование крови показывает повышение альфа-амилазы в 10 раз. На УЗИ болезнь проявляется изменением формы, неровностью краев поджелудочной, кистами.
 Острый панкреатит
Острый панкреатит
Хронический панкреатит сопровождается постоянными болями, возникающими в «подложечной» зоне, ощутимыми в спине. Боли часто бывают опоясывающими, усиливаются, если больной ложится на спину. Стихают, если немного наклоняется вперед. Дискомфорт возникает и быстро усиливается в течение часа после приема пищи. Иногда боль можно перепутать со стенокардией.
 Хронический панкреатит
Хронический панкреатит
Еще один неприятный симптом панкреатита – понос. Фекалии становятся кашицеобразными, может содержаться непереваренная пища. Количество фекалий увеличивается. Отличаются неприятным запахом, серым оттенком, жирным видом, тяжело смываются с поверхности унитазных стенок.
Параллельно больной может страдать от отрыжки, тошноты, эпизодической рвоты, метеоризма, отсутствие аппетита, вес стремительно уходит.
Когда больной с панкреатитом нуждается в госпитализации
Болезнь серьезна, поэтому необходимо квалифицированное медицинское лечение.
Врач разрабатывает схему, пациент лечится по ней в условиях дома. Но если развивается острый панкреатит или обостряется хронический, пациент может страдать от сильных продолжительных болей. Такое состояние нельзя терпеть и лечить методами нетрадиционной медицины. Единственное правильное решение – вызвать скорую помощь. Несвоевременное оказание помощи может стать причиной серьезных осложнений, инвалидности, смерти пациента.
Важно знать! 100-процентное показание к госпитализации пациента с панкреатитом -возникновение острого приступа, провоцирующего сильные боли, значительно ухудшающего состояние больного.
Тошнота, приступы сильной рвоты (особенно с желчью) – повод обращения к специалистам.
Обострение панкреатита сопровождается:
- сильными болями в области правого подреберья, чуть выше пупка;
- рвотой;
 Рвота
Рвота
- поносом;
- высокой температурой тела;
- увеличенной ЧСС.
Если у больного обострился панкреатит, до приезда скорой помощи запрещено:
- употреблять медикаменты с обезболивающим, противорвотным действием;
- перевязывать подреберный участок;
- прикладывать к болезненной зоне компрессы;
- пить какие-то напитки.
Человека нужно переместить на диван (кровать), чтобы он находился в полулежащем состоянии. Окна в комнате нужно открыть, чтобы больной мог дышать свежим воздухом. Когда бригада приедет, специалист оценит симптомы, состояние человека, окажет необходимую помощь.
Какую назначают диагностику
Чтобы подобрать больному эффективное лечение, важно провести диагностику, поставить точный диагноз, определить реакцию организма на различные лекарственные средства. Для этого больной должен пройти:
- анализ мочи, крови;
- гемограмму (устанавливает развитие воспаления по уровню лейкоцитов);
- биохимию крови (подтверждает/опровергает наличие в крови ферментом поджелудочной);
- экстренную лапароскопию;
- УЗИ (определяет воспалительный очаг);
 УЗИ
УЗИ
- ЭКГ;
- МРТ или КТ.
Благодаря полученным данным, специалист опровергает, подтверждает развитие панкреатита, определяет тип, насколько поражена поджелудочная, поразило ли заболевание другие органы, вероятность возникновения осложнений, подбирает подходящую терапию.
В каком отделении лечат
Лечение в медучреждении зависит от стадии, с которой больной поступил, наличие осложнений. Из приемного отдела пациента перевозят в блок интенсивной терапии. Скорая помощь может привести больного сразу в гастроэнтерологическое отделение. Когда он туда поступает, врачи обязаны:
- нормализовать состояние и купировать приступ;
- предотвратить осложнения.
Если у госпитализированного человека обнаружили гнойный или некротический панкреатит, его стразу переводят в реанимацию для проведения срочной операции под контролем реаниматолога. Когда неотложная помощь оказана, и состояние пациента стабилизировалось, его переводят в гастроэнтерологическое или хирургическое отделение, где за ним постоянно наблюдает специалист.
Если есть подозрения на развитие осложнений или сопутствующих недугов, пациента осматривает эндокринолог и онколог. Также проверяют дыхательную систему, сердечную и почечную функциональность.
Полезная информация! Когда больного выписывают, врач рассказывает о необходимых терапевтических мерах, напоминает о важности регулярного посещения терапевта. Поддерживающее лечение продолжается примерно 6 месяцев.
Как долго длится лечение панкреатита в стационаре
На продолжительность пребывания пациента в больнице влияет стадия, форма и характер недуга, наличие осложнений.
При остром панкреатите
Обострение недуга продолжается 2-7 дней. Первые 72 часа самые тяжелые и ответственные, поскольку больной нуждается в стабилизации состояния. В эти дни увеличивается риск развития осложнений со смертельным исходом, поэтому пациенту проводят интенсивное лечение. Допускается использование капельниц. Сколько нужно лежать в больнице с панкреатитом? В общей сложности, в больнице пациент может пробыть 1-2 недели.
Если больной перенес операцию, в стационаре он должен пробыть еще семь дней. После выписки пару месяцев он должен посещать специалиста.
При хроническом панкреатите
Пациентов с хроническим панкреатитом госпитализируют, если недуг обострился. Пребывание в стационаре может длиться 7-14 дней.
Лечение болезни может продолжаться годами. Оно происходит в домашних условиях, но при обострении пациенту нужно находиться в больнице под врачебным контролем.
Как лечат в больнице воспаление поджелудочной железы
Когда пациент попадает в стационар, врачи:
- снимают болевой синдром;
- снимают спазмы гладкой мускулатуры поджелудочной;
- устраняют отечность;
- купируют ферментную активность;
- лечат болезнь;
- корректируют пищеварение;
- устраняют побочное действие лекарственных средств.
Чем лечат воспаление поджелудочной железы? Терапия предполагает назначение медикаментозной терапии, хирургического вмешательства и диетического питания. Народная медицина не применяется.
Как лечат панкреатит медикаментами
Во многих случаях заболевание лечат лекарственными средствами. Но перед этим нужно успокоить поджелудочную. Для этого используют водную диету. 3-4 дня пациенту можно употреблять только слегка охлажденную минеральную негазированную воду. В желудок могут поставить катетер для вывода содержимого.
Последующая терапия предполагает использование:
- мочегонных средств, чтобы вывести жидкость и устранить отечность;
- обезболивающих фармсредств;
- спазмолитиков для снятия спазма железы;
- антиферментов, которые не дают железе продуцировать ферменты;
- препаратов, препятствующих развитию сосудистого тромбоза;
- антибиотиков для лечения гнойных процессов;
- препаратов, помогающих восстановить нормальную кислотность ЖКТ;
- витаминотерапии для укрепления защитных функций организма и улучшения его общего состояния.
ЛС нужно употреблять исключительно по схеме, подобранной врачом, иначе можно сильно усугубить здоровье.
Обратите внимание! На этом этапе пациент должен употреблять медикаменты, поддерживающие почечную, печеночную функциональность, поскольку на эти органы ложится большая нагрузка.
Чтобы предотвратить детоксикацию организма лекарственными средствами, желудок промывают раствором соды.
Во время лечения специалисты постоянно контролируют белковые, электролитные и углеводные обмены.
Оперативное вмешательство
Если в поджелудочной начался некроз, проводят операцию. Процедура выполняется тремя способами:
- удалением тела и хвоста;
- удалением всей железы, кроме небольшой части головки, связанной с 12-перстной кишкой;
- удалением накопления жидкости и промывание органа.
Операция проводится в хирургическом отделении. Пациенту предварительно вводят общий наркоз. Если после процедуры больной чувствует себя хорошо, его через одну-две недели выписывают. Дома он обязан продолжать лечение.
Экстренные меры
Если у пациента некротический острый панкреатит и его состояние крайне тяжелое, врачи прибегают к экстренной лапароскопии. До этого больной должен сдать:
- анализ, биохимию крови и проверить ее на онкомаркеры;
- анализ мощи общий и на токсикологию.
Перед процедурой пациенту ставят очистительную клизму и вводят наркоз.
Во время операции хирург удаляет мертвые ткани поджелудочной и может вывести орган в брюшную полость. Для предотвращения инфицирования больному вводят сильнейшие антибиотики.
Если операция прошла успешно, пациент чувствует себя хорошо и у него не возникло осложнений, его выписывают домой спустя неделю.
Что можно кушать больному панкреатитом?
Диетическое питание – это важный пункт в выздоровлении пациента. Первые несколько дней ему разрешается только минеральная или кипяченая вода. Поэтому если кто-то из ваших близких оказался в такой ситуации, в качестве презента вы можете купить ему Боржоми. Потом пациент обязан уточнить у врача, из чего может состоять его рацион.
По общепринятым правилам, больной может употреблять:
- диетические супы на овощном бульоне;
- компот из сухофруктов без сахара;
- пюре из геркулеса;
- отварную курицу, измельченную до однородной массы;
- отварную/тушеную морковь, картофель;
- некислые запеченные яблоки;
- отвар шиповника.
Важно знать! Пациенту можно кушать только свежие блюда пюреобразной консистенции, не содержащие соль, сахар, специи. Категорически запрещено все жареное, жирное, наваристое. Пища должна быть теплой.
Не желательно употребление кефира, молока, свежих овощей и фруктов. Несмотря на способность этих продуктов стабилизировать микрофлору пищеварительного тракта, они могут спровоцировать развитие:
- вздутия;
- метеоризма;
- повышенного газообразования.
Эти явление усугубят состояние здоровья пациента.
Пациенту нужно переходить на дробный принцип питания. Между приемами пищи должно проходить максимум 4 раза. Но если пациент не чувствует чувства голода, не нужно насильно есть. В таком случае рациональнее выпить воды.
Источник
