Панкреатит от растительного масла

Одним из обязательных условий диеты при панкреатите является ограничение жиров, так как они стимулируют выработку пищеварительных ферментов и нагружают поджелудочную железу. Однако вовсе отказаться от них нельзя, так как жиры необходимы для нормального течения многих физиологических процессов, построения клеточных мембран. Поэтому подсолнечное масло включается в рацион больного при достижении начальной стадии ремиссии, а также при хроническом панкреатите. В то же время, к его употреблению существует ряд рекомендаций.
Полезные свойства подсолнечного масла

Многие привыкли расценивать этот продукт только как источник жиров и лишних калорий. Однако натуральное подсолнечное масло, на самом деле, обладает широким спектром полезных свойств. Если его употреблять правильно и в умеренном количестве, то оно не только не принесет вреда здоровью, но и поможет наладить работу многих органов.
Подсолнечное масло способно оказать такое положительное влияние на организм человека:
- Обладает противовоспалительным, ранозаживляющим действием.
- Способствует развитию, росту, укреплению костей.
- Улучшает функционирование половых, эндокринных желез.
- Укрепляет иммунитет.
- Активизирует пищеварение, обмен веществ.
- Принимает участие в регуляции жирового баланса.
- Улучшает функционирование кишечника, желудка, печени.
- Способствует очищению крови и организма от токсинов, вредных веществ.
- Снижает риски развития таких недугов как инфаркт, атеросклероз, инсульт, рак.
- Активизирует работу головного мозга, улучшает память.
- Налаживает роботу сердечно-сосудистой системы.
- Очищает, питает, увлажняет кожу, способствует разглаживанию морщин.
- Способно уменьшать выраженность болевых ощущений.
- Защищает клетки от негативного воздействия свободных радикалов.
- Способствует замедлению старения клеток.
Разновидности продукта
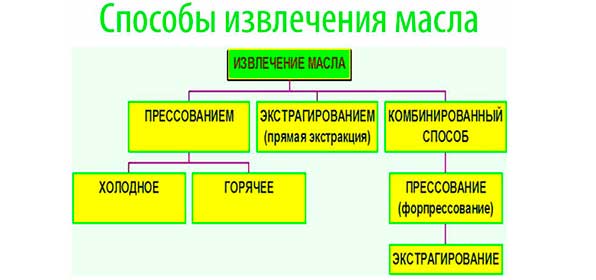
Самый полезный вид подсолнечного масла – сырое первого отжима. Оно проходит только фильтрацию, поэтому сохраняет в полной мере все полезные элементы.
Нерафинированное очищают механическим путем. Оно также сохраняет витаминные и биологически активные вещества. Несмотря на такую пользу, многие сторонятся нерафинированной продукции из-за горьковатого привкуса, выраженного запаха. Однако высший и первый сорт такого продукта обладают минимально горьким привкусом и приятным запахом.
Гидратированное масло уже не имеет горького привкуса и выраженного запаха. Однако в процессе его обработки теряется много слизистых, белковых веществ.
Наименее полезным считается рафинированное и рафинированно дезодорированное масло. В процессе обработки оно очищается от жирных кислот, фосфолипидов и теряет много полезных компонентов, в том числе большинство витаминов (так как масло нагревают до 60 градусов), стеринов, токоферолов. Такое масло преимущественно используют в диетическом питании. Оно отличается отсутствием «подсолнечного» запаха и привкуса, светлым оттенком.
Состав
Качественное нерафинированное масло сдержит:
- растительные жиры;
- витамины Е, Д, А;
- фосфоросодержащие, летучие вещества;
- олеиновую, стеариновую, линолевую, линоленовую, миристиновую, пальмитиновую кислоты;
- кальций, калий, магний, цинк, селен, марганец.
На 99, 9 % продукт состоит из жиров. В нем отсутствуют белки и углеводы.
Калорийность
В 100 граммах продукта содержится 899 ккал.
Возможный вред масла и ограничения к применению

Натуральное подсолнечное масло не представляет вреда для организма, если его употреблять в умеренных количествах и правильно. Среди основных противопоказаний можно отметить:
- Так как продукт обладает высокой степенью жирности, его не следует использовать при обострении заболеваний органов пищеварительного тракта, тяжелом течении заболеваний органов сердечно-сосудистой системы.
- Людям, имеющим лишний вес, рекомендуется ограничить количество употребляемого масла.
- Продукт обладает желчегонным действием, поэтому его не следует использовать при заболеваниях желчевыводящих путей и желчного пузыря.
При личной непереносимости после приема масла может развиваться аллергическая реакция. Зачастую она проявляется кожной сыпью либо нарушениями пищеварения, которые сопровождаются вздутием живота, метеоризмом, тошнотой, нарушением стула, ощущением тяжести. Такие симптомы также могут проявляться в случаях превышения количества использованного продукта при слабом желудке или кишечнике, когда небольшая погрешность в диетическом питании может привести к их раздражению.
Следует отметить, что если употреблять такое масло в больших количествах, можно ожидать раздражение органов пищеварения даже у совершенно здорового человека, так как продукт очень жирный и представляет собой значительную нагрузку для желудка и поджелудочной.
Отдельно нужно обратить внимание на вред масла, которое поддают термической обработке. При сильном нагревании большинство полезных веществ утрачивается, в продукте начинают образовываться вредные канцерогены. Особенно вредно масло, на котором уже прежде что-то жарили. Поэтому нужно стараться поддавать жидкость минимальному нагреванию и никогда не использовать уже отработанный продукт повторно.
Также нельзя применять жидкость, которая хранилась со вскрытой крышкой больше месяца. После того, как бутылка открывается, в емкость, хоть и в малых количествах, начинает проникать воздух. В продукте происходят процессы окисления. Поэтому через месяц оно становится настоящим ядом для организма.
Уместность продукта в рационе при панкреатите

Диета при панкреатите предполагает строгое ограничение количества жиров в рационе больного. Однако для нормальной жизнедеятельности человека в определенном количестве они просто необходимы. Поэтому существуют четкие правила употребления и ограничения подсолнечного масла в меню людей, страдающих воспалением ПЖ.
Можно ли есть подсолнечное масло при панкреатите, прежде всего, зависит от формы заболевания.
На фоне обострения
Масло подсолнечное при остром панкреатите использовать категорически запрещается. Это объясняется высокой степенью жирности продукта. Его переработка и усваивание требует от поджелудочной продуцирования значительного количества фермента липазы. При остром воспалении поджелудочной ее функционирование нарушается, она не способна продуцировать нужное количество секретов.
Более того, вследствие отечности и спазмирования поджелудочных протоков ферменты не могут попасть в кишечник, поэтому они активизируются в железе и начинают переваривать ее ткани. Чем больше ферментов вырабатывается в ответ на прием жирной пищи, тем больше травмируются клетки поджелудочной.
По причине нарушения процессов оттока ферментов в кишечник большая часть пищи остается непереваренной. Ее частицы начинают загнивать, вызывая процессы брожения и развитие таких симптомов как метеоризм, вздутие живота, колики. Кроме того, такие условия являются очень благодатными для размножения патогенной микрофлоры. Это повышает риски осложнения панкреатита инфекционными процессами.
В масле содержатся кислоты, которые активизируют пищеварительные ферменты. В периоды острого воспаления железы это приведет к травмированию тканей органа и еще большему усугублению воспалительного процесса.
В стадии ремиссии

Подсолнечное масло при панкреатите в стадии ремиссии рекомендуется понемногу включать в рацион питания больного, так как жиры необходимы для формирования клеточных мембран. К тому же, растительные жиры намного легче усваиваются организмом, нежели животные.
На стадии ремиссии подсолнечное масло поспособствует налаживанию ферментной активности поджелудочной железы, процессов обмена веществ, очищению организма от токсических лекарственных веществ. Кроме того, такой продукт обладает мягким противовоспалительным, ранозаживляющим, обезболивающим действием. Это ускорит восстановление поврежденных тканей органа и поможет скорее наладить его функционирование.
Включать масло в рацион, начиная с половины чайной ложки, можно пробовать только при достижении стадии ремиссии, не раньше, чем через 10 дней после купирования острого воспаления. До момента достижения устойчивой ремиссии не следует употреблять больше двух чайных ложек масла в день.
Правила употребления натурального продукта
Существуют некоторые правила, выполнение которых позволит употреблять подсолнечное масло с наибольшей пользой для организма и уменьшит риски нанесения ему вреда:
- В день использовать не больше одной-двух столовых ложек масла, прием лучше всего разделить на три раза.
- Продукт добавлять в уже готовые блюда, салаты.
- Не подогревать (по этой причине нужно максимально ограничить, а лучше всего исключить употребление жареных блюд).
- Хорошо перемешивать с белковой пищей — это облегчит его усваивание.
Если продукт плохо переносится организмом, вызывает такие симптомы как колики, тошнота, повышенное газообразование, метеоризм, тяжесть в желудке, вздутие, следует ограничить количество масла или на время отказаться от его употребления.
Критерии выбора качественного масла

Полезным для организма будет только качественный продукт. И дело здесь не в консервантах и стабилизаторах, так как в такое масло их добавить практически невозможно, а в сроке годности, технологии приготовления и хранения.
Во время выбора продукции следует обратить внимание на следующие критерии:
| Фактор | Характеристика |
| Технология приготовления | Самым полезным является вымороженное масло или полученное вследствие холодного отжима. |
| Герметичность емкости | Крышка бутылки не должна прокручиваться, также не должно быть следов распечатывания емкости. |
| Срок годности | Чем ближе срок окончания годности, тем активнее в продукте проходят окислительные процессы — это делает масло менее полезным и даже потенциально опасным для организма человека. |
| Цвет | Рафинированная продукция должна быть светлой, без осадка. Нерафинированное масло на вид темноватое, оно также может иметь небольшое количество осадка – это фосфолипиды и они полезны. |
| Запах | Если есть возможность масло понюхать, следует знать о том, что рафинированная продукция практически или вообще не имеет запаха. Качественное нерафинированное масло обладает приятным, слегка горьковатым ароматом подсолнечных семечек. Если нерафинированный продукт отличается слишком выраженным, затхлым запахом, это явный признак того, что оно или очень низкого качества, или долго хранилось. |
Хранить продукт лучше всего в темном сухом месте при температуре от +5 до +25 градусов. Открытую жидкость можно держать не больше одного месяца.
Загрузка…
Источник

Поджелудочная железа – незаменимый орган внешней и внутренней секреции. При поступлении пищи в желудочно-кишечный тракт, она продуцирует секрет, принимающий участие в пищеварении. В первые дни острого воспалительного периода кушать что-либо вообще противопоказано, так как может ухудшиться прогноз заболевания. Не исключение из правила – мясо при панкреатите. Если в анамнезе хронический панкреатит в период ремиссии, то отдельные мясные продукты разрешаются.
Для чего нужна диета?
Для многих диета представляется как изнуряющий процесс, заставляющий во многом себе отказать. Например, диета при панкреатите действительно ограничена многими продуктами, но в то же время она сбалансирована и не лишает организм необходимых нутриентов (белков, жиров, углеводов, витаминов). Наоборот, она приводит пациента к здоровому и полноценному питанию. Необходимо помнить, что пациенту с хроническим панкреатитом даже в стадии ремиссии (затухания симптомов) нужно соблюдать диету. Иначе поджелудочная железа может вновь воспалиться, что приведет к обострению заболевания.
Польза и вред мяса
Мясо — источник животного белка, необходимого для торможения развития воспалительного процесса и восстановления поврежденных органов. Его необходимо включать в рацион при диетическом питании для скорейшего восстановления организма. К полезным свойствам мяса относятся:
- Содержание незаменимых организму аминокислот и группы витаминов (А, Д, Е).
- Наличие в мясе витамина В12, необходимого для предотвращения развития анемии.
- Содержание в продукте достаточного количества железа (особенно богата им говядина и говяжья печень).
- В мясе и субпродуктах содержится фосфор, который необходим для прочности зубов и костной ткани.
- Содержание чистого животного жира, трудно перевариваемого желудком, что значительно нагружает поджелудочную железу.
- Составной частью мяса являются экстрактивные вещества, которые повышают секреторную активность поджелудочной железы.
- Жирные сорта, такие как свинина, баранина, гусятина, при употреблении могут спровоцировать переход панкреатита из хронической формы в острую. Обострение проявляется сильнейшими болями, что рискованно для здоровья.
Диета во время обострения хронического панкреатита
Питание в период обострения – это голод и покой на 1 – 3 суток. Разрешается только обильное питье в виде отвара шиповника или минеральной воды без газа (Ессентуки №17, Нафтуся, Славяновская). Разрешаются также некрепкий зеленый чай или кисель. Когда боль уменьшится, можно добавить небольшое количество отварного нежирного мяса, нежирный творог или сыр и суп на овощном бульоне. Основные принципы питания при хроническом панкреатите
- Рацион должен преимущественно состоять из белковой пищи. Белок очень полезен для восстановления поврежденных клеток поджелудочной железы.
- Жиры и сложные углеводы в организм должны поступать в виде круп.
- Легко усваиваемые углеводы (сахар, варенье, сдоба, мед) должны быть ограничены.
- Питание должно быть дробным (каждые 3 – 4 часа), средними порциями. Не стоит переедать, но и голодать тоже не нужно.
- Пища должна быть не горячей и не холодной, а теплой, чтобы не раздражать слизистую оболочку желудочно-кишечного тракта и не вызывать повышенного выделения ферментов.
- Пища должна быть приготовлена в пароварке, отварена или запечена. Употребление жареной, пряной и консервированной пищи не рекомендуется.
- Курить и злоупотреблять алкоголем при хроническом панкреатите врачами не рекомендуется.
ВАМ ВСЕ ЕЩЕ КАЖЕТСЯ, ЧТО ВЫЛЕЧИТЬ ЖЕЛУДОЧНО КИШЕЧНЫЙ ТРАКТ ТЯЖЕЛО?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с заболеваниями желудочно-кишечного тракта пока не на вашей стороне.
И вы уже думали о хирургическом вмешательстве? Оно и понятно, ведь все органы ЖКТ — жизненно важные, а их правильное функционирование — залог здоровья и хорошего самочувствия. Частые боли в животе, изжога, вздутие, отрыжка, тошнота, нарушение стула. Все эти симптомы знакомы вам не понаслышке.
Но возможно правильнее лечить не следствие, а причину? Рекомендуем прочитать историю Галины Савиной, как она вылечила проблембы ЖКТ. Читать статью >>
Баранина и острый панкреатит
Бараний жир считается главным виновником того, что на баранину наложен строжайший запрет при остром и текущем обострении хронического панкреатита. Несмотря на то, что жира в данном мясе меньше чем в свинине, он отличается от жиров других видов мяса (говядины, крольчатины и др.). Так, бараний жир:
- является лидером по количеству насыщенных жирных кислот;
- оказывается самым тугоплавким;
- сложнее всех переваривается и гораздо хуже усваивается.
Поэтому он требует большего количества пищеварительных ферментов и стимулирует выработку их воспаленной поджелудочной железой. Но синтезируемые ферменты переваривают не столько бараний жир, сколько собственные ткани железы, усугубляя ее повреждение, отек и интенсивные боли.
Что можно есть при панкреатите?
Разрешенные и запрещенные продукты обозначены в специально разработанной диете по Певзнеру (стол №5).

- Морепродукты (креветки, мидии) разрешаются, так как они содержат большое количество белков и совсем мало жиров и углеводов. Их можно кушать в отварном виде.
- Хлеб разрешен пшеничный 1 и 2 сорта, но подсушенный или второго дня выпечки, также можно несдобное печенье.
- Овощи можно употреблять в неограниченных количествах. Картофель, свекла, тыква, кабачок, цветная капуста, морковь и зеленый горошек разрешаются в отварном виде. Можно делать овощные пюре, рагу, супы, запеканки.
- Молочные продукты полезны, так как содержат большое количество белка. Но молоко в цельном виде может вызвать вздутие кишечника или учащенный стул, поэтому его употребление не рекомендуется. Его можно добавлять при приготовлении каш или супов. Очень полезным будет употреблять кисломолочные продукты – кефир, нежирный творог, нежирный йогурт без фруктовых добавок, ряженку, простоквашу. Твердый сыр есть можно, но не соленый, без специй и не жирный. Можно делать творожные запеканки с добавлением яблок.
- Яйца разрешаются в виде омлетов на пару, к ним можно добавить немного овощей.
- Крупы. Разрешаются гречневая, манная, рисовая, овсяная каши, приготовленные либо на воде, либо на молоке.
- Масло растительное и сливочное (не более 20 грамм в сутки).
- Цикорий может стать хорошей альтернативой для любителей кофе. Кроме этого, в нем содержатся полезные вещества, стимулирующие перистальтику кишечника, снижение сахара в крови.
Диетические блюда из мяса при заболеваниях поджелудочной железы
Для приготовления мясного суфле берут нежирные сорта. Его можно давать взрослым и детям.
Суфле содержит витамины, является сытным блюдом:
- взять отварную телятину или курицу, обезжиренный творог, яйцо, растительное масло, соль, зелень;
- можно добавить любые овощи, пряные травы;
- приготовить мясной фарш;
- добавить в него взбитый яичный белок, творог, желток;
- все хорошо перемешать, посолить;
- уложить в формочки, смазанные маслом, запекать 20 минут в духовке.
Котлеты паровые:
- взять говяжий фарш, хлеб, молоко, яйцо, соль по вкусу;
- замочить хлеб в молоке;
- добавить в приготовленный фарш и еще раз пропустить через мясорубку;
- перемешать все, вбить яйцо;
- сформировать котлеты и готовить на пару.
Фрикадельки из нежного мяса птицы:
- подойдут диетические сорта;
- фарш готовить лучше самим, так как в магазинный продукт могут добавляться запрещенные при панкреатите добавки;
- в готовый фарш добавить мелко порезанный лук и зелень;
- сформировать фрикадельки;
- отварить в кипящей воде до готовности.
Особенно это блюда рекомендуется детям с заболеванием поджелудочной железы.
Запеченная телятина:
- кусок мяса помыть, посолить по вкусу;
- сделать надрезы, в них поместить морковь, порезанную кружочками;
- запечь в рукаве.
Бефстроганов: отварное мясо говядины порезать на кусочки, уложить в сотейник, залить сметанным соусом, молоком. Добавить морковь, соль, тушить 15 минут.
Можно ли кушать грецкие орехи и семечки при панкреатите?
Грецкие орехи и семечки содержат большое количество белков и жиров, они вполне могут заменить по составу мясо или рыбу. В период обострения хронического панкреатита не рекомендуется употребление этих продуктов. А в период хорошего самочувствия, то есть стойкой ремиссии, допускается употребление грецких орехов, но в небольших количествах (3 – 5 ядрышек в день). Семечки нельзя употреблять в жареном виде и в виде козинаков. Можно небольшое количество сырых семечек подсолнуха или в виде домашней халвы. Миндаль, фисташки и арахис разрешается употреблять только в период отсутствия жалоб, когда нет проявлений панкреатита. Начинать нужно с 1 – 2 орешков, постепенно увеличивая их количество. Орешки можно добавлять в приготовленные блюда (каши, салаты, запеканки).
Как готовить?
Чтоб правильно приготовить мясо, необходимо его промыть под проточной водой, очистить от кожицы, удалить косточки, обрезать прожилки и жир. Запрещено есть продукт в жареном виде. Наиболее подходящим вариантом для диетического питания при панкреатите считается отварное, пареное и запеченное в духовке мясцо. Можно сделать паровые котлеты, тефтели из мясного филе, фрикадельки и другие полуфабрикаты. Готовить мясные блюда можно в мультиварке, пароварке или обыкновенном духовом шкафу. Во время приготовления добавлять минимальное количество соли и жира.
Какие фрукты можно есть при панкреатите?
Сырые фрукты употреблять не рекомендуется. Можно приготовить фруктовое пюре, морс, запеканки. Разрешается употреблять запеченные яблоки, бананы, груши. Также можно арбуз и дыню, но в небольших количествах (1 – 2 кусочка). Виноград, финики, инжир не желательны, так как повышают газообразование в кишечнике и содержат много сахара. Лимон, апельсин, содержащие кислоту, усиливают выработку желудочного сока, что нежелательно, так как хронический панкреатит часто сочетается с заболеваниями желудка (гастритом) или печени (гепатитом).
Что нельзя есть при хроническом панкреатите?
- Жирные сорта мяса (баранина, свинина, утка). Для переваривания такой пищи требуется большое количество ферментов. А воспаленная поджелудочная железа работает в ограниченном режиме.
- Печень говяжья и куриная не рекомендуется, так как она относится к экстрактивным веществам, приводящим к усиленной выработке ферментов пищеварительной системы и активизирующим аппетит.
- Рыба жирных сортов (скумбрия, лосось, сельдь), особенно в жареном виде категорически запрещена. Также нельзя употреблять в пищу рыбные консервы.
- Овощи при хроническом панкреатите нельзя есть в сыром виде. Из овощей под запретом белокочанная капуста, помидоры, огурцы, шпинат, лук, редиска, фасоль. При употреблении в больших количествах они усиливают процессы брожения в кишечнике, что приводит к вздутию живота.
- Грибы не рекомендуются в любом виде, а также грибные бульоны.
- Яичница или сырые яйца. Сырой желток особенно стимулирует выработку желчи, что нежелательно для больных хроническим панкреатитом.
- Не рекомендуется употребление пшенной и перловой круп.
- Копчености, колбасы.
- Маринованная пища, соленья, специи.
- Черный чай или кофе, горячий шоколад и какао.
Специи для желудка
Специи – это особый регулятор интенсивности вкуса и консистенции блюда. Они не создают многогранных вкусовых оттенков, никак не влияют на запах, при этом могут быть абсолютно любого происхождения. Наиболее известными являются картофельный крахмал, пищевая сода, уксус, соль. Специи добавляют в кушанье в процессе готовки для того, чтобы усилить вкус, сделать его сладким, соленым или острым. Соль, сахар, сода, уксус, лимонная кислота, дрожжи и алкоголь — вот настоящие специи!
При хроническом гастрите с нормальной или повышенной секрецией рекомендованы: мелисса, мята перечная, шалфей, фенхель. Исключаются: горчица, лук (ограниченно можно зеленый), перец, редька, хрен, чеснок, острые соусы. При хроническом гастрите с секреторной недостаточностью рекомендованы анис, асафетида, кардамон, кориандр, мелисса, мята перечная, розмарин, тимьян, тмин, хрен, шалфей, эстрагон. При запорах и склонности к ним рекомендованы анис, бадьян, базилик, кориандр, кунжут, лук, маслины, сельдерей, тмин, укроп, чеснок.
При потере аппетита и нарушении пищеварения рекомендованы анис, асафетида, бадьян, базилик, гвоздика, горчица, имбирь, лук, мята перечная, орегано, петрушка, перец черный, редька, розмарин, сельдерей, тимьян, тмин, укроп, хрен, чеснок, шалфей, эстрагон. При язвенной болезни желудка и двенадцатиперстной кишки рекомендованы: куркума, мята перечная, тмин, фенхель, чабрец, шалфей. Ограничено: укроп, петрушка, соль. Исключаются: горчица, перец, хрен, острые закуски.
Есть нюансы употребления соли как специи. С осторожностью ее нужно использовать людям с заболеваниями сердечнососудистой системы, ЖКТ, печени, почек, желчного пузыря и его протоков, мочеполового тракта, при острых инфекционных заболеваниях, туберкулезе, онкологии, при ожирении, интоксикациях (особенно солями) и нарушениях нервной системы. Замените соль сушеной ламинарией: и вкус блюда улучшите, и половое влечение рванет вверх.
При болезнях желудка не рекомендуется применять уксус как специю к пище. Уксус сильно увеличивает кислотность желудка. Поэтому его не рекомендуется применять при язве, гастрите, панкреатите и других заболеваниях ЖКТ.
Разрешены ли специи при гастрите
Современные специалисты диетологи и гастроэнтерологи рекомендуют отказаться практически ото всех специй при гастрите. В первую очередь запрет распространяется на мускатный орех, перец чили, гвоздику и черный перец. Так или иначе, жгучие и острые приправы только усугубят течение болезни. Ведь они активизируют желудочную секрецию, что отрицательно сказывается на состоянии слизистой желудка.
Те же ограничения распространяются и на приправы, среди которых также немало представителей запрещенной группы. Ведь и они не только оказывают раздражающее воздействие на желудок, но и могут повышать кислотность внутри него.
Гастроэнтерологи настоятельно рекомендуют найти замену приправам и специям. Альтернативой может послужить свежая зелень, сушеные овощи. Если вы имеете дачу или загородный дом, то можете выращивать продукты сами. Укроп отлично хранится в замороженном виде, а, чтобы он больше походил на приправу, его можно высушить.
Укропный отвар – удивительное целебное средство, спасающее от болей в животе и вздутия, его дают даже новорожденным при коликах. Свежий зеленый лук и петрушка отлично дополнят вкус вашего блюда, их можно порезать в салат. Высушенные томаты – идеальная добавка в суп и мясо, вы удивитесь, насколько это вкусно.
Примерное меню для пациента с хроническим панкреатитом в период стойкой ремиссии
Список продуктов, разрешенных при панкреатите, достаточно широк. Поэтому в рационе пациента должно быть достаточно белков, витаминов, но ограничено количество жиров и легко усваиваемых углеводов.
- Первый завтрак (7.00 – 8.00): овсяная каша на воде или молоке, отварная говядина или курица, зеленый чай или отвар шиповника.
- Второй завтрак (9.00 – 10.00): омлет из двух яиц, запеченное яблоко без сахара и кожицы, стакан цикория с молоком или чай.
- Обед (12.00 – 13.00): суп на овощном бульоне, макароны или каша (гречневая, рисовая), мясное суфле или паровые котлеты, желе из ягод (малина, клубника), компот из сухофруктов.
- Полдник (16.00 – 17.00): творог без сметаны или творожная запеканка с фруктами (яблоками, грушами, бананами), чай или фруктовый морс.
- Ужин (19.00 – 20.00): рыбное филе или паровая котлета, зеленый чай или компот.
- На ночь можно выпить стакан кефира с несдобным печеньем.
Народные рецепты применения приправ в лечебных целях

Специи при правильном использовании могут быть полезными для поджелудочной железы и организма в целом.
Народной медицине известно множество рецептов с применением специй. Ниже представлены наиболее популярные примеры.
Настой из корицы
Чайную ложку корицы залить стаканом кипятка и поставить на 10 минут на водяную баню. После остудить. Пить по одной столовой ложке снадобья через десять минут после еды, трижды в сутки.
Лечение куркумой
Куркума очень полезна для органов пищеварения. При панкреатите наибольшего внимания заслуживают два ее полезных свойства:
- Препятствует размножению бактерий хеликобактер пилори, которые часто являются причиной развития панкреатита.
- Способствует заживлению паренхимы пищеварительных органов, предотвращая осложнение болезни поджелудочной недостаточностью.
Для приготовления лечебного снадобья куркуму добавляют в мед, воду или кефир:
| На воде | С медом | На кефире |
| Одну третью чайной ложки потертого порошка разбавить в 200 мл теплой воды, пить по половине стакана в день перед сном. | Щепотку куркумы размешать с десертной ложкой жидкого меда, употреблять раз в день, через двадцать минут после еды. | Половину чайной ложки порошка размешать в 50 мл теплой кипяченой воды и влить в стакан кефира, выпить перед сном. |
Настой из фенхеля
Такой напиток помогает избавиться от:
- колик.
- болезненных ощущений.
- метеоризма.
- вздутия.
- повышенного газообразования.
Пять грамм семян фенхеля нужно залить стаканом кипятка. Емкость накрыть крышкой и дать настояться в течение дня. Пить по одной третьей чашки за 15 минут до еды.
Отвар из гвоздики
Напиток обладает мощным антигельминтным, антибактериальным, противовоспалительным, спазмолитическим и ранозаживляющим действием. Однако при панкреатите, чтобы не навредить поджелудочной, следует применять слабо концентрированные отвары гвоздики.
Для их приготовления 7-10 грамм гвоздики нужно залить стаканом кипятка и продержать на водяной бане 20 минут. Затем средство остудить, процедить. Пить по одной третьей чашки за 15 минут до еды, трижды в день.
Источник
