Панкреатит отмерла поджелудочная железа

Поджелудочная железа: как относительно мал этот орган, и как по-настоящему ценен и важен для качественной жизни каждого из нас. Абсолютной гармонии с миром невозможно достичь, ощутить, не обладая полноценным здоровьем.
Все мы стремимся сохранить его, сберечь свои ресурсы, как можно на дольше. К сожалению, условия жизни таковы, что многие из нас рано сталкиваются с тяжелыми заболеваниями тех или иных органов. И тогда нас настигает уныние, депрессия, опускаются руки, хаос поселяется в душе, мыслях, тревоги гнетут наше сознание.

В эти и подобные ощущения часто погружаются люди, слышащие от доктора диагноз – некроз поджелудочной железы. Насколько тяжело это заболевание, возможно ли вести привычный образ жизни, имея его за своими плечами? Сделаем попытку понять и принять информацию.
Что это за диагноз?
Как известно, поджелудочная железа задействована в процессе пищеварения, выполняя две важные функции в составе цепи органов ЖКТ (желудочно-кишечного тракта). Первая из них – это участие в процессе переваривания углеводов, белков, жиров, путем вырабатывания пищеварительных ферментов (энзимов).
Под их воздействием, непосредственно сам процесс, происходит в двенадцатиперстной кишке. Вторая функция – синтез некоторых видов гормонов, необходимых также для полноценного поддержания организма (к примеру, инсулина, участвующего, в свою очередь, в процессе попадания глюкозы в клетки человека).
Что же происходит с органом, если наметилось нарушение, как следствие происходящей атаки на него извне? Логично – он заболевает, и болезни есть разные, в зависимости от степени урона, продолжительности вреда, общего здоровья человека, его иммунитета, возраста и даже пола.
Заболевание – некроз поджелудочной железы
Это патология, ведущая к деформации органа и вместе с этим начинающимся процессом отмирания здоровых клеток поджелудочной. Толчком к развитию патологии служат ряд отрицательных факторов, имеющих свое влияние на человека.
Панкреонекроз довольно часто встречается у молодых людей, еще чаще у представительниц женского пола. Он, по сути, является осложнением от перенесенного острого панкреатита, не долеченного или, как следствие, позднего обращения больного к специалистам.
Панкреонекроз считается серьезным, тяжелым заболеванием брюшной полости, т. к. оказывает свое пагубное влияние не только на железу, но и на соседние органы пищеварительного тракта. Что такое некроз, как формируется эта болезнь, какое назначают лечение? Выше было сказано, что поджелудочная железа образует пищеварительные ферменты, они через протоки выводятся в двенадцатиперстную кишку для дальнейшего процесса переваривания.
Ежели, по каким-либо причинам, происходит закупорка этих проходов (а этом может быть из-за наличия камней желчного пузыря, из-за злоупотребления алкоголя, жирной пищей и т. д.), орган не в силах вытолкнуть панкреатический сок наружу, и он начинает скапливаться внутри и «поедать», разрушать себя. Данный процесс и получил название панкреонекроза. Различают некроз хвоста или головки поджелудочной железы. Это указывает на то, в какой части органа наблюдаются изменения, поражение.
Что же это за отрицательные факторы, каковы симптомы заболевания?
По статистике основной причиной некроза поджелудочной железы называют чрезмерное увлечение алкоголем на протяжении длительного периода времени, вторая веская причина – наличие такого попутного, провоцирующего заболевания, как желчнокаменная болезнь. Далее по списку укажем еще ряд факторов, способствующих данной болезни:
- переедание (рацион включает избыточное количество жирной, жареной пищи);
- язвенные болезни желудка и двенадцатиперстной кишки;
- как осложнение после перенесенных инфекционных или вирусных заболеваний;
- как последствие операций в брюшной области либо тяжелых травм;
- нарушение оттока секрета (при: калькулезном холецистите, дискинезии желчевыводящих путей и холангите);
- длительные стрессы, нервные напряжения, физическое истощение на фоне эмоционального;
- неграмотное употребление лекарственных препаратов без согласования с врачом;
- и пр.
Острый панкреонекроз развивается по сценарию, часто стремительному, включающему три фазы:
- Токсемия (образование токсинов бактериальной природы, не выявляющихся в крови во время анализа).
- Абсцесс (в самом органе или/и прилегающих органах).
- Загноение тканей, как органа, так и забрюшинной клетчатки.
Медицина классифицирует заболевание в зависимости от:
- Характера течения (вялотекущее или прогрессирующее).
- Степени поражения органа (очаговое или обширное).
- Типа патологического процесса (геморрагическое, отечное, функциональное, гемостатическое и деструктивное).
Симптомы
Симптомы заболевания отличаются в зависимости от разновидности патологии, продолжительности болезни, оперативности обращения к врачу за помощью, индивидуальных свойств, защитных реакций организма. Отсюда же, конечно, и разное лечение, назначаемое врачом.
Перечислим основные признаки острого панкреонекроза:
- Сильная боль, как правило, чаще, в области левого подреберья (отсюда ее ассоциация с болью сердечной. Отличить можно, приняв сидячую позу, с подогнутыми ногами к животу, боль утихает).
- Рвотные позывы и рвота долгая, без облегчения.
- Вздутие, метеоризм.
- Повышение температуры.
- Бледность либо краснота кожи.
- Боли от пальпации брюшной полости и возможное появление синеватых пятен по ее бокам.
Надо отметить, что боли могут быть не только сильными, но и умеренными, а также ощущать их можно в плечевой зоне и ниже ребер, а также могут быть и некоторые иные симптомы, в которых попытается разобраться врач.
Лечение некроза поджелудочной железы
Больному, обратившемуся с жалобами на боль в брюшной части, с явно выраженными признаками панкреонекроза, специалист ставит предварительный диагноз, основываясь на рассказанных пациентом симптомах и проведенной пальпации и внешнем его осмотре. Для более точного подтверждения диагноза врач назначает человеку ряд анализов и исследований. Обязательными будут анализы мочи и крови. И по выбору в зависимости от степени тяжести болезни, состояния больного: УЗИ, МРТ, КТ и др.
Современные технологии позволяют точно диагностировать заболевание уже на первой его фазе (при условии, конечно, что пациент вовремя обратился к врачу). Ранняя диагностика и своевременно назначенное лечение не доводят, как правило, пациента до операции.
На основе показателей анализов, исследований доктор назначает индивидуальное лечение, которое будет проходить, только в рамках стационара и будет включать: диету по схеме (либо кратковременное голодание), дезинтоксикацию, медикаментозное лечение с назначением спазмолитических, антибактериальных, антиферментных препаратов, иммуностимуляторов.
Если болезнь протекает сложно, запущена, либо есть ряд показаний, в таком случае назначается операция. Она может быть выполнена с помощью лапаротомии (через разрез в брюшной области) или лапароскопии (небольшое отверстие до 15 мм с вводом в него лапараскопа). Оба метода эффективны, выбор делает врач или консилиум специалистов.
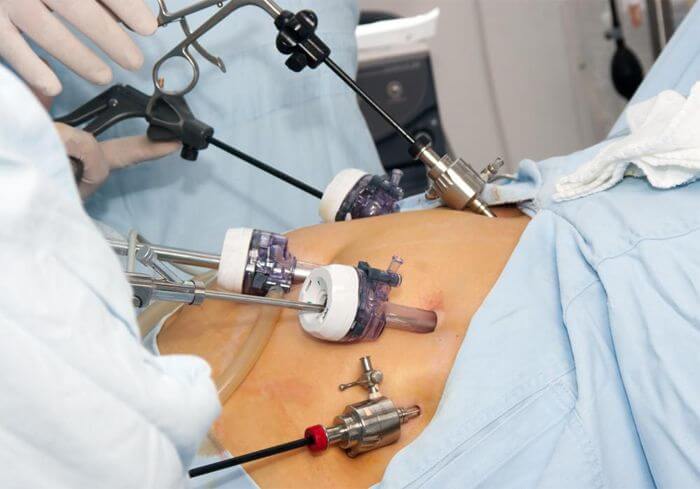
Лапароскопия поджелудочной железы
Если у пациента дошло дело до операции, он должен понимать, что как любая операция, она не проходит бесследно для здоровья, может вызывать какие-то побочные осложнения. И еще один такой печальный момент, который, озвучивается больному или его родственникам — порог смертности (40–70%), очень высокий, несмотря на современное оборудование, новейшие технологии, опыт специалистов.
Попадет ли пациент в число «счастливчиков» после перенесения операции, зависит от многих факторов. Конечно, здесь и своевременность обращения, и вовремя, правильно поставленный диагноз, и возраст больного, тяжесть болезни, сопутствующие заболевания, осложнения, охват зоны поражения и ряд прочих.
Выжившим после операции, лечения, восстановившимся, прошедшим курс реабилитации, как правило, назначается группа инвалидности. Таким людям всю оставшуюся жизнь необходимо находиться под постоянным пристальным контролем специалистов, соблюдать режим питания, диету, полностью забыть об алкоголе, других вредных привычках (курении, переедании, нездоровом рационе питания), противопоказаны нервные, эмоциональные, чрезмерные физические нагрузки.
Конечно, это, безусловно, лучше, чем смертный приговор! С этим можно научиться жить еще много, много счастливых лет.
Источник
Некротический панкреатит – это состояние, при котором области поджелудочной железы отмирают, что может вызвать нагноение. Это осложнение острого панкреатита.
Рассмотрим симптомы и причины некротического панкреатита, диагностику и варианты лечения.
Что такое некротический панкреатит?
Некротический панкреатит возникает, когда поджелудочная ткань отмирает из-за воспаления. При некротическом панкреатите бактерии могут распространяться и вызывать инфекцию.
Поджелудочная железа является органом, который вырабатывает ферменты, помогающие переваривать пищу. Когда поджелудочная железа здоровая, эти ферменты проходят через канал в тонкий кишечник.
Если поджелудочная железа воспаляется, эти ферменты могут оставаться в поджелудочной железе и повреждать ткани. Это называется панкреатитом.
Если повреждение является серьезным, кровь и кислород не могут достичь некоторых частей поджелудочной железы, что приводит к гибели тканей.
Поджелудочная железа важнейший орган человека, который практически не оперируется. По этой причине некротический панкреатит может привести к летальному исходу.
Симптомы
Первичным симптомом некротического панкреатита является боль в животе. Человек может чувствовать боль в животе в нескольких местах, в том числе:
- на передней части живота;
- рядом с желудком;
- боль в спине.
Боль может быть тяжелой и длиться несколько дней. Другие симптомы, которые могут сопровождать боль:
- вздутие живота;
- лихорадка;
- тошнота;
- рвота;
- обезвоживание;
- низкое артериальное давление;
- учащенный пульс.
Некротический панкреатит может привести к бактериальной инфекции и сепсису, если его не лечить.
Сепсис – это состояние, при котором организм слишком отрицательно реагирует на бактерии в кровотоке, что может привести к тому, что организм впадет в шок.
Сепсис может быть опасным для жизни, поскольку он уменьшает приток крови к основным органам. Это может повредить их временно или навсегда. Без лечения человек может умереть.
Некротический панкреатит может также вызвать абсцесс поджелудочной железы.
Причины
Некротический панкреатит – это осложнение острого панкреатита. Такое осложнение развивается тогда, когда острый панкреатит не лечится, или лечение неэффективно.
Панкреатит – это воспаление поджелудочной железы. Наиболее распространенными причинами панкреатита являются употребление слишком большого количества алкоголя или наличие желчных камней. Желчные камни – это небольшие камни, состоящие из холестерина, которые образуются в желчном пузыре.
Двумя основными типами панкреатита являются:
- Острый панкреатит, при котором внезапно появляются симптомы. У 20 процентов пациентов с острым панкреатитом развиваются осложнения, включая некротический панкреатит.
- Хронический панкреатит – когда симптомы повторяются. В редких случаях это может вызвать некротический панкреатит.
Обычно 50 процентов случаев острого панкреатита вызваны желчными камнями, а 25 процентов вызваны алкоголем.
Панкреатит также может быть вызван:
- повреждение поджелудочной железы;
- опухоль в поджелудочной железе;
- высокий уровень кальция;
- высокий уровень жиров в крови, называемых триглицеридами;
- панкреатический ущерб от медицины;
- аутоиммунные и наследственные заболевания, которые влияют на поджелудочную железу, такие как кистозный фиброз.
Когда у человека есть панкреатит, пищеварительные ферменты попадают в поджелудочную железу. Это вызывает повреждение тканей и предотвращает попадание крови и кислорода в эти ткани. Без лечения поджелудочной железы пациент может умереть.
Бактерии могут затем инфицировать мертвую ткань поджелудочной железы. Инфекция вызывает некоторые более серьезные симптомы некротического панкреатита.
Диагностика
Для диагностики некротического панкреатита врач может осмотреть брюшную область и задать вопросы о симптомах. Также могут потребоваться анализы крови:
- анализ ферментов поджелудочной железы;
- анализ количества натрия, калия или глюкозы;
- уровень триглицеридов.
Также могут использоваться следующие диагностические меры:
- абдоминальное ультразвуковое исследование;
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ).
Если эти тесты показывают, что часть поджелудочной железы отмерла, врач может провести биопсию, чтобы проверить инфекцию.
Лечение панкреатита
Врачи лечат некротический панкреатит в два этапа. Во-первых, лечится панкреатит. Во-вторых обрабатывается часть поджелудочной железы, которая отмерла.
Лечение панкреатита включает:
- инъекции лекарств;
- обезболивающие препараты;
- отдых;
- лекарства для предотвращения тошноты и рвоты;
- соблюдение диеты;
- питание через назогастральный зонд.
Питание через назогастральный зонд – это когда жидкая пища подается через трубку в носу. Кормление человека таким способом дает поджелудочной железе отдых от производства пищеварительных ферментов.
Лечение мертвой или инфицированной ткани поджелудочной железы
Второй этап лечения некротического панкреатита нацелен на отмершую часть поджелудочной железы. Возможно удаление отмершей ткани. Если развилась инфекция – назначаются антибиотики.
Чтобы удалить мертвую ткань поджелудочной железы, врач может вставить тонкую трубку, называемую катетером, в брюшную полость. Мертвая ткань удаляется через эту трубку. Если это не сработает, может потребоваться открытая операция.
Согласно исследованию 2014 года, лучшее время для проведения операции 3 или 4 недели после начала заболевания. Однако, если человек очень плохо себя чувствует, операция по удалению мертвой или инфицированной ткани может произойти раньше.
Если развивается сепсис от инфекции, вызванной некротическим панкреатитом – это может угрожать жизни.
Лечение ранних признаков инфекции – лучший способ предотвратить сепсис.
Профилактика
Не всегда возможно предотвратить панкреатит и его осложнения. Однако они менее вероятны, если поджелудочная железа здорова.
Следующие меры могут помочь поддерживать здоровье поджелудочной железы:
- не пить слишком много алкоголя;
- поддержание здорового веса;
- соблюдение режима питания.
Если у человека есть какие-либо симптомы панкреатита – нужно обратиться к врачу. Раннее лечение – лучший способ снизить риск некротизирующего панкреатита или других осложнений.
Прогноз
Необходимо распознать симптомы некротизирующего панкреатита и немедленно обратиться к врачу. Получение правильного диагноза и лечения – лучший способ избежать осложнений.
Без лечения некротический панкреатит может привести к инфекции или сепсису. Это может привести к смерти.
Некротизирующий панкреатит поддается лечению. При своевременном надлежащем лечении пациент, у которого был некротизирующий панкреатит, должен полностью восстановиться.
Изменение образа жизни для улучшения здоровья поджелудочной железы – лучший способ избежать дальнейших проблем.
В статье использованы материалы журнала Medical News Today.
Сайт предоставляет информацию в справочных целях, только для ознакомления. Поставить диагноз и назначить адекватное лечение может только врач! Медикаменты и народные средства должны назначаться специалистом, так как имеют противопоказания и побочные действия! Посещение и консультации квалифицированного специалиста строго обязательны!
Загрузка…
Источник
Автор Чураева Екатерина Сергеевна На чтение 8 мин.
 Острый панкреатит — распространённое заболевание, которое сопровождается панкреонекрозом почти в 20% случаев. И основную патологию, и её осложнения лечат в хирургическом отделении на тот случай, если понадобится срочное оперативное вмешательство.
Острый панкреатит — распространённое заболевание, которое сопровождается панкреонекрозом почти в 20% случаев. И основную патологию, и её осложнения лечат в хирургическом отделении на тот случай, если понадобится срочное оперативное вмешательство.
Что такое панкреонекроз
Панкреонекроз, или некротический панкреатит, — это жизнеугрожающее осложнение острого панкреатита, заключающееся в отмирании частей поджелудочной железы. Часть «панкрео» переводится как «поджелудочная железа», а «некроз» означает «омертвление». Таким образом, термин «панкреонекроз поджелудочной» является избыточным, достаточно всего одного слова.
Панкреонекроз встречается у 15-20% больных острым панкреатитом и протекает в средней и тяжёлой формах.
Классификация острого панкреонекроза
Классификация панкреонекроза проводится по различным основаниям. Патология может классифицироваться в зависимости от того, какой объём поджелудочной железы задействован в процессе:
- Отёчная форма панкреонекроза, при которой возникает смерть отдельных клеток поджелудочной железы, без образования отдельных умерших островков.
- Мелкоочаговый панкреонекроз — затрагивает до 15% объёма поджелудочной железы.
- Среднеочаговый панкреонекроз — объём поражения до 30%.
- Крупноочаговый панкреонекроз — до 50% от всего органа.
- Субтотальный панкреонекроз — поражает до 75% поджелудочной железы.
- Тотальный панкреонекроз — омертвению подвергается свыше 75%.
 Очаговые формы панкреонекроза называют ограниченными, а субтотальную и тотальную формы — распространённым. Также острый панкреонекроз делится на инфицированный и стерильный, в зависимости от того, наличествует ли инфекция в участках отмершей ткани.
Очаговые формы панкреонекроза называют ограниченными, а субтотальную и тотальную формы — распространённым. Также острый панкреонекроз делится на инфицированный и стерильный, в зависимости от того, наличествует ли инфекция в участках отмершей ткани.
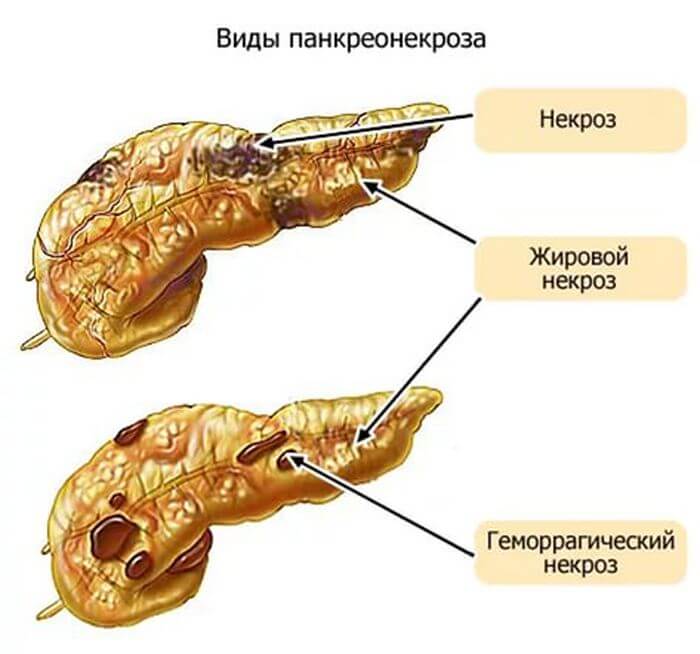
Стерильный панкреонекроз в свою очередь подразделяется на:
- геморрагический;
- жировой;
- смешанный.
Жировой панкреонекроз
Такая форма, как жировой панкреонекроз, развивается медленно, около 4-5 дней, что отличает его от геморрагической формы стерильного панкреонекроза. При жировом панкреонекрозе более активны ферменты, расщепляющие жиры — липазы. Они уничтожают клетки поджелудочной железы и расщепляют внутреннюю жировую ткань органа.
При жировом панкреонекрозе образуется преимущественно серозный выпот, кровоизлияния небольшие, а на поверхности поджелудочной можно увидеть бляшки стеатонекроза — очаги скопления кальциевых солей жирных кислот, которые образовались из-за расщепления жиров. Жировая клетчатка, которая окружает поджелудочную железу, также подвергается липолитическому повреждению.
Геморрагический панкреонекроз
Геморрагический панкреонекроз характеризуется стремительным течением, ярко выраженной интоксикацией организма, ранним возникновением недостаточности многих органов. При геморрагическом панкреонекрозе образуется обильный выпот кровяного характера. Возникает тотальное омертвление тканей поджелудочной железы, гнойное расплавление отдельных ацинусов – маленьких структурных единиц органа, массивное излитие крови в ткани поджелудочной.
Смешанный панкреонекроз
Смешанный панкреонекроз включает признаки как жирового, так и геморрагического панкреонекроза. Он встречается чаще всего, так как при воспалении поджелудочной железы в примерно равной степени работают все механизмы повреждения тканей органа и прилегающих структур. Чёткое разделение на геморрагический и жировой панкреонекроз условно возможно в лабораторных условиях, во время экспериментов, когда учёные искусственным способом воспроизводят строго определённые факторы агрессии.
 Виды панкреонекроза
Виды панкреонекроза
Коды МКБ
Каждое заболевание имеет свой шифр в международной классификации болезней 10 пересмотра, сокращённо — МКБ-10. Панкреонекрозу в этой классификации соответствует шифр К86.8.1.
В международной классификации болезней 11 пересмотра, которая вступит в силу в странах-участницах только 1 января 2022 года, панкреонекроз, предположительно, может кодироваться одним из следующих шифров:
- DC35 – Определенные заболевания поджелудочной железы;
- DC3Y – Другие уточненные заболевания поджелудочной железы.
В настоящее время стоит ориентироваться на МКБ-10. Несмотря на то, что до перехода на МКБ-11 остаётся меньше полутора лет, этот переход не будет мгновенным, так как для него потребуется значительная техническая и технологическая адаптация, а значит, увидеть в жизни новый шифр получится нескоро.
Причины этого заболевания поджелудочной железы
Причины заболевания в большинстве случаев кроются в злоупотреблении алкоголем и неправильном питании. На их долю приходится 55% всех острых панкреатитов.
Второе место занимают патологии желчного пузыря. Камни могут попадать в общий желчный проток и ампулу большого сосочка двенадцатиперстной кишки, общую для желчных путей и главного протока поджелудочной железы. В свою очередь, повышение давления в этой системе может провести к забросу желчи в поджелудочную, что вызовет воспаление. Доля этих причин составляет около 35%.
В 4% случаев причинами становятся травмы поджелудочной железы. Наиболее редко панкреонекроз возникает в результате аутоиммунного процесса и инфекционного поражения.
 Диаграмма причин панкреонекроза
Диаграмма причин панкреонекроза
Симптомы
Панкреонекроз всегда начинается с острого панкреатита. Симптомы зачастую проявляются интенсивно: выраженная боль в эпигастрии, часто опоясывающего характера, бывает многократная рвота, не приносящая облегчения. В самом начале очень важно не перепутать панкреатические боли с болями тощаковыми, возникающими от голода: еда в желудке простимулирует активность поджелудочной железы, чем утяжелит воспаление.
Чем тяжелее приступ острого панкреатита и чем больший объём поджелудочной железы вовлечён в некротический процесс, тем ярче симптоматика, и тем стремительнее ухудшается состояние пациента, вплоть до критического падения артериального давления, обезвоживания из-за неукротимой рвоты, нестерпимых болей, потери сознания.
Как проводят диагностику
Диагностика панкреонекроза не представляет особой сложности. В первую очередь собирается анамнез. Установление факта длительного употребления алкогольных напитков или желчнокаменной болезни позволяет сделать врачу правильный вывод. Далее хирург проводит физикальное исследование, пальпирует живот.
В биохимическом анализе крови при остром панкреатите и панкреонекрозе наблюдаются характерные изменения: повышение уровня амилазы и трипсина. В общем анализе мочи можно увидеть наличие диастазы, которая так же скажет в пользу поражения поджелудочной железы.
Проводится ультразвуковое исследование внутренних органов, после которого иногда выполняется компьютерная томография органов брюшной полости. КТ – более точный и информативный метод, но вместе с тем более сложный и дорогостоящий.
Признаки на УЗИ
Ультразвуковое исследование органов брюшной полости — простой и быстрый метод диагностики патологий поджелудочной железы, к которым относится острый панкреатит и его осложнение – панкреонекроз.
В первую очередь внимание врача-диагноста привлечёт увеличение размеров поджелудочной железы и её отечность, свидетельствующая об активном течении воспалительного процесса. К ультразвуковым признакам панкреонекроза относится расширение главного протока поджелудочной, вызванное повышением внутрипротокового давления из-за закупорки протоков конкрементом или из-за спазма сфинктера Одди.
 Признаки на УЗИ
Признаки на УЗИ
Клинические рекомендации по лечению
Консервативное лечение, не предусматривающее вмешательства хирургического скальпеля, возможно лишь при неосложнённом остром панкреатите.
Консервативная терапия
Такая терапия сводится к голоду в первые несколько суток заболевания, полному покою и постельному режиму, местному холоду на живот.
Больным острым экссудативным (отёчным) панкреатитом проводят внутривенные вливания, дают обезболивающие, противовоспалительные и спазмолитические препараты.
Возникновение осложнения в виде панкреонекроза требует экстренного оперативного вмешательства.
Диета
Единственная диета, которая обладает лечебным эффектом в острой фазе заболевания — голод, который длится до тех пор, пока воспаление не уменьшится до той степени, когда приёмы пищи не будут провоцировать новых приступов.
Диета при панкреонекрозе, когда жизнеугрожающий период останется позади, сводится к термическому и химическому щажению:
- употребляется еда комфортной температуры, чаще тушёная или варёная;
- исключается всё копчёное, жареное, солёное, изобилие специй, под запрет попадают многие продукты и алкоголь.
Недостаточность выработки инсулина, если таковая возникнет после панкреонекроза, приведёт к строгому подсчёту хлебных единиц и высчитыванию нужного количества инъекционного инсулина.
Операции
Оперативное лечение панкреонекроза сводится к удалению отмерших частей поджелудочной железы и дренированию брюшной полости для удаления выпота.
Операция на поджелудочной железе требует от хирурга большого опыта и немалой удачи: орган расположен глубоко в теле, к нему сложно подобраться, ткани железы очень нежные и их тяжело оперировать, рядом проходят крупные сосуды.
Чем меньше объём вмешательства, тем лучше для больного, но чем больше тканей поджелудочной железы некротизировались, тем более травматичной будет операция, а прогноз — хуже.
После операции у многих больных формируется наружный панкреатический свищ, который после купирования воспалительного процесса лечится консервативно и закрывается самостоятельно в среднем за 2-4 месяца. Если такового не произошло, может потребоваться дополнительная операция.
 Оперативное вмешательство при панкреонекрозе
Оперативное вмешательство при панкреонекрозе
Период восстановления
Панкреонекроз — серьёзное осложнение острого панкреатита, которое может привести к летальному исходу и негативно воздействует на многие органы и системы организма. Вполне логично, что период восстановления после панкреонекроза может составлять до года и дольше.
В вопросе восстановления многое зависит от того, какой объём поджелудочной железы подвергся некрозу и самоперевариванию, насколько обширной была операция и было ли это вмешательство полостным или же всё обошлось малоинвазивными лапароскопическими методами.
Из-за панкреонекроза люди могут проводить в реанимации целые недели и ещё до нескольких месяцев — в хирургическом отделении. Часто больные очень сильно теряют в весе. На то, чтобы набрать потерянные килограммы, может уйти несколько лет, так как строгая диета не предоставляет возможность отъесться за короткий срок.
Последствия болезни и возможные осложнения
Впоследствии возможно развитие сахарного диабета первого типа, если сохранившаяся часть поджелудочной железы не сможет вырабатывать нужное количество инсулина. Вероятностна хроническая недостаточность ферментов поджелудочной железы, требующая приёма ферментных препаратов на регулярной основе. Подобные последствия панкреонекроза могут привести и зачастую приводят к инвалидизации.
Панкреонекроз — очень тяжёлая, жизнеугрожающая патология. Осложнения панкреонекроза включают полиорганную недостаточность, токсический шок.
Прогноз
Прогноз при панкреонекрозе неутешителен: на операционном столе погибает едва ли не половина всех пациентов. Общая летальность от подобного осложнения острого панкреатита составляет до 70% даже с учётом своевременно оказанной помощи и грамотного лечения.
Полезное видео
Можно ли вылечить панкреонекроз, ответит врач:
Выводы
Любое заболевание проще предупредить, чем лечить, и панкреонекроз не является исключением. Для того чтобы не спровоцировать это грозное осложнение приступа острого панкреатита, нужно строго придерживаться диеты.
Любое застолье, особенно в сочетании с употреблением алкоголя и желчнокаменной болезнью в анамнезе, может стать последним: смертность при панкреонекрозе очень высока даже при условии своевременно начатого лечения.
Источник
