Панкреатит симптомы заболевания диета
Здравствуйте, дорогие читатели. Поджелудочная относится к железам смешанной секреции. Часть ее функционирует как обычный секретирующий орган – вырабатывает смесь ферментативных соединений, которые по специальным каналам транспортируются в просвет двенадцатиперстной кишки. Некоторые другие структурные единицы железы, выделяют гормоны, которые впрыскиваются непосредственно в кровяное русло, то есть выполняют роль эндокринных желез. Эти гормональные соединения – инсулин и глюкагон – отвечают за уровень содержания в крови сахаров. Учитывая важность выполняемых поджелудочной функций, логично предположить, что нарушения в ее работе приводят к развитию серьезных заболеваний.
Во избежание тяжелых последствий следует знать, как лечить поджелудочную железу — травами, диетой, медикаментами, народными средствами. Эти методы будут подробно рассмотрены ниже.
Что такое воспаление поджелудочной железы
Воспаленность поджелудочной железы в медицине называют панкреатитом. Заболевание может поражать как отдельную ее часть, так и полностью весь орган. При этом происходит омертвение панкреатических тканей.
Процесс достаточно болезненный. Человек испытывает хронические колики либо ноющие боли.
Для приступа панкреатита характерными являются следующие признаки:
✔ Интенсивные боли, локализованные в одной из сторон подреберной зоны либо по обе стороны.
✔ Пересыхание слизистой рта.
✔ Появление желтоватого либо светлого налета на языке.
✔ Наличие отрыжки.
✔ Избыточное количество кишечных газов.
✔ Диарея.
✔ Позывы к рвоте, примеси желчи в рвотной массе.
✔ Бледность кожи.
✔ Гипергидроз.
✔ Скачки температуры.
✔ Приступы гипотонии.
✔ Затрудненность дыхания.
Острая форма болезни достаточно опасна и может привести к летальному исходу. В этом случае невыносимая боль охватывает тело по кругу на линии анатомического расположения поджелудочной.
Больного рвет, наблюдается сильная диарея. Уровень артериального давления сильно занижен, поэтому ощущается сильная слабость, потемнение в глазах, головокружение. Возможен обморок.
Для диагностирования патологии используют ультразвуковое и ряд иных обследований. При обнаружении отклонений назначается диета и медикаментозная помощь.
Факторы, способствующие прогрессированию заболевания:
✔ Обильная жирная пища.
✔ Алкогольные возлияния.
✔ Нарушения гормонального фона.
✔ Действие некоторых лекарств.
✔ Наличие воспалений в пищеварительных структурах.
✔ Непроходимость желчных протоков, холецистит.
✔ Травмирование органа.
✔ Врожденные нарушения обменных процессов.
Лечение панкреатита в домашних условиях медикаментами и диетой
Хронический панкреатит неплохо поддается лечению в привычных домашних условиях. Чего не скажешь об острой разновидности патологии. При обнаружении ее признаков следует без промедления вызвать неотложную помощь.
В ожидании прибытия медиков нужно принять спазмолитик, прилечь и ослабить боли с помощью прохладной грелки, приложив ее к источнику боли.
После лечения в стационаре лечащий врач даст рекомендации касательно дальнейших оздоровительных действий. Обязательным условием является следование специальному рациону и искоренение зависимостей.
Без лекарственных препаратов тоже вряд ли получится обойтись. Они не только помогают избавиться от боли, но и гармонизируют работу пищеварительной системы.
Медикаментозное лечение поджелудочной
Лечение панкреатита направлено на параллельное решение нескольких задач.
- Избавление от болей. Для этого используют спазмолитические препараты (но-шпа, папаверин, апрофен, галидор, атропин), местные анестетики (новокаин). Так как при панкреатите развивается воспалительный процесс, было бы логично предположить, что можно принимать полифункциональные противовоспалительные лекарства нестероидной группы (аспирин, нимесулид, ибупрофен). Но это не так. В связи со способностью данных медикаментов разжижать кровь, их прием может спровоцировать внутреннее кровотечение, об опасности которых все наслышаны. Поэтому НПВС применять нельзя!
- Прием ферментативных средств для снятия избыточной нагрузки на больной орган (фестал, панзинорм, мезим, панцитрат).
- Снижение гиперфункции железы. Достигается приемом лекарств-ингибиторов типа гордокса, промизола.
- Антибиотические средства позволяют предупредить или остановить развитие инфекции в поджелудочной и смежных органах (гентамицин, ампициллин и их аналоги).
- Для восстановления водных и электролитных запасов организма назначают солевые препараты.
- Проблемы с желчным пузырем и другие сопутствующие болезни должны получить соответствующее симптоматическое лечение (аллохол, алмагель и пр.).
При наличии некоторых осложнений прибегают к хирургическому вмешательству.
Можно ли, и как лечить поджелудочную железу диетой
В период обострения недуга рекомендуется отказаться от приема пищи. Продолжительность такого лечебного голодания – 3 дня. После следует начинать кушать, следуя рекомендациям лечащего врача.
Диеты необходимо придерживаться постоянно. Прием спиртного или несдержанность в еде может тут же вызвать внеочередной приступ панкреатита.
Основное питание при обострении поджелудочной
Основные диетические правила при проблемах с поджелудочной железой сводятся к нескольким пунктам.
Во-первых, следует минимизировать, а лучше полностью исключить жирную, острую, грубую пищу. А вот объем белковой продукции необходимо значительно повысить.
Во-вторых, рекомендованы отварные, паровые, протертые блюда, минеральные воды.
В-третьих, надо следовать дробному принципу питания — до восьми приемов пищи в день.
Разрешенные продукты:
- Вегетарианские крупяные супы.
- Обезжиренное мясо, диетические рыбные сорта.
- Растительные масла.
- Различные каши, особенно слизистые.
- Кисломолочная продукция (жирность 0%).
- Макаронные изделия, желательно из твердой пшеницы.
- Черствый хлеб, сухари.
- Ограниченное количество свежих фруктов и сливочного масла.
Запрещенные продукты:
- Спиртное.
- Кофеиносодержащие и газированные напитки.
- Кислые соки, квасы.
- Особо острые и пряные яства.
- Соленья, маринады, консервация.
- Вредные сладости.
- Копчености, колбасно-сосисочные изделия.
- Жирные мясные и рыбные блюда.
- Бобовые блюда, редиска, шпинат, капуста, щавель.
При обострении поджелудочной железы важно сразу обратить внимание на питание, а также, своевременно начать лечение.
Лечение поджелудочной народными средствами
Для избавления от панкреатических проявлений отличным подспорьем медикаментам будут народные рецепты.
Они помогут в борьбе с воспалением и очищением от последствий имеющей место интоксикации, включая медикаментозную, а также окажут бактерицидное действие. Но не следует приступать к самолечению без уточнения диагноза.
Следует пройти обследование и проконсультироваться со специалистом. Помните, что только грамотный комплексный подход может гарантировать избавление от проявлений недуга.
Лечение травами
Для лечения панкреатита используют различные травяные сборы. Можно купить такие в готовом виде, заваривать и принимать их в виде чаев приятной концентрации. Но каждому по силам растительные смеси приготовить самостоятельно.
- Ромашковые и календуловые цветки, корневища лопуха и девясила, траву череды, зверобоя, полыни, полевого хвоща, болотной сушеницы нужно взять в примерно равных количествах. Для приготовления целебного отвара нужно отмерять большую ложку смеси и залить ее стаканом кипятка. В тепле настаивают смесь не менее полутора часов. Отцеженный отвар принимают за один раз. Рекомендовано употреблять сбор трижды в день продолжительным курсом перед приемом пищи.
- Зопник колючий, шалфей и цветки календулы нужно смешать в равных долях, затем прибавить немного зверобоя (9:1). Для получения пол-литрового объема отвара следует использовать 1-1,5 ст. л. растительного сырья. Его нужно залить кипятком и выдержать около четырех часов в термосе. Пьют такой отвар дозировано, по четверти стакана после каждого приема пищи (до шести раз в сутки).
- Для приготовления еще одного сбора от панкреатита следует календулу, зверобой, бессмертник и пустырник отмерить в равных количествах и ссыпать в отдельную емкость. Для травяного чая нужно в литр кипящей воды всыпать три больших ложки полученной лечебной смеси и дать настояться. Процеженный отвар пьют по одной чашке 4-5 раз в день.
Также полезны однокомпонентные отвары. В качестве сырья здесь используют подорожник, люцерну, полынь горькую, корни одуванчика. В качестве ветрогонного средства подойдет семя укропа.
Овсом
- Понадобятся неочищенные зерна. Стакан продукта нужно всыпать в литр кипящей воды и проварить в течение 15 минут. После варево снимают с огня и укутывают. Средство должно настаиваться всю ночь (около 8 часов). Отцеженный овсяный настой нужно пить по 1 стакану дважды в день. Рекомендуемая продолжительность лечения – не менее трех недель.
- Овсяное зерно (дробленое) замачивают на 1-2 суток, пока оно не забродит, воду отцеживают, зерновой остаток промывают в ограниченном количестве воды. Он больше не нужен. Полученную мутноватую жидкость нужно отстоять. Для приготовления киселя потребуется только осадок, остальное сливают. На 5 больших ложек полученной овсяной гущи нужно брать 400 мл воды. Этот состав следует прокипятить не менее 5 минут. Продолжительность варки влияет на густоту конечного продукта. Оставшуюся закваску хранят в холодильнике. Едят такой кисель ежедневно.
Картофелем
Выжимка из картофеля нужна не только для лечения панкреатита. Она благотворно влияет на весь пищеварительный тракт.
Крахмальная пленка, остающаяся на слизистых стенках, выполняет защитную функцию, а также успокаивает и снимает воспаление. Это помогает при завышенной кислотности, гастритах, изъязвлениях.
Крахмальный сок можно получить при помощи соковыжималки или же отжать его вручную. Такой фреш следует употреблять после пробуждения на пустой желудок. Вкус может не понравиться, но запивать сок не следует.
Выждите минут десять, только потом можно выпить стакан обезжиренного некислого кефира. Выжимку принимают двухнедельным курсом. При необходимости можно вернуться к сокотерапии, сделав перерыв в 10-14 дней.
Как лечить поджелудочную народными методами
- Для снятия воспаления нужно пить прополис, точнее его водный настой. Спиртовая настойка не подойдет. Для приготовления настоя понадобится 10 г прополиса. Его нужно измельчить и загрузить в термос. Сюда же вливают около 100 мл теплой прокипяченной воды. Выдерживают смесь сутки. Теперь настой можно пить, отмеряя по 15 капель. Средство можно смешивать с молоком или ромашковым чаем. Вместо настоя используют сухой прополис, разжевывая ежедневно небольшое его количество.
- Популярным в народе противовоспалительным средством является пчелиный мед. Он также обладает антисептическими свойствами. Его принимают натощак, добавляют в блюда отвары и чаи. Однако этот продукт не подойдет аллергикам.
- При панкреатите поможет лен. Так же как и овсянка, льняное семя оказывает обволакивающее действие, уменьшая болезненность и защищая слизистую. В лечебных целях используют отвар. Первый способ его приготовления: 2 большие ложки семян залить стаканом воды, прокипятить 10 мин, настаивать час. Второй способ: в течение часа варят семена из расчета 2 ст. л. сырья на стакан воды, настаивать не нужно. Пьют отвар теплым перед каждым приемом пищи. Разовая доза – 1 стакан.
Профилактика поджелудочной железы
- Нужно покончить с курением и приемом алкоголесодержащих напитков.
- Ешьте понемногу, исключив из рациона все запрещенные продукты. Время от времени устраивайте разгрузку для пищеварительной системы.
- Отказаться придется и от физического перенапряжения, включая усиленные спортивные тренировки. Но от спорта полностью отказываться нельзя. Профилактическая гимнастика и дыхательные приемы весьма полезны.
- При панкреатите не следует посещать парилки и бани. Это может спровоцировать приступ.
- При наличии проблем с другими органами, принимающими участие в пищеварении, следует целенаправленно заняться их излечением. Особенно отрицательно на состоянии поджелудочной сказывается наличие желчекаменной болезни.
Питание и диета при панкреатите
Диета при проблемах с поджелудочной является объективной необходимостью. Ограничения в рационе действуют всегда, а не только при обострениях.
Предпочтительные мясные блюда: фрикадели, суфле, котлеты, тефтели из постной говядины, курятины, крольчатины.
Нежирную рыбу (сазан, щука, треска, судак) варят или готовят в пароварке.
Показаны молочнокислые продукты – простокваша, сыворотка, диетический творог, кефир, пресные сыры.
Количество растительных волокон следует ограничивать, потому свежих салатов в меню должно быть мало.
Овощи нужно тушить, проваривать, готовить на пару, а фрукты — протирать и отжимать. Также варят компоты, кисели, желе.
Не обойтись и без зерновых культур. Положено кушать каши, особенно овсянку и гречку. Также крупы добавляют в супы.
Для приготовления первых блюд используют только овощные отвары. Рассольника, кислые щи, борщи и наваристые бульоны нужно оставить в прошлом.
Как лечить поджелудочную железу — травами, диетой, медикаментами, народными средствами? Какой способ лучше? Оптимальный вариант – комбинированный подход. Следуйте врачебным рекомендациям, избавьтесь от плохих привычек, не переедайте, откажитесь от вредных продуктов, используйте силу лечебных растений. И тогда болезнь точно отступит.
Автор статьи Ирина Петровна Вербицкая,
врач общей практики.
Источник

Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
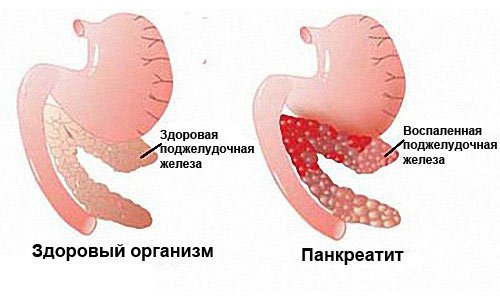
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.

Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
