Панкреатит в 30 лет

Хронический панкреатит или просто хроническое воспаление поджелудочной железы, довольно распространенная болезнь взрослых, однако больше половины населения не знают что больны ею до прохождения обследований у специалиста на совсем другое заболевание.
В это статье мы хотим рассказать вам, что такое хронический панкреатит и как его лечить, а также по каким признаком можно выявить у себя хроническое воспаление поджелудочной железы.
Что такое хронический панкреатит?
Хронический панкреатит (ХП) — это воспаление в поджелудочной железе, которое прогрессирует, постепенно нанося непоправимый урон органу. Вследствие, это приводит к нарушению как экзокринных, так и эндокринных функций поджелудочной железы.
Обструкция протока поджелудочной железы, злоупотребление алкоголем и аутоиммунные заболевания являются одними из распространенных причин хронического панкреатита. Боль в животе, тошнота, рвота, снижение аппетита, экзокринная и эндокринная дисфункция являются одними из первых признаков хронического панкреатита.
Эпидемиология
По оценкам, в промышленно развитых странах только 3,5-10 из 100 000 человек заболевают хроническим панкреатитом.
Это заболевание чаще всего развивается у пациентов в возрасте от 30 до 40 лет, чаще у мужчин, чем у женщин. По оценкам, ежегодно в больницах регистрируется около 87 000 случаев панкреатита.
Алкогольное заболевание чаще встречается у мужчин, в то время как идиопатическая и гиперлипидемическая форма этого заболевания чаще встречается у женщин.
Причины
Основной причиной хронического панкреатита является плохой обмен веществ (т. е. результат химических реакций в организме) вследствие болезней и проч. факторов.
Заболевание может возникать по причине следующих патологических процессов у человека:
- внутрипротоковая обструкция опухолями или камнями;
- токсичные метаболиты, которые выделяют цитокины (из ацинарных клеток поджелудочной железы);
- некроз, фиброз поджелудочной железы;
- окислительный стресс;
- ишемия;
- хронический алкоголизм;
- аутоиммунные нарушения;
- гиперлипидемия, гиперкальциемия;
- обструкция (закупорка) главного панкреатического протока (может быть врожденной или приобретенной).
Наследственный панкреатит является аутосомно-доминантным заболеванием, на долю которого приходится 1% случаев. Муковисцидоз, аутосомно-рецессивное заболевание, составляет небольшое количество случаев хронического панкреатита.
Хронический аутоиммунный панкреатит имеет клинические особенности, такие как увеличенной поджелудочной железы, суженного протока поджелудочной железы, циркуляции гамма-глобулина и наличия аутоантител. Причины заболевания почти в 30% случаев являются идиопатическим (самостоятельным).
Тупая травма живота, возникшая в результате несчастного случая, приводит к приобретенному обструктивному хроническому панкреатиту.
Некротические воспаления в поджелудочной железы является типичным ответом на травму. Отложение внеклеточного матрикса и пролиферация фибробластов в поджелудочной железе включает сложное взаимодействие группа гормоноподобных белков, как цитокинов, факторов роста и хемокинов.
При повреждении поджелудочной железы происходит высвобождение белка, который контролирует пролиферацию (трансформирующий ростовой фактор бета) и его локальная экспрессия стимулируют рост мезенхимных клеток и увеличивают синтез белков внеклеточного матрикса, таких как фибронектин, протеогликаны и коллагены.
Существуют доказательства того, что хемокины, семейство небольших цитокинов участвуют в начале и развитии хронического панкреатита.
Провоцирующие факторы хронического панкреатита

На первый план выходит такой фактор, как злоупотребление алкоголем, в связи с этим количество заболеваний стремительно растёт. Это касается как представителей мужского пола, так и женщин, которые частенько любят пригубить.
Вторым основным фактором провоцирующим заболевание является желчнокаменная болезнь, в большинстве выявляется у женщин.
Также триггерами способными спровоцировать хронический панкреатит могут быть лишний вес, ожирение, перенесенные вирусные и бактериальные инфекции.
Бесконтрольное употребление различных препаратов также приводит к заболеванию. Желудок и кишечник сплоченная система, разные неполадки в которой, сразу влияют на близлежащие органы, в их числе и поджелудочная железа.
Симптомы и признаки хронического панкреатита
Симптомы хронического панкреатита проявляются эпизодами тяжести, возникающими в промежутках, наряду с постоянной болью.
Одним из основных симптомов этого заболевания является боль в животе в эпигастральной области, которая иррадиирует в спину, вероятно, из-за обструкции протока поджелудочной железы.
Тяжесть боли может варьироваться: от сильной, что даже требуются опиатные анальгетики, до легкой, еле заметной.
Вторичные симптомы этого состояния включают вздутии живота и появление газов, тошноту, рвоту, снижение аппетита, горечь во рту, экзокринную и эндокринную дисфункцию. Экзокринная дисфункция приводит к потере веса, дефициту белка, диарее и стеаторее. Эндокринная дисфункция приводит к развитию вторичного сахарного диабета.
Возможные осложнения
Хронический панкреатит вызывает постепенное повреждение поджелудочной железы. На ранних стадиях возникают периодические острые эпизоды, вызывающие сильную боль.
Со временем поврежденная ткань поджелудочной железы превращается в заполненные жидкостью камеры, так называемые ложные кисты (псевдокисты). Псевдокисты собирают сок поджелудочной железы и заключают в зернистую или волокнистую ткань, в результате происходят воспаления, внутренние кровотечения.
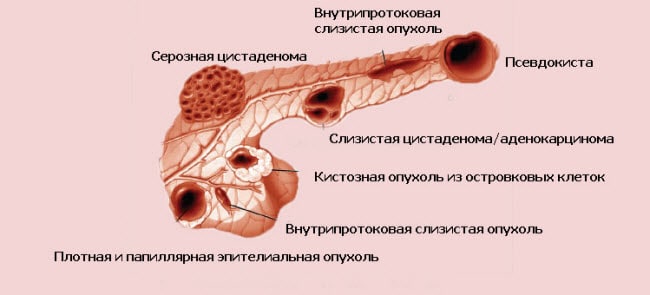
Кроме того, в поджелудочной железе и прилегающих тканях может происходить обширная кальцификация (отложений солей кальция). В системе протоков образуются перетяжки, а со временем, камни поджелудочной железы. Они препятствуют секреции и вызывают накопление пищеварительных соков.
При заболевании поражается эндокринная функция поджелудочной, нарушается выработка инсулина. Если повреждения в поджелудочной железе запущенны сильно, это приводит к значительному расстройству желудка с потерей веса и анорексии, возникает сахарный диабет. В качестве позднего осложнения может возникнуть рак поджелудочной железы.
Проч. не менее страшные осложнения во время заболевания:
- бактериальная инфекция мертвых тканей из-за заражения крови (сепсис);
- сердечно-сосудистый (гемодинамический, циркуляторный) шок;
- нарушение свертывания крови (так называемая коагулопатия потребления);
- стойкое увеличение содержания глюкозы в крови;
- сердечно-сосудистая, дыхательная и почечная недостаточность;
- у алкоголиков, симптомы алкогольной абстиненции (истерический страх и невроз навязчивых состояний) во время курса терапии.
Клиническое обследование
Провести диагностику хронического панкреатита нелегко, потому что визуальные исследования и анализы крови этого заболевания не очень специфичны. Анализы крови используются для оценки уровня ферментов поджелудочной железы, уровня сахара в крови и функционирования печени, и почек.
Стул также может быть проверен на наличие ферментов и жира. Визуальные исследования поджелудочной железы проводятся с помощью компьютерной томографии, рентгенографии, магнитно-резонансной холангиопанкреатографии и трансабдоминального ультразвукового исследования (УЗИ).
Лечение хронического панкреатита
Лечение хронического панкреатита должно быть начато, как только оно будет диагностировано.
Задержка в лечении может вызвать необратимое повреждение поджелудочной железы и привести к хронической боли, которую уже трудно будет вылечить.
Большинство пациентов испытывают облегчение боли при использовании нестероидных противовоспалительных препаратов, таких как ибупрофен и парацетамол, вместе с антиоксидантами. Инъекция может блокировать целиакию, не давая нервам поджелудочной железы сообщать о боли головному мозгу.
Хирургические варианты лечения рассматриваются, при неэффективности традиционной медицины. Операция под названием панкреатоеюностомия обеспечивает облегчение боли почти у 80% больных.
Воспаление поджелудочной железы также можно устранить с помощью процедуры Уиппла (операция ПДР – операция панкреатодуоденальной резекции). Общая панкреатэктомия с аутотрансплантацией островков поджелудочной железы обеспечивает облегчение симптомов.
Также эффективен прием витамина С и Е, метионина и селена для терапии окислительного стресса при хроническом панкреатите.
Как лечить хронический панкреатит в домашних условиях
При терапии заболевания дома отлично помогают семена льна. Для лечения можно воспользоваться следующими 2 эффективными рецептами:
- Кисель с льна: в термос залить 1 литр кипятка, добавить 3 столовых ложки семян льна, закрыть и оставить настаиваться. Средство нужно готовить с вечера, тогда утром останется только взболтать, процедить его и принимать за 30 минут до еды по половине стакана 3 раза в сутки.
- Лечебный отвара. Смешать в эмалированной кастрюле 85 грамм семян льна и 1 литр воды, довести до кипения, варить на медленном огне 2 часа, плотно накрыв крышкой.
Продолжительность терапии хронического панкреатита семенами льна 2-2,5 месяца.
При лечение заболевания в домашних условиях применяются также следующие препараты:
- Пищеварительные препараты ферменты (Панкрал, Панкреатин, Панстал, Фестал) — при лечении любого органа необходимо обеспечивание физиологического покоя, для этого используются ферменты (белки, являющиеся биологическими катализаторами, которые изменяют скорость протекания реакций в организме). Этим препаратам больше 100 лет. Они не содержат элементов зависимости.
- Препараты секретолитики (Дротаверин) — лекарственные средства способствующие понижению выработки поджелудочного сока, иногда они предназначаются раньше ферментных. Из-за того что основная причина, которая заставляет вырабатывать сок, агрессивная среда в желудке, секретолитики подавляют её.
- Спазмолитики (Папаверин, Но-Шпа и проч.) — выписываются для понижения давления в поджелудочном протоке, провоцирующая сильные боли.
Хронический панкреатит относится к патологиям кислотной зависимости, в 90% случаев преследуется повышенная кислотность, в кислой среде нет возможности работать тем же ферментам, из-за этого при комбинации этих лекарственных средств эффективность терапии увеличивается.
Из не лекарственных, хорошо подойдёт к употреблению в домашних условиях минеральные воды:
- Боржоми;
- Ессентуки №4 и №17;
- Смирновская минеральная вода;
- Лужанская;
- Поляна Квасова;
- Минеральная вода Ласточка.
В этих минеральных водах содержится достаточное количество щелочи, которые способствуют быстрой терапии хронического панкреатита.
Диета при хроническом панкреатите: что можно есть и что нельзя?

Состояние поджелудочной имеет большую зависимость от употребляемой пищи. Мясные продукты желательно кушать обезжиренные, постные. При хроническом панкреатите из рациона сразу исключаются:
- сливочное масло;
- кисломолочные продукты;
- жаренное, копчённое;
- маринованные продукты;
- сладкого;
- алкоголь в любом виде.
Они способствуют повышению кислотности в желудке, заставляя поджелудочную в большом количестве вырабатывать пищеварительный сок.
При употреблении жирной пищи, и злоупотребления алкоголя, ферменты само разрушают клетки поджелудочной железы. Из рациона необходимо убрать также сахар, варенье и проч. сладости.
Таблица всех разрешенных и запрещенных продуктов при хроническом панкреатите:
| Разрешено потреблять | Запрещено потреблять |
|
|
Примерное меню на день
Завтрак:
- два яичных белка, омлет со шпинатом;
- один ломтик тоста из цельной пшеницы;
- некрепкий кофе или чай.
Полдник:
- одно яблоко;
- чай.
Обед:
- рис и красная или черная фасоль;
- одна лепешка;
- 100 грамм мяса куриной грудки;
- вода или сок.
Полдник:
- крекеры из цельной пшеницы;
- один банан;
- вода.
Обед:
- тунец консервированный в собственном соку;
- маленький зеленый салат с обезжиренной заправкой или бальзамическим уксусом (без масла);
- вода или сок.
Вечерний ужин (перекус):
- нежирный греческий йогурт с черникой и медом;
- вода или травяной чай.
В жирной пище находится много холестерина, он не растворяется в воде. Важно есть поменьше жиров, масло, колбасы, сало. Нужно принимать, больше рыбы, цельных злаков, и много жидкости, чтобы не допустить обезвоживание организма.
Профилактика и рекомендации
Поскольку большинство случаев хронического панкреатита связано с чрезмерным употреблением алкоголя, отказ от алкоголя может снизить риск развития хронического панкреатита. В серьезных случаях алкогольной зависимости (т. е. алкоголизма) может понадобиться помощь квалифицированного нарколога. Также не забывает придерживаться диете выше.
Прогноз для больных

Прогностическими факторами, связанными с хроническим панкреатитом, являются диагностический возраст, употребление алкоголя, курение и цирроз печени.
В исследовании, проведенном на международном уровне, выживаемость людей с хроническим панкреатитом составила 70% после 10 лет заболевания и 45% после 20 лет. Риск развития рака поджелудочной железы составил 4% через 20 лет.
Распространенными осложнениями заболевания являются механическая обструкция желчного протока и двенадцатиперстной кишки, образование псевдокисты поджелудочной железы.
Псевдокисты развиваются примерно у 10% больных с хроническим панкреатитом. Сахарный диабет и псевдоаневризма являются вторичными осложнениями этого заболевания.
Резюмируя
Воспаление в поджелудочной железе, которое длится в течение короткого промежутка времени (неделя-месяц), называется острым панкреатитом, а тот который длиться 2-3 месяца или в течение более длительного периода, называется хроническим панкреатитом.
Со временем панкреатит приводит к повреждению и рубцеванию поджелудочной железы. Кальциевые камни, которые развиваются в поджелудочной железе, могут блокировать выход или проток поджелудочной железы, который переносит ферменты поджелудочной железы и соки поджелудочной железы в кишечник.
Снижение уровня ферментов поджелудочной железы вызывает нарушение пищеварения, тогда как снижение гормонов поджелудочной железы ухудшает регуляцию сахара в крови.
Низкий уровень ферментов поджелудочной железы приводит к недоеданию из-за плохой абсорбции и потери большего количества жира в кале. Если уровень сахара в крови не поддерживается в пределах нормы, это приводит к диабету.
Источник
1.
Гость
[3407814015] – 07 августа 2014, 20:56
Кто ж знаетот чего? У меня в 20 лет диагностировали. С детсва вся *****…
2.
Гость
[3407814015] – 07 августа 2014, 20:57
Под звездочкая бо ль на я
3.
Гость
[2726008972] – 07 августа 2014, 20:59
Напишите почту, автор, и я вам отвечу.
у меня ставят, а я не верю
5.
о
[200862183] – 07 августа 2014, 21:08
скорее всего стрессы сильные
6.
Гость
[1220838621] – 07 августа 2014, 23:17
Читала статью несколько месяцев назад, что ученые выявили ОК вызывают панкреатит.
Вот и думайте.
7.
Гость
[176016500] – 07 августа 2014, 23:20
Гость
Читала статью несколько месяцев назад, что ученые выявили ОК вызывают панкреатит.
Вот и думайте.
8.
Анна
[451454837] – 07 августа 2014, 23:54
Первый приступ случился в 10 лет, тогда и поставили-хронические изменения поджелудочной железы 2 степени. Я с такой родилась. Сейчас мне 32. Так и живу с этим. Приступы бывают, но споавляют сама. Пью панкреатин, креон, ношпу
9.
Гость
[1280358915] – 08 августа 2014, 10:46
мне тоже ставили в 20 лет. Не знаю, от чего, скорее всего, от неправильного питания (сухомятка, жареное-жирное и т.д.), плюс еще у меня был лишний вес. Похудела, перестала есть вредную еду. Сейчас мне 28, все нормально.
10.
Гость
[119125212] – 08 августа 2014, 14:55
Начался в 22 года от того, что после похудения на продолжительном правильном питании переела жирного. Сейчас 29, приступы бывают редко, проходят сами. Ограничила сладко-жирное и арахис (вот от него очень плохо бывает).
11.
Гость
[157551109] – 08 августа 2014, 20:02
От стрессов( стараюсь не переедать : голод, холод и покой
12.
гость
[2892791327] – 08 августа 2014, 20:11
У меня диагностировали в 27, причем я сама говорила врачам, что у меня болит именно поджелудочная, а меня все это время лечили от гастрита, в результате меня уже был фиброз поджелудочной железы и месяц лежала под капельницей. Сейчас все хорошо, на моем образе жизни, это никак не отражается, доктор меня научил, как только чувствуешь боль, сразу ношпа 3 раза в день + фестал. Но самое главное в этой болезни, диета. При правильном питание, вы забудете вообще о панкреатите.
13.
Гость
[2728490904] – 09 августа 2014, 20:39
У меня в 18 лет начался после трехнедельного пребывания в овцесовхозе на уборочной, где три раза в день в столовой кормили только бараниной, а она очень тяжелая. Сейчас постоянно соблюдаю диету, а если нарушаю, то обязательно закусываю мезимом. Но все равно часто чувство тяжести в животе и вздутие. Очень моя поджелудочная не любит бобовые, капусту, кабачки, тыкву, торты, все кислое и конечно жирное, жареное, острое, консервированное.
14.
Алексей
[4063573561] – 15 сентября 2017, 10:01
гость
У меня диагностировали в 27, причем я сама говорила врачам, что у меня болит именно поджелудочная, а меня все это время лечили от гастрита, в результате меня уже был фиброз поджелудочной железы и месяц лежала под капельницей. Сейчас все хорошо, на моем образе жизни, это никак не отражается, доктор меня научил, как только чувствуешь боль, сразу ношпа 3 раза в день + фестал. Но самое главное в этой болезни, диета. При правильном питание, вы забудете вообще о панкреатите.
Меня зовут Ирина. У меня были серьёзные проблемы со здоровьем, и я вылечила себя без лекарств. Никнейм – это адрес майл почты.
Внимание
Администрация сайта Woman.ru не дает оценку рекомендациям и отзывам о лечении, препаратах и специалистах, о которых идет речь в этой ветке. Помните, что дискуссия ведется не только врачами, но и обычными читателями, поэтому некоторые советы могут быть не безопасны для вашего здоровья. Перед любым лечением или приемом лекарственных средств рекомендуем обратиться к специалистам!
16.
Гость
[2994328673] – 31 октября 2019, 19:44
Анна
Первый приступ случился в 10 лет, тогда и поставили-хронические изменения поджелудочной железы 2 степени. Я с такой родилась. Сейчас мне 32. Так и живу с этим. Приступы бывают, но споавляют сама. Пью панкреатин, креон, ношпу
Источник
