Парентеральное питание при панкреатите

Парентеральное питание при заболевания печени. Парентеральное питание при панкреатитах
Временное или частичное парентеральное питание могут применяться при подготовке больных к хирургическому вмешательству, в послеоперационном периоакта глотания любой этиологии, дисфагия и т. д. ППП предъявляет особо повышенные требования к обеспечению минеральными компонентами и витаминами. Следует помнить, что использование антибиотиков резко сокращает обеспеченность организма витаминами. При кишечных инфекциях, кишечных фистулах, резекции тонкой кишки организм страдает от повышенной потери электролитов и микроэлементов.
Чем дольше пациент находится на полном парентеральном питании, тем острее может сказываться недостаточность минеральных компонентов и витаминов при неадекватном ими обеспечении.
При заболеваниях печени, сопровождающихся печеночной недостаточностью, происходит нарушение метаболизма аминокислот с накоплением в плазме продуктов белкового метаболизма (ароматические аминокислоты, метилмеркаптаны, серотонин, аммоний и др.), что способствует развитию печеночной энцефалопатии (цирроз печени, гепатиты, холестаз, множественные травмы, алкогольные поражения, воздействие токсических продуктов и т. п.). После снятия болевого синдрома и стабилизации функции печени и поджелудочной железы количество вводимого белка и энергетических калорий могут быть увеличены.
У больных с алкогольным поражением печени или холестазом, которые плохо переносят введение жиров с длинноцепочечными триглицеридами, в составе ПП увеличивают удельный вес калорий углеводного происхождения и жировые эмульсии со среднецепочечными триглицеридами.

С большой потерей белковых компонентов связано течение панкреатитов, особенно в острой стадии. Так как острый панкреатит нередко сопровождается печеночной недостаточностью, то в острый период рекомендуется малобелковое и низкокалорийное ПП с применением аминокислотных растворов специального назначения при полном исключенииприема пищи через рот. Продолжительность лечебного голодания с внутривенным обеспечением питательными компонентами зависит от тяжести течения острого панкреатита: при легком течении и рецидивах воспаления — до 7 суток, при средней тяжести — до 8—12 суток и до 18—22 суток — при тяжелом течении заболевания.
Только полная нормализация ферментов поджелудочной железы позволяет пересмотреть схему парентерального питания в сторону увеличения квоты основных питательных компонентов и подключения специализированного энтерального питания.
Использование парентерального питания у больных с заболеваниями легких имеет свои особенности. Выраженный белково-энергетический дефицит сопутствует большинству хронических заболеваний легких, который не всегда удается корригировать средствами натурального или дополнительного энтерального питания. Такие пациенты негативно реагируют на избыток в питательном рационе жидкости, белка и особенно углеводов. В результате метаболизма углеводов (а также избыточного количества белка, не обеспеченного небелковыми калориями) образуется большое количество углекислого газа. При наличии хронических обструктивных поражений легких выведение углекислого газа нарушено, поэтому последствия могут быть весьма серьезными, вплоть до развития респираторного дистресс-синдрома.
Инфузия белка повышает минутную вентиляцию, увеличивая чувствительность к углекислому газу, т. е. увеличение в составе ПП белка может способствовать улучшению вентиляции у больных, которых переводят с искусственной вентиляции на естественное дыхание. Однако избыток белка может вызывать одышку и ухудшение дыхательных функций. Профилактикой подобных явлений может быть поступление белка в дозе 1 г/кг с адекватным его энергетическим обеспечением, при котором соотношение калорий углеводного и жирового происхождения должно быть либо равным, либо составлять 40 : 60 %.
– Вернуться в оглавление раздела “Хирургия”
Оглавление темы “ДВС синдром в хирургии. Парентеральное питание в хирургии”:
1. Гемофильтрация при ДВС синдроме. Синдром массивной гемотрансфузии
2. ДВС синдром в транспланталогии. ДВС синдром при трансплантации печени
3. ДВС-синдром после искусственного кровообращения. Причины ДВС синдрома после искусственного кровообращения
4. Травма. ДВС синдром при травме
5. Гемолитические трансфузионные осложнения. Причины гемолитических осложнений в реанимации
6. ДВС синдром в онкологии. Гемостаз при хронической почечной недостаточности
7. ДВС синдром при хронической почечной недостаточности. ДВС синдром как осложнение беременности
8. Парентеральное питание в хирургии. Принципы парентерального питания
9. Оценка эффективности нутритивной поддержки. Осложнения парентерального питания
10. Парентеральное питание при заболевания печени. Парентеральное питание при панкреатитах
Источник
Воспаление поджелудочной железы, или панкреатит, — серьезное заболевание, способное значительно снизить качество жизни человека. Оно может быть вызвано множеством различных причин и протекать в разных формах, но во всех случаях панкреатит вызывает проблемы с выработкой пищеварительных ферментов, а значит, нарушает саму функцию переваривания пищи и усвоения организмом питательных веществ. Врачами разработана специальная схема лечения этого заболевания, важное место в которой занимает правильное питание.
Основные правила питания при панкреатите
Поджелудочная железа — один из главных участников процесса пищеварения. Вырабатываемые ею ферменты активно расщепляют пищу, способствуя скорейшему и более полному ее усвоению. Здоровая железа с легкостью справляется с этой задачей, производя нужное количество панкреатических энзимов (ферментов). Но при возникновении воспаления чересчур жирная или тяжелая пища вызывает чрезмерно большую нагрузку на орган, еще больше ухудшая его состояние.
При панкреатите в любой его форме следует придерживаться не только жестких правил в выборе продуктов, о которых мы поговорим ниже, но и особых принципов питания, разработанных специально для того, чтобы помочь поджелудочной железе легче справляться с ее главной функцией.
- Во-первых, следует придерживаться правил дробного питания, то есть принимать пищу часто, пять–шесть раз в день небольшими порциями — до 300 г[1].
- Во-вторых, обязательно химическое щажение поджелудочной железы и других органов пищеварения. Для этого из рациона исключают все, что может вызвать их раздражение и спровоцировать слишком активную выработку ферментов. Большинство продуктов отваривают или запекают.
- В-третьих, необходимо механическое щажение органов ЖКТ, то есть употребление в пищу блюд в измельченном или даже протертом виде (при остром панкреатите или обострении хронической формы заболевания).
Важно!
Слишком длительное применение протертых блюд также может привести к угнетению аппетита и похудению, так что при снятии обострения и улучшении состояния больного как можно быстрее переводят на непротертый вариант питания.
- В-четвертых, рацион должен содержать до 60% животного белка, то есть около 200 грамм ежедневно[2].
- В-пятых, ограничивается количество жиров до 50 г в день с равномерным их распределением по приемам пищи в течение дня. Жиры разрешено использовать только для приготовления блюд, как самостоятельное блюдо они запрещены. Например, от бутерброда со сливочным маслом придется отказаться, поскольку излишняя жировая нагрузка с большой вероятностью спровоцирует обострение заболевания и ухудшит его течение.
- В-шестых, следует ограничить количество ежедневно употребляемого в пищу сахара и сахаросодержащих продуктов до 30–40 г в день, при этом содержание углеводов должно оставаться обычным, до 350 г в день. Разрешается заменить сахар на ксилит или другие сахарозаменители.
- В-седьмых, исключается употребление продуктов, вызывающих повышенное газообразование (метеоризм).
- В-восьмых, ограничивается потребление соли. Разрешенная норма — три–пять грамм день.
О том, какие именно продукты разрешены при воспалении поджелудочной железы, а какие строго запрещены, мы расскажем ниже.
Что можно есть при панкреатите в зависимости от форм заболевания
При хроническом панкреатите в стадии стойкой ремиссии больной должен питаться в соответствии с основными требованиями, но при этом пища не обязательно должна быть измельченной или протертой. Целью диеты при хроническом панкреатите является обеспечение полноценного питания, уменьшение воспалительного процесса в поджелудочной железе, восстановление ее функций.
Из рациона исключают жареные блюда, продукты, способствующие брожению в кишечнике и богатые эфирными маслами, а также все раздражающие слизистые оболочки ЖКТ приправы и специи, экстрактивные вещества. Например, в мясе содержатся экстрактивные вещества, которые подразделяются на азотистые и безазотистые. В одном килограмме мяса содержится в среднем 3,5 г азотистых экстрактивных веществ. Больше всего азотистых экстрактивных веществ в свинине: общее их содержание достигает 6,5 г в одном килограмме мышечной ткани. Наименьшее количество экстрактивных веществ отмечается в баранине — 2,5 г на один килограмм мышц. В связи с этим в случаях, когда необходимо ограничение экстрактивных веществ, может быть рекомендована нежирная баранина.
Азотистые экстрактивные вещества — это карнозин, креатин, ансерин, пуриновые основания (гипоксантин) и др. Основное значение экстрактивных веществ заключается в их вкусовых свойствах и стимулирующем действии на секрецию пищеварительных желез.
Безазотистые экстрактивные вещества — гликоген, глюкоза, молочная кислота — содержатся в мясе в количестве около 1%. По своей активности они значительно уступают азотистым экстрактивным веществам.
Мясо взрослых животных богаче экстрактивными веществами и имеет более выраженный вкус, чем мясо молодых животных. Этим и объясняется то, что крепкие бульоны могут быть получены только из мяса взрослых животных. Экстрактивные вещества мяса являются энергичными возбудителями секреции желудочных желез, в связи с чем крепкие бульоны и жареное мясо в наибольшей степени возбуждают отделение пищеварительных соков. Вываренное мясо этим свойством не обладает, и поэтому оно широко используется в диетическом, химически щадящем рационе, при гастритах, язвенной болезни, заболеваниях печени и других болезнях органов пищеварения.
Блюда готовят на пару или запекают. Такой тип питания обычно рекомендуется на длительное время, чтобы дать поджелудочной железе возможность восстановиться. Перечень продуктов, разрешенных при хроническом панкреатите, довольно широк, так что у больного есть возможность питаться не только правильно, но и вкусно.
Лечебное питание при острой форме панкреатита и при обострении хронического панкреатита практически одинаково. В первый день заболевания оно входит в систему экстренной помощи при приступе и направлено на снижение болевых ощущений и активности поджелудочной железы. Традиционная формула — «холод, голод и покой» — как нельзя лучше отражает принципы лечения острого панкреатита и обострения хронической формы.
Для создания поджелудочной железе функционального покоя организм больного обеспечивают необходимыми питательными веществами (как правило, аминокислотами и витаминами) с помощью так называемого парентерального питания, то есть путем внутривенной инфузии (введения), минуя ЖКТ. В некоторых случаях, если у больного нет рвоты и признаков гастростаза, то есть замедления деятельности желудка, разрешается пить щелочную минеральную воду или некрепкий чай, примерно 1,5 литра в сутки. Примерно на вторые или третьи сутки пациента постепенно переводят на ограниченное энтеральное питание, а затем и на полноценное.
Лечебное питание при остром панкреатите и обострении хронической формы отличается рядом особенностей. Прежде всего, необходимо как можно скорее ввести в рацион пациента нужное количество белков, поскольку они необходимы для синтеза ингибиторов ферментов, подавляющих выработку последних поджелудочной железой. Для снижения нагрузки на орган иногда используют специальные смеси для энтерального питания, принимаемые через зонд или трубочку. Примерно спустя две недели пациенту разрешается расширенная диета с химическим и механическим щажением органов.
Больным в этот период рекомендуются различные виды слизистых супов на отварах круп или овощных бульонах, рубленые паровые блюда из нежирных сортов мяса и рыбы, паровые белковые омлеты, овощные и фруктовые пюре, свежеприготовленный творог, некрепкий чай, отвар шиповника, компоты, кисели. Соль для приготовления блюд не используется.
Лечебная диета «Стол № 5 п»: список продуктов
При диагностировании панкреатита больной вместе с медикаментозным лечением получает и рекомендацию по лечебному питанию. Специально для больных панкреатитом был разработан особый вариант диеты № 5, рекомендованной при заболеваниях печени и желчного пузыря, — диета № 5 п.
Существует два варианта этой диеты. Первый показан при остром панкреатите и обострении хронического, его назначают после голодания примерно на неделю. Калорийность рациона составляет 2170–2480 ккал.
Второй вариант, назначаемый при хроническом панкреатите в стадии ремиссии, отличается повышенным содержанием белков, суточный рацион при этой диете должен иметь энергетическую ценность примерно 2440–2680 ккал.
Примерное меню на один день согласно диете №5 п (второй вариант):
- завтрак: овсяная каша на воде, творожное суфле, морковный сок;
- второй завтрак: печеное яблоко;
- обед: суп-пюре их кабачков и моркови, рулет из говядины с тыквенным пюре, кисель ягодный;
- полдник: несдобное печенье, некрепкий чай;
- ужин: котлеты из судака на пару с цветной капустой, компот.
Список продуктов, разрешенных диетой № 5 п, выглядит следующим образом:
- Каши и крупы: манная, овсяная, гречневая ядрица, рис, приготовленные на воде.
- Молочные продукты: творог 1% жирности, простокваша и кефир с низким содержанием жира, нежирные сорта сыров.
- Супы: слизистые на отварах круп, овощные супы, супы на основе вторичных мясных бульонов, супы-пюре.
- Мясо и рыба: курица (грудка), кролик, нежирная говядина, индейка, треска, хек, минтай, щука, судак, камбала и другие нежирные сорта, отваренные или приготовленные на пару в виде биточков, котлет, фрикаделек, рулетов.
- Овощи и фрукты: кабачки, картофель, капуста брокколи, капуста цветная, морковь, томаты (с осторожностью), огурцы, тыква, сладкие яблоки и груши (желательно в печеном виде), сухофрукты. Овощи отваривают, иногда протирают.
- Соусы: неострые белые соусы типа бешамель, на овощном отваре, фруктово-ягодные.
- Сладкое: фруктовые и ягодные кисели, муссы, желе, зефир (в небольшом количестве), мед, пастила, некоторые сорта несдобного печенья.
- Другие продукты: масло сливочное и растительное для приготовления блюд, яйца куриные (белки), хлеб пшеничный вчерашний.
- Напитки: соки — морковный, тыквенный, абрикосовый, шиповниковый, минеральная вода, некрепкий чай.
Расширение диеты при улучшении самочувствия разрешено проводить только в пределах списка разрешенных блюд, не нарушая технологию приготовления и не превышая рекомендуемого объема.
Продукты, запрещенные при воспалении поджелудочной железы
Диетой № 5 п строго запрещено употребление в пищу следующих продуктов:
- Каши и крупы: горох, фасоль, ячневая и кукурузная крупа.
- Молочные продукты: молоко, сметана, сливки с повышенной жирностью, твердые сыры, жирный творог.
- Супы: на основе крепких мясных и рыбных бульонов, а также с пережаренными овощами в качестве заправки: борщ, рассольник, щи, уха.
- Мясо и рыба: жирные сорта рыбы — семга, форель, лососевая икра, копченая и соленая рыба, рыбные консервы, жирные свинина и говядина, колбаса, копчености, гусь, утка, мясные консервы.
- Овощи и фрукты: все овощные и фруктовые консервы, капуста белокочанная, лук, редис, баклажаны, болгарский перец.
- Соусы: кетчуп, аджика, горчица и все острые соусы.
- Сладкое: шоколад, мороженое, песочное тесто, кондитерские кремы.
- Другие продукты: жиры животного происхождения, ржаной хлеб и любая сдоба, грибы в любом виде.
- Напитки: соки — апельсиновый, виноградный, вишневый, томатный, газированные напитки, любой алкоголь, крепкий чай и кофе.
Нарушение диеты может спровоцировать приступ даже в том случае, если состояние больного длительное время было стабильным.
Важность ферментов при переваривании пищи
Переваривание пищи в организме идет при участии ферментов сразу нескольких видов, вырабатываемых желудком, поджелудочной железой и тонким кишечником. Каждый из энзимов отвечает за расщепление определенных составляющих пищи. При этом вырабатываются ферменты, расщепляющие:
- белки — протеазы (трипсин, химотрипсин);
- нуклеиновые кислоты — нуклеазы;
- жиры — липазы (стеапсин);
- углеводы — амилаза.
При возникновении воспаления поджелудочной железы ее способность к синтезированию ферментов существенно снижается, возникает ферментная недостаточность. Это состояние проявляется нарушением пищеварительных функций организма и всасывания им питательных веществ, возникает ряд неприятных симптомов, таких как жидкий обильный стул, обезвоживание организма, симптомы витаминной недостаточности и анемия. Может резко снизиться масса тела, нередко возникает изжога, тошнота, рвота, метеоризм. Продолжительная ферментная недостаточность очень опасна, так как без должного лечения она приводит к полному истощению организма.
Итак, правильное питание в сочетании с ферментной терапией, направленной на восполнение недостатка экзимов, вполне способно снизить неприятные проявления панкреатита и ферментной недостаточности. Самое главное — четко выполнять все назначения лечащего врача, не допуская самодеятельности в лечении.
Источник
Энтеральное питание представляет собой лечебное или дополнительное искусственное питание специальными смесями. Применяется к больным, которые находятся в критическом состоянии либо не могут восполнить пищевые потребности с помощью обычной еды (пищевая недостаточность).
Такое питание позволяет поддерживать нормальное функционирование организма, иммунитет и предотвращать осложнение недуга развитием инфекционных процессов.
Что означает нутриционная поддержка?
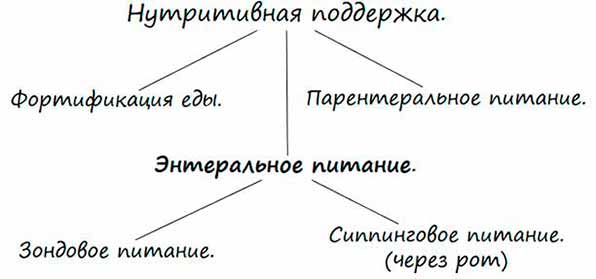
Нутриционная поддержка представляет собой обеспечение поступления в организм питательных веществ и полезных элементов путем приема/введения специальных смесей в случаях, когда больной не может удовлетворить питательные потребности организма обычной едой.
В средствах информации ее еще могут называть клиническим, искусственным питанием, нутритивной поддержкой.
Существует два вида нутриционной поддержки:
- Парентральная – питательные вещества вводят внутривенно.
- Энтеральная – смеси принимаются через ротовую полость или вводятся в желудок/кишечник при помощи зонда, наложенную на желудочно-кишечную область стому.
Показанием для использования данной поддержки является питательная недостаточность, когда человек вследствие критического, послеоперационного состояния, серьезной патологии не имеет возможности восполнять питательные нужды обычным способом и привычной едой.
К критериям такой недостаточности относятся следующие показатели:
- индекс массы тела: девятнадцать и меньше;
- дефицит массы: десять процентов;
- количество общего белка – меньше 60 г/л;
- количество альбумина – меньше 35 г/л;
- лимфоциты – меньше 1800 в мм3 крови.
В зависимости от тяжести недуга, возможности пациента употреблять пищу и способностей организма ее усваивать в полном объеме, нутриционное питание может быть полным, неполным и дополнительным.
В каких случаях необходима питательная поддержка организма?

Нарушение питания приводит к ослаблению иммунитета, развитию инфекций, ухудшению вентиляционных возможностей, ослаблению дыхательных мышц, нарушению работоспособности всех органов и систем. В результате значительно повышается риск смерти больного.
Нутритивная поддержка дает возможность поддерживать жизнедеятельность пациента, функционирование его внутренних органов в критических состояниях или при тяжелых заболеваниях, помогает предотвратить осложнение болезней и летальный исход вследствие недостаточности питательных веществ, предупредить развитие инфекций, сократить послеоперационную летальность, поддерживать иммунитет.
Таким образом, нутриционная поддержка может осуществляться в следующих случаях:
- Белково-энергетическая недостаточность и невозможность ее восполнить обычным питанием.
- Критические состояния.
- Онкозаболевания.
- Проведение радиотерапии.
- Тяжелое нарушение процессов переваривания и усваивания пищи при заболеваниях органов ЖКТ (например, панкреатит, перитонит, энтероколит, обструктивное поражение пищевода), синдром патологии всасывания питательных веществ стенками кишечника.
- Интенсивная потеря массы тела даже при калорийном питании у больных туберкулезом, муковисцидозом, анорексией, СПИДом, ВИЧ-инфицированных.
- Интенсивная потеря массы тела у детей неизвестной этимологии либо в случае поражения болезнью.
- Нарушение пищеварительных, обменных процессов при заболеваниях инфекционного характера.
- Невозможность употреблять пищу естественным путем через рот.
- Затяжной стоматит, нарушение жевательных функций, которые приводят к потере веса.
- Тяжелые ожоги, травмы, отравления.
- Необходимость восстановления организма в послеоперационный период (это могут быть операции разного характера, не только на органах ЖКТ), в том числе при наличии осложнений.
- Тяжелые черепно-мозговые травмы и травматические поражение лица, сопровождающиеся потерей сознания.
- Некоторые виды психических болезней, нервных расстройств (например, нервная анорексия, нервная булимия, тяжелое депрессивное состояние, фобии, патология Паркинсона).
Противопоказания для искусственного питания
Искусственное питание не применяется, если нарушения в питании не большие и человек может обеспечить потребности в полезных веществах естественным путем обычной пищей.
Энтеральное питание не применяется при:
- Непереносимости смеси.
- Электролитных нарушениях.
- Недостаточности кровообращения.
- Острой недостаточности почек и печени.
- Тромбоэмолии.
- Потере веса при прогрессирующем поражении раком, устойчивым к проводимой терапии.
- Быстро прогрессирующем раке, который хорошо поддается терапии.
- Непрекращающаяся рвота.
- В большинстве случаев осуществления химиотерапии.
- Развитии шока.
- Превышении уровня сывороточного лактата 3-4 ммоль на литр.
- Гипоксии, когда рО меньше 50 мм.рт.ст.
- Ацидозе, когда уровень кислотности меньше 7,2 ед., а рО больше 80 мм.рт.ст.
- Тяжелых осложнениях после операции.
- Тяжелых травмах и гнойно-септических процессах.
- Кишечной непроходимости.
- Патологии всасывательных процессов в кишечнике.
- Кровотечении в желудке либо кишечнике.
В этих случаях используется парентеральное питание (внутривенное). Следует отметить, что абсолютных противопоказаний для парентерального питания не существует, так как для жизнедеятельности организм нуждается в питательных веществах. Единственным относительным противопоказанием такой поддержки может быть процесс проведения операции.
Алгоритм энтеральной терапии при панкреатите
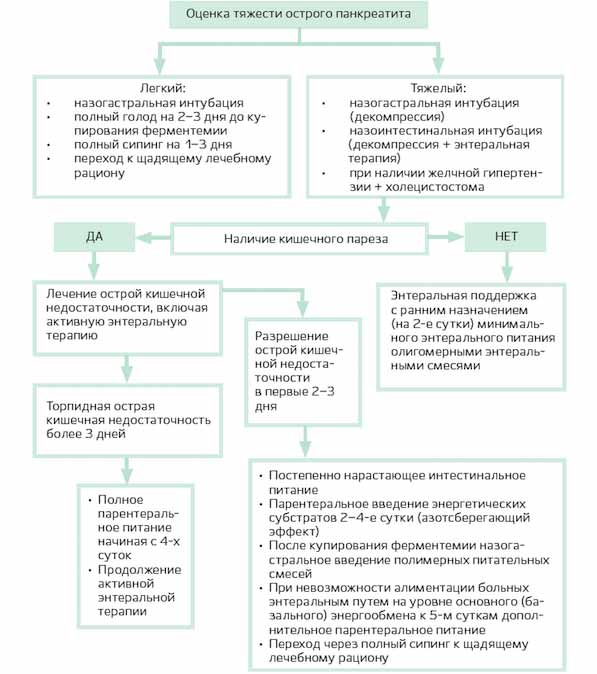
Если у больного легкая форма острого панкреатита, первые 2 дня показан полный голод. После купирования острого воспалительного процесса разрешается употребление негазированной щелочной минеральной воды и полимерных изонитрогенных изокалорических смесей (Нутриэн, Джевити-1, Нутризон):
- В первые сутки употребляется по 100 мл состава шесть раз в день.
- На вторые сутки — по 150 мл состава шесть раз в день.
- На четвертые-пятые сутки при положительной реакции организма на смеси осуществляется переход на щадящий рацион питания.
При тяжелом остром панкреатите обычно устанавливают назогастральный и эндоскопически назоинтестинальный зонды. Последний устанавливают для уменьшения давления на стенки верхнего отдела кишечника, выведения токсической жидкости и осуществления энтеральной терапии для профилактики непроходимости кишечника. После изъятия эндоскопа проверяется правильное месторасположение зонда (сбоку от трейтцевой связки на 30-40 см).
Энтеральное питание при панкреатите осуществляется согласно следующему алгоритму:
- Внутрикишечное капельное введение через назоинтестинальный зонд приготовленного цитопротективного раствора (один пакетик Регидрона, разведенного в одном литре воды и с добавлением 1 грамма аскорбиновой кислоты и 10 мл цитофлавина) либо смеси Интестамин с электролитами, антиоксидантами и глутамином.
- Спустя два часа проверяют наличие остатков введенного раствора (если количество остатков больше 100 мл – цитопротективный раствор вводится в прежнем количестве и часовом режиме, если объем меньше 100 мл — инфузионный объем увеличивают на половину и контролируют остатки каждые три часа).
- На вторые сутки параллельно с введением цитопротективного раствора капельно начинают вводить энтеральное питание (до 300 миллилитров в день). Это должен быть изокалорический двадцатипроцентный раствор олигомерной смеси (например, Пептамен, Нутризон Пептисорб), скорость введения – 60 миллилитров в час.
- Если смесь переносится хорошо, на следующий день ее объем увеличивается вдвое, скорость введения сохраняется прежней. Если питание переносится плохо, вздувается живот, чувствуются боли — скорость введения веществ замедляется в два раза. Если признаки расстройства органов ЖКТ сохраняются — на полдня или день нужно отменить введение смесей и вводить только глюкозный электролитный раствор и энтеропротекторы.
- Параллельно с питанием в первые дни через каждые три часа обязательно вводятся энтеросорбенты (Смекта, Полисорб), и четыре раза в день пробиотики (Хилак Форте по 2 мл на прием).
- Если больной хорошо переносит олигомерные смеси, на третий день половину объема питания можно заменить полимерными изонитрогенными изокалорическими составами.
- На 5 сутки можно принимать олигомерные смеси в большем количестве или переходить на полимерные гиперкалорические гипернитрогенные смеси (Нутризон энергия, Джевити 1,5, Нутрикомп энергия). Лучше всего, если это будут энтеральные смеси с растворимой клетчаткой, имеющие бифидо-, лактогенный, трофический, энтеросорбирующий эффект.
- На пятый-шестой день питания больному нужно обеспечивать 25 ккал, а также 1 грамм белков на килограмм массы тела в день.
- Если на десятый день терапии сохраняется гипергликемия, нужно использовать диабетические полимерные составы.
Когда симптомы острого панкреатита будут купированы, после специального водного теста допускается постепенные переход на питание через назогастральный зонд.
Применяемые смеси

Энтеральные смеси при панкреатите вводятся после купирования острой амилаземии. Как правило, это 2-3 день поступления больного в стационар. Их вводят согласно определенной последовательности.
На третьи сутки вводятся олигомерные изонитрогенные изокалорические смеси. На четвертый день вводятся полимерные изонитрогенные изокалорические смеси. На пятый день можно употреблять увеличенное количество полимерных изонитрогенных изокалорических смесей или перейти на полимерное гиперкалорическое гипернитрогенное питание.
| Вид | Название | Белки | Углеводы | Жиры | Калории на 1 мл. | Возраст | Цена |
| Олигомерные (полуэлементные, практически полностью всасываются) | Пептамен Энтрал 400 г) | 5 | 12,7 | 3,7 | 1,25 | с 1 года | 760 руб. |
| Нутризон Пептисорб (500 г) | 4 | 17,6 | 1,7 | 1 | с 1 года (детям 1-3 лет только как доп. питание) | 1 058 руб. | |
| Нутриэн Элементаль (500 г) | 4, 1 | 13,7 | 3,2 | 1 | с 3 лет | 974 руб. | |
| Полимерные изонитрогенные изокалорические (полноэлементные, малокалорийные составы с небольшим количеством белков) | Нутризон | 4 | 12,3 | 3,9 | 1,25 | с 1 года | 435 руб. за 1 литр |
| Нутриэн Стандарт 350 г | 4,3 | 12,2 | 3,8 | 0,5-2 ккал | с 3 лет | 520 руб. | |
| Нутрикомп Стандарт 500 мл | 3,8 | 13,7 | 3,8 | 1 | с 1 года | 245 руб. | |
| Фрезубин Оригинал 500 мл | 3,8 | 13,8 | 3,4 | 1 | с 1 года | 231 руб. | |
| Полимерные гипернитрогенные гиперкалорические (полноэлементные составы, насыщенные белками и с большей калорийностью) | Джевити 1,5 (содержит пищевые волокна — 12 г/л и фруктоолигосахариды 10 г/л) | 6,38 | 20,1 | 4,9 | 1,5 | с 2 лет | от 600 руб. за 1л. |
| Нутридринк | 6 | 18,4 | 5,8 | 1,5 | с 3 лет | 202 руб. за 200 мл | |
| Нутризон Энергия | 6 | 18,3 | 5,8 | 1,5 | с 1 года | 610 руб. за 1 литр | |
| Нутрикомп Энергия (содержит пищевые волокна) | 7,5 | 18,8 | 5 | 1,5 | с 1 года | 313 руб. за 0, 5 л. |
Количество белков, жиров и углеводов, представленное в таблице, рассчитано на 100 мл продукта.
Смеси также обогащены минеральными элементами (кальцием, фосфором, калием, магнием, натрием, железом, марганцем, йодом и т.д.), витаминами А, Д, Е, К, В, РР. Некоторые из полимерных составов содержат пищевые волокна. Детям в возрасте от 1 до 6-10 лет составы необходимо давать с осторожностью, под наблюдением врача.
При воспалении тканей и протоков поджелудочной железы чаще всего применяют состав от Нутридринк. При панкреатите принимать его не только полезно, но и вкусно. В продаже есть смеси с большим выбором разного вкуса: банан, ваниль, кофе, клубника. Это один из полимерных составов, который обладает приятными вкусовыми качествами, качественным, легкоусвояемым белком, оптимальным соотношением жирных кислот.
Также можно найти Нутрикомп с привкусом ванили. Большинство остальных составов обладают нейтральным вкусом.
Загрузка…
Источник
