Патогенез при остром панкреатите
Патогенез острого панкреатита
Наиболее признанной является ферментативная теория ОП, согласно которой проявления заболевания складываются в результате общего и локального действия ферментов поджелудочной железы.
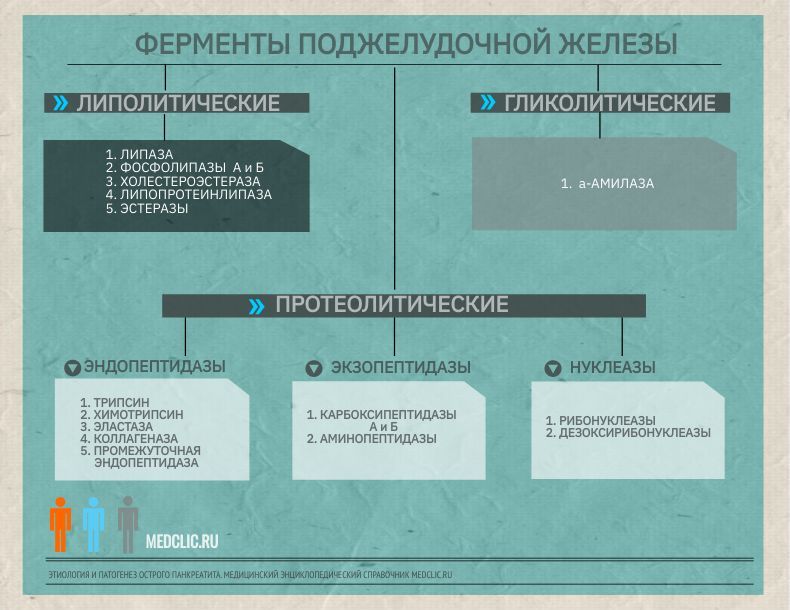
Ферменты поджелудочной железы
Фазы патогенеза
Развитие острого панкреатита происходит с последовательной сменой фаз:
- Липолиз;
- Протеолиз;
- Демаркационное воспаление и нарушение микроциркуляции;
- Панкреатическая токсемия.
Липолиз
При воздействии этиологических факторов активируются липаза и фосфолипазы. Фосфолипазами повреждается мембрана клеток, липаза, попадая в клетку вызывает гидролиз триглицеридов с образованием жирных кислот – происходит жировой некроз.
При благоприятном течении вокруг очага жирового некроза формируется демаркационная воспалительная реакция, процесс может отграничиться и этим завершиться.
При неблагоприятном течении начинается следующая фаза.
Протеолиз
- В результате жирового некроза и накопления жирных кислот снижается внутриклеточный pH, что ведет к активации трипсина.
- Трипсин высвобождает и активирует ферменты клеточных лизосом:
- Эластазу;
- Коллагеназу;
- Карбоксипептидазу;
- Химотрипсин.
- Эластаза разрушает соединительную ткань, очаги некроза расширяются и сливаются.
Демаркационное воспаление и нарушение микроциркуляции
- Вокруг очагов некроза расширяется зона демаркационного воспаления, активируется калликреин-кининовая, тромбиновая и плазминовая системы.
- Активированные кинины увеличивают проницаемость сосудистой стенки, вызывают нарушения микроциркуляции, нарастание отека, экссудация в брюшную полость и парапанкреатическую клетчатку.
- Прогрессируют лимфотромбозы, отек, протеолиз и липолиз, формируется геморрагический некроз.
- Активированная фосфолипаза стимулирует выработку простагландинов и других медиаторов воспаления, что ведет к системным нарушениям гемодинамики, сердечной деятельности и дыхательной недостаточности.
Фаза панкреатической токсемии
Цитокины и токсины, образующиеся в поджелудочной железе, в экссудате брюшной полости, в забрюшинной клетчатке поступают в систему воротной вены и затем через общую циркуляцию достигают органы-мишени:
- Печень;
- Легкие;
- Сердце;
- Мозг;
- Почки.
Прогрессирующее нарушение деятельности которых ведет к развитию шока и полиорганной недостаточности, определяющие тяжесть состояния больного при остром панкреатите.
Фазы заболевания
Первая фаза. Продолжительность составляет порядка двух недель, когда формируется генерализованная воспалительная реакция и явления некроза носят асептический характер. Состояние пациента зависит от тяжести панкреатической токсемии. При быстром прогрессировании процесса развитие шока и полиорганной недостаточности возможно в первые 72 ч, что является причиной неблагоприятных исходов.
Вторая фаза. К асептическому процессу присоединяется бактериальная инфекция, в результате чего развиваются поздние инфекционные осложнения. Явления шока и полиорганной недостаточности на данном этапе заболевания имеют инфекционно-токсическую природу. Инфицированный панкреонекроз также дает высокий процент неблагоприятных исходов.
Источник
Острый панкреатит – воспаление поджелудочной железы. Симптомы острого панкреатита: острая, нестерпимая боль в области живота. В зависимости от того, какая часть железы воспалена, локализация боли возможна в правом или в левом подреберье, в подложечной области, боль может быть опоясывающей. Хронический панкреатит сопровождается потерей аппетита, нарушением пищеварения, острыми болями (как при острой форме), возникающими после употребления жирной, острой пищи или алкоголя.
Общие сведения
Панкреатит – заболевание, характеризующееся развитием воспаления в ткани поджелудочной железы. По характеру течения панкреатит разделяют на острый и хронический. Острый панкреатит занимает третье место среди заболеваний брюшной полости острого течения, требующих лечения в хирургическом стационаре. Первое и второе место занимают острые аппендицит и холецистит.
Согласно данным мировой статистики, в год острым панкреатитом заболевает от 200 до 800 человек из миллиона. Это заболевание чаще встречается у мужчин. Возраст больных колеблется в широких пределах и зависит от причин развития панкреатита. Острый панкреатит на фоне злоупотребления алкоголем возникает в среднем в возрасте около 39 лет, а при панкреатите, ассоциированном с желчекаменной болезнью, средний возраст пациентов – 69 лет.

Острый панкреатит
Причины
Факторы, способствующие возникновению острого панкреатита:
- злоупотребление алкоголем, вредные пищевые привычки (жирная, острая пища);
- желчекаменная болезнь;
- инфицирование вирусом (свинка, вирус Коксаки) или бактериальное заражение (микоплазма, кампилобактерии);
- травмы поджелудочной железы;
- хирургические вмешательства по поводу других патологий поджелудочной железы и желчевыводящих путей;
- прием эстрогенов, кортикостероидов, тиазидных диуретиков, азатиоприна, других лекарственных средств с выраженным патологическим действием на поджелудочную железу (медикаментозный панкреатит);
- врожденные аномалии развития железы, генетическая предрасположенность, муковисцидоз;
- воспалительные заболевании органов пищеварения (холецистит, гепатит, гастродуоденит).
Патогенез
В развитии острого воспаления поджелудочной железы согласно самой распространенной теории основным фактором выступает повреждение клеток преждевременно активированными ферментами. В нормальных условиях пищеварительные ферменты вырабатываются поджелудочной железой в неактивной форме и активизируются уже в пищеварительном тракте. Под воздействием внешних и внутренних патологических факторов механизм выработки нарушается, ферменты активизируются в поджелудочной железе и начинают переваривание ее ткани. Результатом становится воспаление, развивается отек ткани, поражаются сосуды паренхимы железы.
Патологический процесс при остром панкреатите может распространяться на близлежащие ткани: забрюшинную клетчатку, сальниковую сумку, брюшину, сальник, брыжейку кишечника и связки печении ДПК. Тяжелая форма острого панкреатита способствует резкому повышению уровня различных биологически активных веществ в крови, что ведет к выраженным общим нарушениям жизнедеятельности: вторичные воспаления и дистрофические расстройства в тканях и органах – легких, печени, почках, сердце.
Классификация
Острый панкреатит классифицируется по степени тяжести:
- легкая форма протекает с минимальным поражением органов и систем, выражается в основном интерстициальным отеком железы, легко поддается терапии и имеет благоприятный прогноз к быстрому выздоровлению;
- тяжелая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях, либо местными осложнениями (некроз тканей, инфицирование, кисты, абсцессы).
Тяжелая форма острого панкреатита может сопровождаться:
- острым скоплением жидкости внутри железы либо в околопанкреатическом пространстве, которые могут не иметь грануляционных или фиброзных стенок;
- панкреатическим некрозом с возможным инфицированием тканей (возникает ограниченная или разлитая зона отмирающей паренхимы и перипанкреатических тканей, при присоединении инфекции и развитием гнойного панкреатита повышается вероятность летального исхода);
- острой ложной кистой (скоплением панкреатического сока, окруженным фиброзными стенками, либо грануляциями, которое возникает после приступа острого панкреатита, формируется в течение 4 и более недель);
- панкреатическим абсцессом (скопление гноя в поджелудочной железе или близлежащих тканях).
Симптомы острого панкреатита
Характерные симптомы острого панкреатита.
- Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, иррадиировать под левую лопатку. Боль носит выраженный постоянный характер, в положении лежа на спине усиливается. Усиление боли происходит и после приема пищи, особенно – жирной, острой, жареной, алкоголя.
- Тошнота, рвота. Рвота может быть неукротимой, содержит желчь, не приносит облегчения.
- Повышение температуры тела.
- Умеренно выраженная желтушность склер. Редко – легкая желтуха кожных покровов.
Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога), кожными проявлениями (синюшные пятна на теле, кровоизлияния в области пупка).
Осложнения
Опасность острого панкреатита заключается в высокой вероятности развития тяжелых осложнений. При инфицировании воспаленной ткани железы бактериями, обитающими в тонком кишечнике, возможен некроз участков железы и возникновение абсцессов. Это состояние без своевременного лечения (вплоть до хирургического вмешательства) может закончится летальным исходом.
При тяжелом течении панкреатита может развиться шоковое состояние и, как следствие, полиорганная недостаточность. После развития острого панкреатита в ткани железы могут начать формироваться псевдокисты (скопления жидкости в паренхиме), которые разрушают структуру железы и желчных протоков. При разрушении псевдокисты и истечении ее содержимого возникает асцит.
Диагностика
Диагностику панкреатита гастроэнтерологи осуществляют на основании жалоб, физикального осмотра, выявления характерных симптомов. При измерении артериального давления и пульса зачастую отмечают гипотонию и тахикардию. Для подтверждения диагноза служат лабораторные исследования крови и мочи, МСКТ и УЗИ органов брюшной полости, МРТ поджелудочной железы.
- Биохимия крови. При исследовании крови в общем анализе отмечаются признаки воспаления (ускорена СОЭ, повышено содержание лейкоцитов), в биохимическом анализе крови обнаруживают повышение активности панкреатических ферментов (амилаза, липаза), возможна гипергликемия и гипокальциемия. Может отмечаться билирубинемия и повышения активности печеночных ферментов.
- Биохимия мочи. Проводят определение концентрации ферментов в моче. При диагностировании острого панкреатита берут биохимический анализ мочи и определяют активность амилазы мочи.
- Инструментальные методы. Визуальное исследование поджелудочной железы и близлежащих органов (УЗИ, КТ, МРТ) позволяет выявить патологические изменения паренхимы, увеличение органа в объеме, обнаружить абсцессы, кисты, наличие камней в желчных протоках.

КТ ОБП. Признаки острого панкреатита: отек, диффузная неоднородность структуры поджелудочной железы.
Дифференциальную диагностику острого панкреатита проводят с:
- острым аппендицитом и острым холециститом;
- перфорациями полых органов (прободные язвы желудка и кишечника);
- острой кишечной непроходимостью;
- острым желудочно-кишечным кровотечением (кровоточащая язва желудка и 12п. кишки, кровотечение из варикозных вен пищевода, кишечное кровотечение);
- острый ишемический абдоминальный синдром.
Лечение острого панкреатита
При остром панкреатите показана госпитализация. Всем пациентам предписан постельный режим. Основными целями терапии является снятие болевого синдрома, снижение нагрузки на поджелудочную железу, стимуляция механизмов ее самовосстановления.
Терапевтические меры:
- новокаиновая блокада и спазмолитики для снятия выраженного болевого синдрома;
- голод, лед на область проекции железы (создание локальной гипотермии для снижения ее функциональной активности), питание осуществляют парентеральное, желудочное содержимое аспирируют, назначают антациды и ингибиторы протонной помпы;
- дезактиваторы панкреатических ферментов (ингибиторы протеолиза);
- необходимая коррекция гомеостаза (водно-электролитного, кислотно-основного, белкового баланса) с помощью инфузии солевых и белковых растворов;
- дезинтоксикационная терапия;
- антибиотикотерапия (препараты широкого спектра действия в больших дозировках) в качестве профилактики инфекционных осложнений.
Хирургическое лечение
Хирургическая тактика показана в случае выявления:
- камней в желчных протоках;
- скоплений жидкости в железе или вокруг нее;
- участков панкреатического некроза, кист, абсцессов.
К операциям, проводимым при остром панкреатите с образованием кист или абсцессов, относятся: эндоскопическое дренирование, марсупиализация кисты, цистогастростомия и др. При образовании участков некроза, в зависимости от их размера, проводят некрэктомию или резекцию поджелудочной железы. Наличие камней является показанием к операциям на протоке поджелудочной железы.
К хирургическому вмешательству могут прибегать и в случае сомнений в диагностики и вероятности пропустить другое хирургическое заболевание, требующее хирургического лечения. Послеоперационный период подразумевает интенсивные меры профилактики гнойно-септических осложнений и восстановительную терапию.
Лечение легкой формы панкреатита, как правило, не представляет трудностей, и положительная динамика отмечается уже в течение недели. Для излечения от тяжелой формы панкреатита требуется заметно больше времени.
Прогноз и профилактика
Прогноз при остром панкреатите зависит от его формы, адекватности терапии и наличия осложнений. Легкая форма панкреатита обычно дает благоприятный прогноз, а при некротических и геморрагических панкреатитах высока вероятность летального исхода. Недостаточное лечение и несоблюдение врачебных рекомендаций по диете и режиму могут привести к рецидивам заболевания и развитию хронического панкреатита.
Первичной профилактикой является рациональное здоровое питание, исключение алкоголя, острой, жирной обильной пищи, отказ от курения. Острый панкреатит может развиться не только у лиц, регулярно злоупотребляющих алкоголем, но и как следствие однократного приема спиртосодержащих напитков под жирную, жареную и острую закуску в больших количествах.
Источник
По данным В.С. Савельева и соавт., 2001
Стимуляция секреции + нарушение оттока
↓
Повреждение клеток
↓
Высвобождение цитокиназы
↓
Переход трипсиногена в трипсин:
↓
| Активация проэнзимов (в т.ч. липаз) | Выделение кининов из кининогена | Активация фосфолипазы А |
| Расщепление клеточных жиров на глицерин и желчные кислоты | Образование брадикинина, гистамина, серотонина | Высвобождение из мембран клеток токсических лизолецитина и лизокефалина |
| Образование жировых некрозов | Повышение проницаемости капилляров, нарушение микроциркуляции, ишемия, гипоксия, ацидоз, боль и генерализованная вазодилатация |
Основу патогенеза острого панкреатита составляют процессы местного и системного воздействия панкреатических ферментов и цитокинов различной природы. Ферментную теорию с основной ролью трипсина в патогенезе заболевания считают ведущей. Комбинация нескольких пусковых факторов в рамках полиэтиологичности острого панкреатита – основной момент внутриацинарной активации протеолитических ферментов и аутокаталитического переваривания поджелудочной железы. В цитоплазме ацинарной клетки наблюдается слияние зимогенных гранул и лизосомальных гидролаз («колокализационная теория»), вследствие которого активируются проферменты с последующим выходом протеаз в интерстиций поджелудочной железы. Активация трипсиногена и переход его в трипсин – мощный активатор всех остальных проэнзимов с формированием каскада тяжёлых патобиохимических реакций. Принципиально важным в патогенезе заболевания представляют преждевременную активацию ферментных систем, причём ранний механизм активации связан с повреждением клеточных мембран и нарушением трансмембранных взаимосвязей.
Один из реально существующих механизмов патогенеза панкреонекроза при повреждении ацинарной клетки – изменение концентрации ионов кальция в клетке и за её пределами, что приводит к активации трипсина. При увеличении концентрации ионов кальция в клетке инициируется внутриклеточный синтез фактора активации тромбоцитов (главного медиатора воспаления).
Другие механизмы аутоактивации ферментных систем в поджелудочной железе: нарушение равновесия в системе «фермент-ингибитор» или дефицит ингибиторов трипсина (альфа-1-антитрипсина или альфа-2-макроглобулина), развивающийся на фоне мутации соответствующего гена.
Трипсин – первичный активатор каскада тяжёлых патобиохимических реакций, но выраженность патологических реакций обусловлена действием интегральной совокупности всех ферментных систем поджелудочной железы (трипсина, химотрипсина, липазы, фосфолипазы А2, эластазы, карбоксипептидазы, коллагеназы и т.д.).
Активированные ферменты поджелудочной железы выступают в качестве первичных факторов агрессии, оказывают местное действие, поступают в забрюшинное пространство, брюшную полость, по воротной вене – в печень, по лимфатическим сосудам – в системный кровоток. Фосфолипаза А2 разрушает мембраны клеток, липаза гидролизует внутриклеточные триглицериды до жирных кислот, которые, соединяясь с кальцием, образуют элементы структуры жирового (липолитического) некроза в поджелудочной железе, клетчатке забрюшинного пространства и брюшине. Трипсин и химотрипсин вызывают протеолиз белков тканей, эластаза разрушает стенку сосудов и межтканевые соединительнотканные структуры, что приводит к развитию геморрагического (протеолитического) некроза. Формирующиеся очаги некробиоза, некроза с перифокальной демаркационной зоной воспаления в поджелудочной железе и забрюшинной клетчатке первично асептические.
Важное звено патогенеза острого панкреатита – активация трипсином калликреин-кининовой системы с образованиемвторичных факторов агрессии: брадикинина, гистамина, серотонина. Это сопровождается увеличением сосудистой проницаемости, нарушениями микроциркуляции, формированием отёка в зоне поджелудочной железы и забрюшинном пространстве, повышенной экссудацией в брюшную полость.
К факторам агрессии третьего порядка, участвующим в патогенезе местной и системной воспалительной реакции, нарушений микроциркуляции и системной гемодинамики, сердечной и дыхательной недостаточности, относят синтез мононуклеарными клетками, макрофагами и нейтрофилами различных медиаторов воспаления (цитокинов): интерлейкинов 1, 6 и 8, фактора некроза опухолей, фактора активации тромбоцитов, непанкреатической формы фосфолипазы А2, простагландинов, тромбоксана, лейкотриенов, оксида азота.
К провоспалительным цитокинам относят: фактор некроза опухолей, интерлейкины 1-бета и 6, а к противовоспалительным – интерлейкины 1 и 10. В начале заболевания концентрация всех медиаторов воспаления в поджелудочной железе, печени, лёгких, селезёнке и системной циркуляции увеличивается, что объясняет механизмы развития локальной, органной и системной воспалительной реакции.
Ферменты, цитокины и метаболиты различной природы, образующиеся при остром панкреатите в поджелудочной железе, забрюшинном пространстве, брюшной полости и просвете желудочно-кишечного тракта, быстро поступают в портальный кровоток и по грудному лимфатическому протоку – в системную циркуляцию с развитием панкреатогенной токсинемии. Первые органы-мишени на их пути из забрюшинного пространства к органам экстраабдоминальной локализации – печень и лёгкие, сердце, мозг и почки. Итог мощного цитотоксического действия этих биохимических соединений в начале заболевания – развитие панкреатогенного шока и полиорганных нарушений, определяющих степень тяжести состояния больного острым панкреатитом.
В патогенезе системных нарушений еще до развития септических осложнений имеет значение токсинемия бактериальной природы и, прежде всего, липополисахарид клеточной стенки грамотрицательных бактерий (эндотоксин), продуцируемый в просвете желудочно-кишечного тракта микрофлорой кишечника. При остром панкреатите перемещение эндогенной микрофлоры и эндотоксина грамотрицательных бактерий кишечника происходит в однотипных условиях функциональной (реже морфологической) несостоятельности метаболической и барьерной функции желудочно-кишечного тракта, ретикулоэндотелиальной системы печени и лёгких.
Перемещение эндогенной микрофлоры из желудочно-кишечного тракта в ткани поджелудочной железы и забрюшинного пространства – основное звено патогенеза деструктивного панкреатита. Этот процесс – связующее звено между начальной, «ранней» (доинфекционной), и последующей, «поздней» (септической), фазами острого панкреатита.
В патогенезе острого панкреатита выделяют две основные фазы. Первая фаза обусловлена формированием системной реакции в течение первых суток от начала заболевания, когда воспаление, аутолиз, некробиоз и некроз поджелудочной железы, забрюшинной клетчатки носит асептический характер. В этих условиях в первую неделю заболевания в зависимости от степени выраженности патоморфологических нарушений возможно формирование следующих форм острого панкреатита:
при некробиозе, воспалении и отграничении процесса развивается острый интерстициальный панкреатит (отёчная форма);
при жировом или геморрагическом некрозе – стерильный панкреонекроз (некротический панкреатит).
Тяжесть состояния больного острым панкреатитом обусловлена патоморфологией заболевания и панкреатогенной токсинемией, панкреатогенным шоком и полиорганной недостаточностью. Своевременными лечебными мероприятиями патологический процесс можно купировать на этапе интерстициального панкреатита, тогда как в обратной ситуации он переходит в панкреонекроз.
При прогрессировании заболевания с исходом в панкреонекроз закономерен переход патологического процесса во вторую (септическую) фазу острого панкреатита, связанный с инфицированием зон некроза различной локализации на 2-3-й неделе заболевания. В этих условиях происходит повторная активация и репродукция аналогичных первой фазе медиаторов, триггер которых – токсины микроорганизмов, колонизирующих зоны некроза. В инфекционную фазу заболевания порочный круг патологических реакций составляет качественно новый этап формирования разнообразных инфицированных форм панкреонекроза и абдоминального сепсиса с септическим шоком и полиорганной недостаточностью. Средняя частота инфицирования при панкреонекрозе составляет 30-80%, что определяется распространённостью панкреонекроза, сроками от начала заболевания, характером консервативной терапии и тактикой хирургического лечения. Развитие инфекции при панкреонекрозе необходимо рассматривать как важный этап эволюции патоморфологического процесса.
Существует прямая зависимость между степенью распространённости некротического поражения и вероятностью инфицирования. Инфицированные формы некроза выявляют у каждого четвертого больного на первой неделе заболевания; практически у половины пациентов, страдающих панкреонекрозом на второй неделе; у каждого третьего больного деструктивным панкреатитом в период третьей и четвёртой недель от начала заболевания.
Наиболее частые возбудители панкреатогенной инфекции: кишечная палочка (26%), синегнойная палочка (16%), стафилококки (15%), клебсиелла (10%), стрептококки (4%), энтеробактер (3%) и анаэробы. Грибковая инфекция развивается спустя 2 нед и больше от начала развития панкреонекроза, что обусловлено длительностью предшествующей антибактериальной терапии.
Инфицирование изначально стерильных зон панкреонекроза обусловлено контаминацией условно-патогенной микрофлорой эндогенного (толстокишечного) и экзогенного (у оперированого больного по дренажам и тампонам из окружения палаты интенсивной терапии) происхождения.
Первые сообщения об остром панкреатите
1641 – Голландский врач van Tulp N. (Тульпиус) первым наблюдал абсцесс ПЖ при аутопсии.
1578 – Alberti S. – Самое первое описание секционного наблюдения острого воспаления поджелудочной железы.
1673 – Greisel первым описал клинический случай некроза поджелудочной железы , приведшего к смерти через 18 часов после начала заболевания и подтвержденного при аутопсии.
1694 – Diemenbroek I. наблюдал патологоанатомическую семиотику панкреонекроза у купца из Лейдена, страдавшего гнойным панкреатитом .
1762 – Stoerk описал клиническую картину «геморрагии в поджелудочную железу.
1804 – Portal описал наблюдения некроза и абсцесса поджелудочной железы.
1813 – Периваль наблюдал случай большого абсцесса поджелудочной жезазы.
1830 – Рекур продемонстрировал врачебному обществу препарат поджелудочной железы с множественными абсцессами.
1831 – Lawrence опубликовал наблюдение геморрагического панкреатита.
1842 – Claessen первым клинически распознал острый панкреатит
1842 – Карл Рокитанский изучил патологоанатомическую картину воспалительных заболеваний поджелудочной железы
1864 – Ancelet издал в Париже первое руководство по заболеваниям поджелудочной железы.
1865 – Карл Рокитанский подробно изучил патологическую анатомию геморрагического панкреатита.
1866 – Шписс описал случай смерти от «обширного кровоизлияния» в ПЖ.
1867 – Luke и Klebs первыми осуществили первую чрескожную пункцию ложной кисты поджелудочной железы , но больной вскоре умер.
1870 – Klebs – американский патологоанатом разработал самую первую классификацию острого панкреатита, оказавшуюся настолько удачной, что в работах его многочисленных последователей она подвергалась лишь разнообразным уточнениям.
1874 – Zenker описал « апоплексию» поджелудочной железы .
1881 – Tirsh и Kulenkampf предложили наружное дренирование постнекротических кист.
1882 – Американский хирург Bozeman успешно удалил панкреатическую кисту, симулировавшую большую кисту яичника.
1882 – Balser провел морфологические исследования жирового некроза при остром панкреатите.
1882 – Gussenbauer установил диагноз ложной кисты поджелудочной железы и произвел одномоментную цистостомию (марсупиализацию) ввиду невозможности ее иссечения ввиду близости ее к крупным сосудам.
1886 – Miculicz предложил выполнять марсупиализацию при панкреонекрозе и абсцессе поджелудочной железы.
1886 – Американский хирург Senn предложил оперативное лечение, т.к. был убежден, что хирургическое вмешательство положительно повлияет на исход заболевания при некрозе или абсцессе поджелудочной железы.
1889 – Reginald Fitz – патологоанатом Массачусетского Госпиталя в США предложил первую классификацию, включавшую пять форм острого панкреатита. Пропагандировал экстренное хирургическое вмешательство, в котором вскоре разочаровался, заявив, что «ранняя операция неэффективна и опасна».
1890 – Вышло в свет первое руководство по хирургическому лечению заболеваний поджелудочной железы ( Braun ).
1894 – Проблема острого панкреатита впервые обсуждалась на съезде хирургов Германии, на котором Керте предложил тактику неотложного хирургического вмешательства.
1895 – Издана первая монография посвященная патологической анатомии заболеваний поджелудочной железы ( Diekhoff ).
1896 – Австрийский патолог Chiari H . выдвинул гипотезу о значении «самопереваривания» в развитии некроза поджелудочной железы и парапанкреальной жировой клетчатки.
1897 – Русский хирург Мартынов А.В. защитил первую в России диссертацию, посвященную заболеваниям поджелудочной железы. Характеризуя трудность диагностики острого панкреатита, он писал: « При распознавании острого панкреатита «ошибка является правилом, тогда как правильный диагноз – исключением». Современный ему этап изучения заболеваний поджелудочной железы А.В.Мартынов называл «периодом знакомства с клинической стороной патологии».
1897 – Hale-White Н.Н. опубликовал отчет прозектуры Guy’s Hospital в Лондоне, включавший 142 наблюдения различных заболеваний поджелудочной железы и, практически, все варианты патологических изменений паренхимы и протоков этого органа.
1899 – Разумовский показал, что, несмотря на то, что летальный исход представляет обычный конец панкреатических геморрагий, в «известных случаях возможно и выздоровление».
1900 – Bessel-Hagen предложил дренирование кист поджелудочной железы путем цистогастростомии .
1901 – Opie E . L . и Halsted W . S . указали на этиопатогенетическую связь между холелитиазом и геморрагическим панкреатитом, сформулировав «теорию общего канала ».
Источник
