Перфорация язвы желудка пищевода

Перфорация пищевода – нарушение целостности всех слоев пищеводной стенки в результате какого-либо заболевания, травмы, ятрогенного вмешательства. В клинике перфорации пищевода преобладают боль за грудиной и в верхних этажах живота, рвота с примесью свежей либо измененной крови, одышка, явления интоксикации. Для постановки диагноза достаточно проведения обзорной рентгенографии ОГК, контрастного рентгенологического исследования, эзофагоскопии. При небольших перфорациях, произошедших за несколько часов до поступления в стационар, возможно консервативное лечение; в остальных случаях требуется экстренное оперативное вмешательство.
Общие сведения
Перфорация пищевода встречается крайне редко – пациенты с этим диагнозом составляют менее 1% всех больных в отделениях торакального профиля. В структуру данного диагноза включают и синдром Бурхаве – спонтанный разрыв пищевода, который может насчитывать до 15% всех случаев этого заболевания. Данная патология у мужчин встречается в три раза чаще, чем у женщин. Перфорация в шейном отделе органа составляет четвертую часть всех случаев и возникает при проникающих ранениях шеи, ятрогенных вмешательствах, попадании инородных тел. Спонтанные разрывы пищевода чаще происходят во внутрибрюшном его отделе. Четверть случаев перфораций этой локализации обусловлены ранениями, остальные – проведением эндоскопических исследований.
Перфорация пищевода
Причины перфорации пищевода
Перфорация пищевода может классифицироваться как самостоятельная нозологическая единица (сюда относят все случаи спонтанного разрыва пищевода – синдрома Бурхаве) и как осложнение других заболеваний. К числу таких патологий относят инородные тела пищевода, ожоги, опухоли, эзофагиты, язвы пищевода, аневризму аорты, проникающие ранения грудной клетки. Кроме того, к перфорации пищевода могут приводить и различные ятрогенные вмешательства: лучевая терапия, эндоскопические исследования, интубация трахеи, операции на органах грудной клетки, постановка катетеров в магистральные сосуды и др. Известно, что перфорацию пищевода в подавляющем большинстве случаев (80%) вызывают именно ятрогенные причины.
При перфорации пищевода изнутри (эндоскопом, желудочным зондом, интубационной трубкой, инородным телом, бужом) формируется ложный ход, чаще всего слепо оканчивающийся в клетчатке средостения и не затрагивающий окружающие органы. Иногда возможно ранение органов и сосудов средостения с формированием гнойного медиастинита.
Классификация перфораций пищевода учитывает их локализацию (в шейном, внутригрудном, внутрибрюшном отделе, в нескольких отделах), вовлечение стенок органа (передняя, правая, задняя, левая, их сочетание, циркулярная перфорация), этиологию, сопутствующие патологические процессы (варикозное расширение вен, рубцы и другие заболевания пищевода). Если перфорация пищевода произошла вследствие травмы, указывается ее механизм: спонтанный разрыв, инородное тело, медицинская манипуляция, пневматическая либо гидравлическая травма; огнестрельное, колотое либо резаное ранение; тупая травма шеи, груди, живота.
Больные с эзофагитом, язвой пищевода любой этиологии относятся к группе риска по возникновению перфорации пищевода, которая формируется при наличии у них обильной рвоты, нарушений пищевого поведения (склонность к неконтролируемому перееданию), сверхинтенсивных физических нагрузок.
Симптомы перфорации пищевода
Чаще всего первым симптомом перфорации пищевода является обильная неукротимая рвота сначала с примесью алой крови, а затем кофейной гущи. Сразу после начала рвоты возникает интенсивная боль за грудиной и в области желудка, иррадиирующая в левую руку, левую лопатку и имитирующая инфаркт миокарда либо прободную язву желудка. Появляется и быстро распространяется подкожная эмфизема шеи, лица, грудной клетки. Пациент жалуется на затрудненное дыхание, одышку.
В течение первых часов после перфорации пищевода нарастают явления шока (бледность кожи, тахикардия, артериальная гипотензия), затем появляются симптомы медиастинита и интоксикации. У пожилых пациентов в одном случае из десяти клиника перфорации пищевода отсутствует.
При локализации перфорации пищевода в шейном отделе возможно развитие флегмоны шеи, во внутригрудном отделе – медиастинита, плеврита, перикардита; в брюшном – перитонита. При любой локализации перфорации развивается шок, дыхательная и сердечно-сосудистая недостаточность. Дифференцировать перфорацию пищевода следует со всеми заболеваниями, сопровождающимися клиникой кардиогенного шока (инфаркт миокарда, ТЭЛА), а также спонтанным пневмотораксом, инородным телом без разрыва пищевода, синдромом Меллори-Вейса, перфоративной язвой желудка, ущемлением диафрагмальной грыжи, разрывом диафрагмы, синдромокомплексом острого живота; синдромом Хаммена у рожениц.
Диагностика перфорации пищевода
При подозрении на перфорацию пищевода в первую очередь необходимо провести обзорную рентгенографию органов грудной клетки и брюшной полости: они выявят жидкость и воздух в плевральных полостях и брюшной полости, эмфизематозность клетчатки средостения и шеи. Для выявления локализации дефекта в пищевод вводится водорастворимый контраст, и производятся снимки в положениях на спине, на животе, на боку. Миграция контрастного вещества в околопищеводную клетчатку позволит определить локализацию и размеры перфорации пищевода.
Затем пациентам с подозрением на перфорацию пищевода назначается консультация врача-эндоскописта. Необходимо провести эзофагоскопию жестким эндоскопом (не раздувая пищевод воздухом) для выяснения точного расположения и конфигурации перфорации пищевода. Во время эзофагоскопии производится эвакуация отделяемого из патологической полости в околопищеводной клетчатке (гноя, пищевых масс, контрастного вещества и т. д.). Кроме того, в ходе эндоскопии предоставляется возможность безопасно провести зонд в желудок.
Лечение перфорации пищевода
Выбор тактики лечения при перфорации пищевода зависит от многих факторов. Консервативная терапия возможна в следующих ситуациях: незначительные ранения пищевода (рыбьей костью, биопсийной иглой) без повреждения органов средостения; ятрогенная перфорация пищевода диаметром не более полутора сантиметров, длиной хода не более двух сантиметров с удовлетворительным оттоком гноя в просвет пищевода и отсутствием повреждения окружающих органов и медиастинальной плевры; при ятрогенной перфорации склерозированного пищевода с длиной хода в клетчатке не более трех сантиметров. В случае перфорации склерозированного пищевода консервативная тактика обусловлена тем, что рубцовые изменения формируются и в околопищеводной клетчатке, что препятствует распространению гноя. Консервативное лечение пациентов с перфорацией пищевода может осуществляться в отделении хирургии (тогда в обязательном порядке проводится консультация гастроэнтеролога) или гастроэнтерологии. Терапия заключается в назначении антибактериальных препаратов широкого профиля.
Во всех остальных случаях в течение суток после перфорации пищевода должна быть проведена экстренная операция. Целью оперативного вмешательства является прекращение поступления содержимого в медиастинальную клетчатку (путем ушивания перфорации пищевода), дренирование клетчатки. При нарушении целостности пищевода в его нижних отделах может потребоваться укрепление линии швов, введение зонда в желудок для предотвращения заброса желудочного содержимого в область перфорации, а через нее – в плевральную полость. До заживления швов на стенке пищевода кормление производится через гастростому.
Прогноз и профилактика перфорации пищевода
Прогноз при перфорации пищевода зависит от многих факторов: временного интервала от ранения пищевода до начала операции, наличия сопутствующей патологии и осложнений, локализации и размеров перфорации и т. д. При неблагоприятном стечении обстоятельств летальность может достигать 50-75%. Профилактика перфорации пищевода всегда вторична и включает в себя предупреждение заболеваний, которые могут привести к данному состоянию, исключение ятрогенных повреждений пищевода, своевременное выявление и лечение больных булимией.
Источник
Перфорация желудка – образование сквозного отверстия в стенке желудка, сопровождающееся попаданием его содержимого в свободную брюшную полость. Критериями прободения стенки желудка являются острая боль в животе, перитонеальные симптомы, явления шока. В диагностике решающее значение имеют эзофагогастродуоденоскопия, УЗИ и обзорная рентгенография органов брюшной полости, диагностическая лапароскопия. Лечение только хирургическое; может осуществляться как открытым, так и лапароскопическим методом. Если во время операции не производится ваготомия, пациент в дальнейшем нуждается в длительном медикаментозном лечении.
Общие сведения
Перфорация желудка является частым осложнением язвенной болезни, шоковых состояний, злоупотребления алкоголем и приемом некоторых лекарственных средств. Частота прободения желудка составляет примерно 1 случай на 5000 взрослого населения. Данное осложнение развивается у каждого десятого пациента с язвенной болезнью желудка и двенадцатиперстной кишки, а среди всех осложнений язвенной болезни составляет не менее 15%.
Мужчины сталкиваются с перфорацией в 15-20 раз чаще, чем женщины; как правило, это осложнение возникает у молодых мужчин трудоспособного возраста (20-40 лет). Из-за сезонных обострений пептических язв прободение чаще всего происходит весной или осенью. Перфорации желудка неязвенной этиологии встречаются примерно в 10% случаев, практические всегда пациенты – это дети и молодые люди.
Перфорация желудка
Причины
Перфорация желудка может произойти на фоне обострения язвенной болезни, приема алкоголя, лечения некоторыми медикаментами, переедания, физического и морального перенапряжения. У пожилых пациентов язвенный анамнез может отсутствовать, так как для них характерна стертая картина заболевания. Для формирования сквозного отверстия в стенке желудка имеет значение разрушение всех ее слоев соляной кислотой, повышение давления в полости желудка. Наиболее вероятные причины:
- H.pylori. Острые язвы желудка чаще всего никак не связаны с инфицированием H.pylori. Верификация же пептической язвы в 95% случаев говорит о ее хеликобактерной этиологии. В этом случае острая язва является одним из этапов развития язвенной болезни желудка.
- Острые язвы неинфекционной этиологии. Основой для перфорации желудка могут служить лекарственные язвы, синдром Золлингера-Эллисона и другие эндокринные нарушения, гепатогенные, панкреатогенные и другие виды острых язв (например, при болезни Крона).
- Осложнение другой патологии. Острая перфоративная язва желудка может осложнить течение инфаркта, ожоговой болезни, инсульта и других тяжелых состояний.
Хроническая перфоративная язва также является одним из этапов прогрессирования язвенной болезни желудка. Формируется она при отсутствии лечения острой язвы.
Классификация
По локализации перфорация желудка может произойти по передней или задней стенке, большой либо малой кривизне желудка. По течению выделяют:
- перфорацию желудка в типичной форме – излитие желудочного содержимого в брюшную полость с развитием разлитого перитонита
- перфорацию в атипичной форме – прикрытая перфорация желудка – сальником, поджелудочной железой и другими органами, складками самой слизистой желудка, пищей
- в виде пенетрации – дно перфорации открывается не в брюшную полость, а в соседние органы, в толще которых происходит дальнейший процесс разрушения тканей.
Симптомы перфорации желудка
В течении перфорации желудка выделяют три стадии: шока, ложного благополучия и перитонита. Стадия шока начинается в момент свершения перфорации и попадания содержимого желудка на листки брюшины. Пациент ощущает острую невыносимую боль, возникшую в верхних этажах брюшной полости и быстро распространившуюся на весь живот. Некоторые пациенты становятся возбужденными, кричат и мечутся. Тяжесть общего состояния быстро нарастает: кожные покровы становятся бледными и влажными, пульс замедляется, артериальное давление снижается. Передняя брюшная стенка значительно напряжена, больной занимает вынужденное положение с прижатыми к животу коленями, на боку.
Через некоторое время (около семи часов) боль начинает ослабевать, а иногда и совсем исчезает. Живот становится не таким напряженным, постепенно усиливается его вздутие. Кишечные шумы при аускультации исчезают («немой» живот). Начинает нарастать тахикардия, может возникнуть аритмия; сохраняется артериальная гипотензия. Период ложного благополучия может длиться до двенадцати часов.
В течение двух предыдущих стадий у пациента постепенно формируется перитонит. Тяжесть состояния снова начинает усугубляться: больной заторможен, кожные покровы землисто-серые, покрыты липким потом. Передняя брюшная стенка напряжена. Значительно снижается количество вырабатываемой мочи, вплоть до полной анурии.
При развитии атипичной формы заболевания возможна перфорация желудка в забрюшинную клетчатку, также отверстие может быть прикрыто окружающими органами, пищей в полости желудка; возможно отграничение процесса при наличии большого количества спаек. Прикрытие перфорации может быть кратковременным, длительным и постоянным. Такие формы перфорации желудка могут протекать намного легче, возможно даже самостоятельное излечение. Кроме перитонита, осложнять течение перфорации желудка могут сепсис, шок, гиповолемия.
Диагностика
Ведущую роль в постановке диагноза перфорации желудка играет правильно и точно собранный анамнез. Консультация гастроэнтеролога и врача-эндоскописта нужна всем пациентам с подозрением на это грозное состояние, особенно при возможном наличии прикрытой перфорации желудка. Лабораторные анализы не дают достоверной информации для установления диагноза, однако их проведение необходимо как часть подготовки к оперативному вмешательству. Основными методами выявления перфорации желудка являются:
- эзофагогастродуоденоскопия (позволяет визуализировать язву в желудке и обнаружить ее прободение)
- УЗИ органов брюшной полости (определяет выпот и признаки перитонита)
- обзорная рентгенография ОБП (выявляет свободный газ, выпот в брюшной полости).
- диагностическая операция. При затруднениях постановки диагноза, подозрении на прикрытую перфорацию желудка используется диагностическая лапароскопия.
Перфорация желудка входит в понятие «острого живота», поэтому ее следует дифференцировать с острым аппендицитом и холециститом, панкреатитом, почечной и печеночной коликой, распадом опухоли, тромбозом мезентериальных вен, разрывом аневризмы брюшной аорты, инфарктом миокарда, пневмонией, осложненной пневмотораксом либо плевритом.

1. КТ ОБП. Перфорация язвы желудка. У пациентки свободный газ в брюшной полости под диафрагмой.
Лечение перфорации желудка
Пациент нуждается в ургентной госпитализации в отделение интенсивной терапии. На сегодняшний день радикальные резекции желудка при его перфорации практически никогда не проводятся. В зависимости от клинической ситуации возможно использование различных методик ушивания перфорации желудка.
Простое ушивание язвы желудка проводится молодым пациентам без язвенного анамнеза, пожилым больным с высоким риском оперативного и анестезиологического пособия, при наличии разлитого перитонита. При отсутствии перитонита данная операция дополняется селективной проксимальной ваготомией, что позволяет избежать длительного лечения в отделении гастроэнтерологии в последующем.
При наличии язвы в пилорическом отделе желудка, сильном кровотечении, пенетрации язвы, стенозе выходного тракта желудка, а также ослабленным пациентам с высоким риском оперативного вмешательства производится иссечение язвенного дефекта, стволовая ваготомия и пилоропластика. Если у больного имеется сочетанная форма язвенной болезни, либо в анамнезе есть указания на повторную перфорацию желудка, данное оперативное вмешательство дополняется гемигастрэктомией.
Хорошие результаты наблюдаются на фоне эндоскопического и лапароскопического лечения. Дополнить оперативное лечение перфорации желудка могут эндоскопическое лечение язвы желудка, эндоскопическая ваготомия. Если требуется снизить риск хирургического вмешательства и летальности в послеоперационном периоде, возможно проведение лапароскопической тампонады перфорации желудка участком сальника, передней серомиотомии, дистальной резекции желудка. Подобные оперативные вмешательства лучше переносятся пациентами, обеспечивают более быстрое выздоровление.
После проведения оперативного лечения обязательным условием для выздоровления является консервативная эрадикация инфекционного агента (Н.pylori), отмена нестероидных противовоспалительных препаратов (если их назначение привело к формированию язвы желудка) или замена их на ингибиторы циклооксигеназы-2.
Прогноз и профилактика
Прогноз при перфорации желудка очень серьезный, так как несвоевременная диагностика этого состояния может приводить к смерти пациента. Среди молодых людей смертность составляет от 1 до 5% (в зависимости от клинической ситуации, времени обращения за медицинской помощью и многих других факторов), у пожилых пациентов этот показатель возрастает в несколько раз. Профилактика перфорации желудка вторична – необходимо вовремя диагностировать и лечить заболевания, которые могли привести к этому состоянию.
Источник
Перфорация пищевода или прободение – одна из самых редких гастроэнтерологических патологий, которая характеризуется нарушением целостности стенок данного органа. Развитие такого патологического процесса может быть обусловлено определённым заболеванием или механическим воздействием. Последнее не исключается в результате проведения операции или определённых инструментальных методов исследования.
Этиология Классификация Симптоматика Диагностика Лечение Прогноз Осложнения Профилактика
Половых и возрастных ограничений данное заболевание не имеет, однако по статистике чаще всего встречается у мужчин. При небольших перфорациях лечение возможно консервативными методами, во всех остальных случаях эффективное устранение патологического процесса возможно только операбельным путём. Согласно Международной классификации болезней десятого пересмотра данной патологии присвоен отдельный код по МКБ-10 – S27.8.
Этиология
Прободение пищевода может быть как самостоятельной патологией, что встречается крайне редко, так и выступать клиническим проявлением определённых заболеваний или механического повреждения.
К патологиям, которые могут стать причиной перфорации пищевода, следует отнести:
синдром Бурхаве – спонтанная перфорация пищевода; язва желудка; частые пищевые отравления, которые приводят к сильной, многократной рвоте; ожоги; эзофагиты; аневризма аорты; проникающие ранения грудной клетки.
Также спровоцировать прободение могут некоторые медицинские манипуляции:
исследование эндоскопом; фотодинамическая терапия (ФДТ); введение желудочного зонда; использование интубационной трубки; забор материала для биопсии.
Следует отметить, что к перфорации пищевода более склонны люди, которые имеют в анамнезе язву или эзофагит. Так, данный патологический процесс может развиться, если имеют место такие факторы:
чрезмерные физические нагрузки; постоянное переедание или несоблюдение диеты; частые приступы рвоты; если язвенное поражение пищевода носит множественный характер.
Также следует выделить травматические причины перфорации пищевода:
попадание инородного тела; грубое нарушение мер предосторожности при проведении определённых медицинских манипуляций (при ФГС, после ФГДС); ранения.
При травматическом поражении пищевода наблюдается довольно высокий процент летальных исходов – от 30 до 50%.
Перфорация пищевода после инструментального вмешательства
Классификация
Выделяют несколько форм этой патологии согласно их локализации:
шейного отдела; внутрибрюшного; внутригрудного; в нескольких отделах одновременно.
Также существует классификация прободения пищевода согласно вовлечению стенок:
правая; задняя; передняя; левая; циркулярная перфорация; несколько стенок одновременно.
Если прободение произошло из-за механического повреждения, то к классификации присоединяют тип её механизма.
Симптоматика
Общая клиническая картина однозначно будет дополняться специфическими признаками, характер которых будет зависеть от классификации патологического процесса (этиологии и локализации).
Вне зависимости от локализации и первопричинного фактора, будет иметь место следующая симптоматика:
сильная, многократная рвота. Рвотные массы при этом будут алого цвета или напоминать по внешнему виду кофейную гущу, что и указывает на внутреннее кровотечение; сильная боль в загрудинной области, которая будет отдавать в живот и левую руку. Такое проявление болевого синдрома напоминает инфаркт миокарда или приступ прободной язвы желудка; быстро распространяется подкожная эмфизема шеи, лица; одышка, затруднённое дыхание; повышенное холодное потоотделение; бледность кожных покровов, повышенное артериальное давление, что указывает на развивающийся шок; симптоматика общей интоксикации организма; при поражении пищевода в брюшном отделе может наблюдаться симптоматика перитонита; дыхательная и сердечная недостаточность; потеря сознания, бред, галлюцинации.
Начальные клинические проявления этого патологического процесса во многом схожи с синдромом острого живота, поэтому для диагностики требуется проведение инструментальных методов обследования.
Наличие такой симптоматики требует незамедлительного обращения за медицинской помощью. Самолечение или промедление может привести уже не к осложнениям, а к летальному исходу.
Диагностика
Если есть подозрение на прободение пищевода, то требуется инструментальное обследование, которое может проводиться следующим образом:
обзорная рентгенография с контрастным веществом и без него. При проведении диагностики с контрастным веществом проводятся снимки в нескольких положениях — лёжа на спине, на боку и на животе. Миграция контрастной жидкости даёт возможность установить размеры разрыва стенок и их точную локализацию; эзофагоскопия с жёстким эндоскопом для уточнения локализации и формы прободения пищевода. Во время эндоскопического обследования, при необходимости, осуществляется эвакуация гнойного экссудата, контрастного вещества и пищевых масс; КТ грудной клетки; ЭКГ; УЗИ плевральной полости.
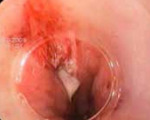
Эзофагоскопия с жёстким эндоскопом
Что касается лабораторных методов диагностики, то они не представляют диагностической ценности и могут проводиться только при необходимости в ходе дальнейших медицинских мероприятий (для установления аллергии на определённые медикаменты, исключения вирусов и так далее).
Так как клиническая картина в этом случае неоднозначна, довольно часто требуется проведение дифференциальной диагностики, для того чтобы подтвердить или исключить следующие патологические процессы:
инфаркт миокарда; тромбоэмболия лёгочной артерии; язвенное поражение пищевода перфоративного характера; пневмоторакс; синдром Маллори-Вейсса; синдром Хаммена; разрыв диафрагмы; ущемление грыжи пищеводного отверстия диафрагмы.
Если подозрение на прободение пищевода подтвердилось, подбирается тактика лечения, которая, в большинстве случаев, радикальная, то есть, проводится операция.
Лечение
Терапия консервативными методами имеет место только при незначительных повреждениях. В таком случае назначаются антибактериальные препараты широкого профиля и соблюдение диетического режима питания. В любом случае госпитализация обязательна, так как препараты будут вводиться через зонд.
В целом показаниями к консервативному лечению является:
если прободение пищевода незначительное и органы средостения не затронуты; при ятрогенном типе перфорации, длина которой не больше двух сантиметров, а диаметр не больше 1,5 см. При этом медиастинальная плевра и окружающие органы не должны иметь какие-либо повреждения. Если такое имеет место, то также требуется проведение операции; если диагностируется разрыв склерозированной пищеводной трубки – необходимости в операции нет, так как отсутствует угроза распространения гноя.
Во всех остальных случаях основой лечения является операция, которая может осуществляться следующим образом:
разрез и дренирование повреждённого участка пищеводной трубки; устранение перфорационного дефекта, что заключается в резекции пищевода и ушивании отверстий, с последующей герметизацией наложенных швов.
Резекция пищевода
До полного заживления швов после операции питание больного осуществляется через искусственный вход в желудок через брюшную стенку.
Следует отметить, что наиболее положительные результаты наблюдаются, если операбельное вмешательство будет осуществлено в первые двенадцать часов после начала патологического процесса.
Прогноз
Наиболее высокий уровень летальных исходов, даже при условии своевременно проведённой операции, наблюдается при механическом повреждении пищевода, с затрагиванием верхних дыхательных путей, особенно гортани. В таких клинических случаях количество летальных исходов доходит до 50–70%.
Если операция будет проведена по истечении 48 часов, уровень выживаемости составляет лишь 10%. При отсутствии адекватной и своевременной медицинской помощи практически гарантируется летальный исход.
Возможные осложнения
При условии несвоевременной диагностики велика вероятность развития таких осложнений:
медиастинит; сепсис; аррозивные кровотечения; пищеводно-респираторные свищи.
Исключить развитие таких осложнений, к сожалению, невозможно.
Профилактика
Предотвратить образование прободения пищевода можно, если соблюдать такие рекомендации:
исключить частые пищевые отравления; если в анамнезе есть заболевания, которые могут провоцировать сильную рвоту, следует принимать своевременно противорвотные препараты; соблюдение диеты при гастроэнтерологических заболеваниях, в остальных случаях только оптимальный для организма рацион и своевременное употребление пищи; исключение травм; соблюдение всех мер предосторожности во время прохождения гастроэнтерологических обследований.
При первых клинических проявлениях нужно срочно обращаться за медицинской помощью. Самовольные лечебные мероприятия могут привести к летальному исходу.
Источник
