Пиво при реактивном панкреатите
Регулярное употребление алкоголя и неправильное питание могут спровоцировать развитие панкреатита – воспаления поджелудочной железы. Этот орган играет важнейшую роль в процессе пищеварения и его патологии негативно сказываются на состоянии всего организма.
Несмотря на строгий список ограничений, касающихся питания, многие пациенты интересуются, можно ли употреблять алкоголь при панкреатите. Чтобы ответить на вопрос, надо понимать, как алкоголь влияет на поджелудочную железу на разных стадиях болезни.
Что это за болезнь?
Поджелудочная железа относится сразу к двум важнейшим системам организма – пищеварительной и эндокринной. Она вырабатывает ферменты необходимые для расщепления углеводов, белков и жиров, а также гормоны (в том числе инсулин).
Панкреатит – воспалительное заболевание, приводящее к нарушению работы органа. Из-за развивающегося воспаления возникают спазмы, отеки, опухоли. Все это приводит к нарушению проходимости протоков поджелудочной железы и оттока панкреатического сока. Секрет забрасывается обратно в железу, иногда вместе с желчью.
Ферменты активируются и начинают переваривать саму поджелудочную железу, вследствие чего она постепенно разрушается. Часть продуктов распада попадает в кровоток, вызывая интоксикацию, следствием чего становятся боли в животе, тошнота, рвота, повышение температуры, нарушения стула.
Боли в животе
Чаще всего заболевание развивается на фоне злоупотребления алкоголем и неправильного питания.
Механизм появления и развития панкреатита
Основными факторами возникновения панкреатита считают:
- интоксикацию (чаще всего спиртными напитками);
- прямое повреждение;
- инфекцию, аллергию, отравление;
- камни в желчном протоке, вызывающие закупорку протока.
Независимо от причины заболевания механизм развития примерно одинаков. Дело в том, что ферменты, вырабатываемые поджелудочной железой для расщепления жиров, белков и углеводов, довольно агрессивны. Для того, чтобы переваривать только вещества, поступившие с пищей и предотвратить действие ферментов на соединения в организме, существует механизм защиты.
В самой железе ферменты неактивны, они начинают работать только после того, как попадают в двенадцатиперстную кишку, покрытую изнутри специальной слизистой оболочкой.
При панкреатите защитный механизм нарушается – активные ферменты возвращаются в железу и начинают повреждать и разрушать клетки. Далее реакция идет по нарастающей, железа воспаляется, опухает, все больше клеток погибает. При этом выработка ферментов и их активация продолжаются. В результате развивается некроз, ткани поджелудочной железы отмирают, патологический процесс затрагивает соседние органы.
Все болезни поджелудочной железы лечит гастроэнтеролог, так как панкреатит – очень серьезное заболевание, не стоит пытаться обойтись без помощи доктора.
Влияние алкоголя на поджелудочную железу
Считается, что алкоголь воздействует на поджелудочную железу гораздо сильнее, чем на печень. Особую опасность представляют высокотоксичные продукты распада этанола, которые вызывают:
- нарушение циркуляции крови;
- недостаточное поступление кислорода и питательных веществ к клеткам поджелудочной железы;
- спазмирование сфинктера, регулирующего проток к двенадцатиперстной кишке;
- гибель клеток, замена их соединительной и жировой тканью;
- отек железы, из-за чего она начинает давить на расположенные рядом органы.
Выбирая, какой алкоголь можно пить при панкреатите, больные чаще всего ориентируются на крепость напитка, забывая о том, что любое количество спирта может вызвать серьезные осложнения.
В состоянии ремиссии
После достижения стадии стойкой ремиссии некоторые ограничения касательно рациона питания снимаются. Но послабления не относятся к спиртным напиткам. Алкоголь при панкреатите поджелудочной железы запрещен до полного выздоровления.
Многие больные, особенно те, кто страдает от алкогольной зависимости, забывают о запретах, почувствовав облегчение. Результат может оказаться плачевным – панкреатит не только вернется, но и будет протекать заметно дольше и тяжелее. Без своевременной медицинской помощи может наступить болевой шок, который спровоцирует кому или летальный исход. А оказать необходимую помощь не всегда возможно, поскольку некоторые препараты для лечения панкреатита категорически несовместимы с алкоголем.
Болевой шок
В острой фазе
При остром панкреатите нельзя пить алкоголь даже в минимальных дозах. Мало того, что спиртное может спровоцировать сильнейшие боли, так еще и становится причиной опасных осложнений, таких как развитие злокачественных образований или полный отказ органа.
При хроническом течении болезни
Для хронического панкреатита характерна смена периодов обострения и ремиссии. В то время, когда кажется, что болезнь отступила, у многих пациентов возникает вопрос, можно ли пить при хроническом панкреатите? И снова прозвучит отрицательный ответ. Любое количество спиртного может спровоцировать обострение, некроз, перитонит.
Панкреатит и различные виды алкоголя
Разнообразие алкогольной продукции, представленной на современном рынке, поражает воображение. Напитки различаются по крепости, вкусу, качеству. Размышляя о том, можно ли пить алкоголь при панкреатите, каждый больной принимает решение на основании собственных представлений. Одни считают наиболее безопасными крепкие напитки, в которых минимальное количество примесей, другие убеждены в безопасности слабоалкогольных напитков.
Крепкие спиртные напитки
Качественная водка – один из наиболее «чистых» спиртных напитков. В ней не содержится никаких химических веществ, только спирт и вода. Именно поэтому многие считают, что пара рюмок водки при панкреатите не смогут навредить. Это не так, так как высокое содержание спирта делает напиток крайне опасным. Даже одна рюмка крепкого алкоголя губительно влияет на поджелудочную железу и может стать причиной ухудшения самочувствия. Поэтому пить водку или коньяк при панкреатите нельзя.
Можно ли пить пиво при панкреатите?
Делая ставку на низкое содержание спирта, многие больные позволяют себе пить пиво при диагностированном панкреатите. Но учитывая, что пиво обычно пьют большими объемами, в организм поступает достаточно этанола, чтобы нанести непоправимый вред поджелудочной железе. В 1 л хмельного напитка содержится 50 мл чистого спирта, а это уже панкреотоксическая доза. При регулярном употреблении напитка, у больных развивается так называемый пивной панкреатит.
Помимо содержащегося этанола, пенный напиток опасен высоким гликемическим индексом. Для переработки пива поджелудочная железа работает с удвоенной силой, выделяя необходимую дозу инсулина и пищеварительных ферментов.
Запрещено
Также отрицательным будет и ответ на вопрос, можно ли при панкреатите безалкогольное пиво. Во-первых, в таком напитке все равно присутствует незначительное количество спирта, а во-вторых, в нем содержится большое количество вредных добавок (ароматизаторы, усилители вкуса, консерванты), которые могут навредить ослабленному воспалением органу. Так что безалкогольное пиво и панкреатит несовместимы.
Можно ли вино при панкреатите?
Бытует мнение, что красное вино при панкреатите показано из-за содержания в нем полезных веществ. Это не так. Вреда от виноградного напитка гораздо больше, чем пользы.
В винах в достаточной мере присутствует спирт, кроме того, в них высокое содержание сахара, органических кислот, а зачастую искусственных красителей и усилителей аромата. Все эти вещества губительно сказываются на состоянии воспаленной поджелудочной железы. То же самое можно сказать о белом или сухом вине. Пить вино при панкреатите запрещено.
Шампанское
Огромную опасность представляют газированные напитки. В них большое количество углекислого газа, который ускоряет процесс всасывания вредных веществ и раздражает слизистые внутренних органов. Поэтому при панкреатите запрещено выпивать шампанское и игристые вина.
Осложнения и последствия, вызванные употреблением алкоголя
Пиво, вино, водка даже в малых дозах негативно влияют на состояние поджелудочной железы. Их употребление при панкреатите может спровоцировать следующие последствия:
- переход заболевания в хроническую форму;
- учащающиеся рецидивы;
- обострение хронических заболеваний на фоне панкреатита;
- сахарный диабет;
- панкреонекроз;
- отказ работы поджелудочной железы;
- летальный исход.
Чем лучше заменить алкоголь?
Больному с панкреатитом следует запомнить, что это заболевание меняет жизнь полностью. Во избежание рецидивов и осложнений, прием медикаментов, соблюдение диеты и отказ от алкоголя должны носить не временный, а постоянный характер.
Ромашковый чай
Существует множество вкусных и полезных напитков, среди которых каждый обязательно найдет вариант по своему вкусу. Выбирая, какие напитки можно пить при панкреатите, лучше остановить свой выбор на травяных и ягодных чаях и отварах, которые не только полезны и вкусны, но и помогают отлично расслабиться, избавиться от стресса.
Несколько напитков, которые могут заменить спиртное:
- ромашковый чай;
- травяной чай с шиповником;
- отвар иван-чая;
- чай с мятой или мелиссой.
Тяжелее всего приходится во время праздничных застолий и встреч с друзьями, когда окружающие пьют алкоголь. Чтобы не чувствовать себя обделенным, выбирая, что пить, лучше не рисковать, а схитрить. Например, вместо вина пить ягодный морс, а вместо пива – чайный гриб. Для создания правильного антуража напитки можно налить в соответствующую посуду – бокал или пивную кружку.
Можно ли восстановить поджелудочную железу?
Гибель клеток поджелудочной железы – процесс необратимый. Но в некоторых случаях по мере развития болезни клетки не разрушаются, а лишь повреждаются. В этом случае после прекращения воздействия негативного фактора в клетках запускается процесс регенерации. Восстановившись, клетки смогут работать в полную силу.
Из-за сложного строения органа последствия влияния алкоголя на поджелудочную железу варьируются в зависимости от локализации воспаления. От этого же фактора во многом зависит возможность полного восстановления железы и необходимое для этого время. Кроме того, на вероятность выздоровления влияют:
- Наличие отека. Если в процессе воспаления возникла отечность органа, есть шанс на полное восстановление.
- Развитие некроза или кровотечение. Следствием может стать появление рубцов на ткани органа или образование кист. В этом случае полное восстановление железы невозможно.
- Если из-за воспалительного процесса, проходящего в поджелудочной железе, патология затронула эндокринную систему, полноценная выработка гормонов не восстановится.
Заключение
Людям, страдающим от панкреатита, алкоголь категорически противопоказан. И если при обострении болезни человеку и так будет не до спиртного, то в период ремиссии кое-кто может вспомнить былое, позволит себе расслабиться и выпить. Принимая подобное решение, надо помнить, что любая доза может спровоцировать рецидив и серьезные осложнения. Так что не стоит из-за сиюминутного и весьма сомнительного удовольствия рисковать своим здоровьем.
Источник

Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
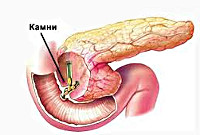
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник
