Показания к лечению язвы желудка

Язвенная болезнь — это длительно протекающее заболевание с периодическими обострениями и периодами мнимого благополучия, главным отличительным признаком которого служит формирование в слизистой оболочке желудка или 12-перстной кишки неприятного дефекта в виде язвы, образование которой предопределено преобладанием агрессивных факторов над протективными факторами слизистой оболочки.
Содержание статьи
Язва желудка — это, что называется, всерьез и надолго. А ее последствия — так и вовсе навсегда: образовавшийся на слизистой после излечения язвы рубец сокращает эффективную функциональную площадь желудка, т.к. на этом его участке уже никогда не будет выделяться желудочный сок.
Этим заболеванием страдает каждый десятый из нас, что, согласитесь, довольно много. Больше всего язва «любит» городских жителей (причем, по большей части, мужского пола), что связано, по-видимому, с бешеным ритмом жизни, чреватым психоэмоциональным напряжением и некачественным питанием вкупе с привычкой перекусывать «на бегу». Женщины, в свою очередь, имеют все шансы заполучить язву уже в зрелом, менопаузальном возрасте, что связано с гормональными изменениями. И последнее, о чем стоит сказать в вводной части: язва 12-перстной кишки встречается чаще, нежели язва желудка, в особенности у молодых мужчин.
Причины возникновения язвы желудка
Сначала давайте разберемся, как вообще возникает язва в желудке. Как уже было сказано, это происходит в результате ослабления или снижения выработки факторов естественной защиты желудка (а это желудочная слизь, гидрокарбонаты, гастрин, секретин, слизисто-эпителиальный слой и т.д.), в результате чего равновесие смещается в сторону действия агрессивных факторов (соляная кислота, пепсин, хеликобактер). На этом неблагоприятном фоне менее защищенный участок слизистой воспаляется и формируется язва.
Почему же сдвигается это равновесие? Главных причин, по которым это происходит — две: инфицирование бактерией хеликобактер пилори (Helicobacter pylori)и длительный прием препаратов класса нестероидных противовоспалительных средств и глюкокортикоидов. На их долю приходится 97% от всех случаев заболеваемости. Не знаете, кто такой хеликобактер и с чем его едят? Сейчас расскажем.
Хеликобактер пилори можно смело назвать уникальной бактерией. Она единственная, благодаря особенностям своей структуры, способна выживать в агрессивной среде желудка. Мало того, на действие антибиотиков у нее также готов адекватный ответ. Одним словом — универсальный солдат. Инфицированность хеликобактером составляет порядка 70% (а в России — так и вовсе 90%), т.е. он принадлежит к условно-патогенной микрофлоре, которая при определенных обстоятельствах (о которых — ниже) начинает усиленно размножаться и повреждать слизистую. Помимо прямого повреждающего эффекта, он стимулирует выработку «аш хлор» (то бишь соляной кислоты), что также является повреждающим фактором. Передается через питьевую воду, немытые овощи и фрукты, слюну инфицированного человека. Более подробно о хеликобактерной инфекции читайте здесь.
Что до лекарств, то они также собственноручно повреждают слизистую и стимулируют агрессивные факторы (нарушение желудочной моторики и повышение концентрации соляной кислоты), ослабляя попутно защитные.
Благоприятный фон для развития язвы желудка
Благоприятным фоном для развития заболевания служат следующие факторы:
- неправильное питание (к примеру, регулярное потребление грубой и острой пищи, еда «на бегу», всухомятку, большие временные промежутки между трапезами);
- курение и алкоголь;
- психическое и физическое перенапряжение (дефицит сна и отдыха, работа «на износ», стрессы). Секреция и моторика желудка в первую очередь определяются состоянием нервной системы;
- пол и возраст;
- наследственная предрасположенность и конституциональные особенности.
Симптомы язвы желудка
Первые симптомы язвы желудка — боли, возникающие в эпигастральной области («под ложечкой») слева (при язве тела желудка) или справа (при язве, локализованной на границе между желудком и 12-перстной кишкой, или же в самой 12-перстной кишке). Боли не сконцентрированы строго в одном месте и могут иррадировать в левую половину грудной клетки или в поясницу. Очень показательно появление болей в привязке к приему пищи. Здесь тоже есть своя градация: если боль появляется спустя 30-60 минут после того, как вы поели, это может быть свидетельством язвы желудка, через 2-3 часа — язвы 12-перстной кишки. Реже появляются так называемые «голодные» (натощак) или ночные боли (с 11 вечера до 3 утра), что обычно имеет место при язве 12-перстной кишки. Показателем язвенной природы болей является их стихание после приема спазмолитиков или антацидов, приложения тепла или приема пищи (последнее в большей степени характерно для «голодных» и ночных болей).
Еще один «говорящий» симптом — кислая рвота содержимым желудка, возникающая на пике болей и частично купирующая их, что может заронить у пациента идею вызывать ее искусственно.
Нередки при язве и иные диспепсические симптомы: изжога, отрыжка, запоры. Ухудшения аппетита, как правило, не происходит, даже наоборот. А вот масса тела не растет, причиной чему являются самоограничения пациента в еде из-за опасения появления или усиления болей.
Следует упомянуть и такую форму язвенной болезни, как бессимптомная язва. В подобных случаях о заболевании узнается случайно, нередко уже в осложненной форме.
Язвенная болезнь развивается по синусоиде, с временными обострениями и ослаблениями. Обострения настигают пациента весной или осенью и длятся от 1 до 2 месяцев.
Осложнения язвенной болезни:
- кровотечения;
- перфорация (прободение) язвы, т.е. полное разрушение всех слоев желудочной стенки и образование сквозного отверстия;
- пенетрация, когда язва «перекидывается» на окружающие желудок органы — поджелудочную железу, печень, желчные пути и т.д.;
- стеноз привратника, т.е. сужение просвета сфинктера, отделяющего желудок от 12-перстной кишки.
Диагностика язвенной болезни
Помимо обследования больного и лабораторных анализов (анализ крови и рН-метрия) диагностика язвы стоит на двух «китах»: рентген желудка и эндоскопическое исследование — гастроскопия.
Лечение язвы желудка
При отсутствии осложнений при лечении язвы желудка обходятся медикаментозным лечением в совокупности с диетотерапией. Лечение преследует две цели: избавиться от хеликобактера и снизить кислотность желудочного сока с одновременным устранением боли и других неприятных симптомов. Первая задача решается приемом антибиотиков из групп макролидов (эритромицин, кларитромицин), пенициллинов (амоксициллин) и других антибактериальных средств (метронидазол). Для решения второй задачи требуются:
Обнаружен новый побочный эффект лечения ингибиторами протонной помпы
- ингибиторы протонной помпы (омепразол, лансопразол. рабепразол, пантопразол).;
- ингибиторы гистаминовых Н2-рецепторов (ранитидин, циметидин, фамотидин);
- антацидные препараты (алмагель, алюмаг, алмол, гастал, ренни);
- гастропротекторы (де-нол, сукралфат, вентор).
Хирургическое лечение язвы желудка и 12-перстной кишки показано при наличии осложнений либо при частых рецидивах, длительном незаживании язв.
Диета при язве желудка
Бананы содержат антибактериальные вещества, которые подавляют рост хеликобактер пилори[/caption]В заключение — несколько слов о диете пациента с язвенной болезнью. Таких больных переводят на дробное питание, когда едят часто и понемногу. Из рациона исключается жареное, копченое, маринованное, острое, газированное. Не рекомендуются сырые фрукты и овощи, богатые растительной клетчаткой (капуста, персики, груши), крепкие бульоны, кофе, какао, алкоголь. Пища должна быть богата витаминами и белками. Типичный завтрак «язвенника»: молоко с овсяной или манной кашей и яйцо всмятку. Мясо и рыбу готовят на пару или отваривают, а яблоки, морковь, свеклу, черную смородину кушают только в протертом виде.
Видео по теме: «Язва желудка»
Андрей Виталёв
Источник
Согласно статистическим данным, у людей с язвенной болезнью желудка риск развития рака желудка в несколько раз выше, чем у тех, кто данной патологией не страдает. Поэтому очень важно вовремя и адекватно лечить язвенные дефекты в области желудочно-кишечного тракта, не допуская развития осложнений.
Методы диагностики язвенной болезни желудка – дифференциальная диагностика
Выявлением и лечением рассматриваемой патологии занимается гастроэнтеролог. При первичном обращении, указанный специалист уточняет у больного характер болевых ощущений, наличие иных жалоб, а также продолжительность существования неприятных ощущений.
На основе собранного анамнеза, доктор может лишь предположить наличие язвенной болезни желудка. Однако точно верифицировать данный недуг возможно только посредством инструментальных и лабораторных процедур.
Эзофагогастродуоденоскопия с вероятностью приблизительно в 95% позволяет подтвердить — либо опровергнуть язву желудка.
Основным атрибутом исследования служит гибкий зонд с камерой на конце, — его вводят через глотку в пищевод и желудок. При помощи гастроскопа специалист может установить параметры и точную локализацию язвенного дефекта, его глубину и форму, а также зафиксировать нарушения сократительной функции желудка.
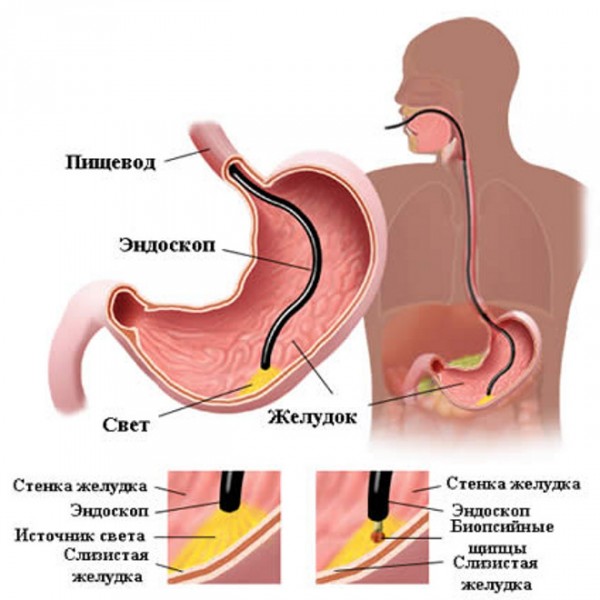
Подобную манипуляцию проводят натощак, минимум через 8 часов после последнего приема пищи. Воду пить в течение указанного промежутка времени также не рекомендуется.
В том случае, если требуется экстренная гастроскопия, больному сначала промывают желудок, и только потом вводят зонд. При необходимости, в процессе указанной манипуляции производят забор микроскопического кусочка тканей желудка для дальнейшего его тестирования под микроскопом.
При наличии противопоказаний к проведению описанной выше процедуры, пациента направляют на рентгенологическое исследование с применением окрашивающего вещества. Данная методика является менее информативной, нежели предыдущая.
Кроме того, в ходе обследования на предмет наличия язвенной болезни желудка проводятся следующие диагностические мероприятия:
-
 Анализы на наличие бактерии Helicobacter pylori. Сдаются в обязательном порядке при выявлении язвенного дефекта. В качестве исследуемого материала могут использовать кровь, кал либо выдыхаемый воздух (уреазный тест).
Анализы на наличие бактерии Helicobacter pylori. Сдаются в обязательном порядке при выявлении язвенного дефекта. В качестве исследуемого материала могут использовать кровь, кал либо выдыхаемый воздух (уреазный тест). - Общий анализ крови и мочи. При ЯБЖ указанные анализы будут констатировать наличие воспалительных процессов в организме.
- Тестирование кала на скрытую кровь. Способствует выявлению хронических либо острых кровопотерь в органах желудочно-кишечного тракта.
- Ультразвуковое исследование органов брюшной полости. Проводят с целью выявления сопутствующих недугов.
- Изучение уровня кислотности желудочной среды при помощи внутрижелудочной РН-метрии. Данную манипуляцию могут проводить во время эзофагогастродуоденоскопии. В некоторых случаях, пациентам может назначаться суточное исследование РН-метрии, в ходе которого применяют назальный зонд.
При подозрении на рак желудка (ЯБЖ склона к малигнизации), который по своей симптоматике схож с язвенной болезнью, пациента направляют на консультацию к онкологу.
Если же язвенный дефект спровоцировал перфорацию стенки желудка, требуется немедленное вмешательство хирурга.
Консервативное лечение язвенной болезни желудка – эффективные терапевтические методы, препараты
В лечении рассматриваемой патологии нужен комплексный подход, включающий немедикаментозное и медикаментозное воздействие.
Если развитие язвенных дефектов связано с Helicobacter pylori, акцент в лечении делают на полную ликвидацию указанных микроорганизмов. С этой целью проводят антибиотикотерапию с использованием препаратов, в основе которых тетрациклины, макролиды, пенициллины.
При HP-отрицательной язве желудка антибактериальные средства не назначают.
Независимо от наличия вредоносной бактерии, лекарственная терапия язвенной болезни желудка предусматривает прием следующих препаратов:
1. Медикаменты, способствующие нормализации кислотно-щелочного баланса:
- Антациды — Алмагель, Фосфалюгель, Рутацид и пр. Основная их задача — обезвреживание соляной кислоты. Действуют подобные средства достаточно быстро, и это способствует оперативному устранению болевых ощущений. Однако регулярное применение подобных препаратов вызывает ответную реакцию со стороны желудка: пытаясь избежать защелачивания, секреторные клетки продуцируют еще больше кислоты, что в итоге приводит к еще большему повышению кислотности. Таким образом, одними только антацидами нормализовать рН в желудке проблематично.
- Ингибиторы протонной помпы — Рабепразол, Омепразол. Перемещение ионов водорода, что входят в состав соляной кислоты, блокируется рассматриваемыми лекарственными веществами. Это способствует прерыванию химического цикла производства указанной кислоты.
- Блокаторы Н2-гистаминовых рецепторов — Фамотидин, Ранитидин.
2. Препараты, обеспечивающие защиту слизистой оболочки желудка
Они нацелены на увеличении выработки слизи и бикарбонатов, а также на нормализацию рН баланса.
Наиболее яркими представителями данной группы медикаментов являются Сайтотек и Мизопростол.
Некоторые из таких средств обладают способностью формировать защитную пленку в желудке — Дицитрат, висмута трикалия.
3. Средства, которые способствуют улучшению сократительных функций желудка
Домперидон, Мотилиум, Метоклопрамид — их именуют прокинетиками. Благодаря им, еда не задерживается надолго в желудке, и у больного отсутствуют рвотные позывы.
4. Спазмолитики
Назначаются с целью купирования болевых ощущений путем устранения спазмов мышц — Дротаверин, Скополамин.
5. Седативные средства
Это экстракт валерианы, Тенотен. Назначаются при наличии у пациента психоэмоциональных расстройств.
Перед назначением подобных препаратов рекомендуется посетить психотерапевта.
Физиотерапия
В том случае, если указанная патология протекает без осложнений, и не находится в стадии обострения, доктор может назначить физиотерапевтические процедуры, основанные на тепловом воздействии. Наиболее популярными из них являются озокеритолечение, парафинотерапия, электрофорез.
Тепловое воздействие помогает устранить изжогу, тошноту, а также свести к минимуму либо полностью избавиться от болевых ощущений.
Курс такого лечения составляет 10 процедур, но, зачастую, уже после 3-го сеанса больные чувствуют облегчение.
Основы диеты при язве желудка
Одним из основных аспектов успешного лечения язвенной болезни желудка является диета.
Во время обострений рассматриваемого недуга следует отказаться от еды и выполнять все рекомендации гастроэнтеролога.

Если же язвенная болезнь желудка пребывает на стадии затишья, за питанием все равно следует следить.
На сегодняшний день, не доказано, что жидкая пища улучшает состояние больного с язвенным дефектом в желудке, однако употребление вареных овощей явно не нанесет вреда больному органу.
Поэтому, при планировании своего ежедневного меню, больные с язвой желудка должны учитывать несколько моментов:
- Соленая, жареная, острая, жирная, копченая еда раздражает слизистую оболочку желудка и провоцирует появление болевых ощущений, а также других дискомфортных явлений. От подобных продуктов следует воздерживаться. Приготовленная пища не должна содержать специй, уксуса, а употреблять такую пищу нужно без добавления различных соусов и кетчупов.
- У продуктов, готовых к употреблению, должен быть адекватный тепловой режим: горячая либо холодная еда недопустима при ЯБЖ.
- Кушать нужно часто (5-6 раз в день), но небольшими порциями, чтобы избежать растяжения желудка. В вечернее время лучше воздержаться от приема пищи, т.к. это спровоцирует выработку соляной кислоты.
- Алкоголь и табакокурение ведут к рецидиву указанной болезни. Поэтому от этих вредных привычек следует избавиться. Кофеиносодержащие и газированные напитки также негативно сказываются на состоянии желудка.
Обратите внимание!
Кроме того, при язве желудка из рациона питания следует исключить цитрусовые, овощи с грубой клетчаткой (в первую очередь, капусту), а также клюкву.
Хирургическое лечение патологии – виды операций и показания к их выполнению
В плановом порядке хирургическое лечение рассматриваемой патологии проводится в следующих случаях:
- Отсутствие улучшений от консервативной терапии на протяжении 2-х лет.
- Перерождение язвенного дефекта в раковое новообразование.
- Сильные кровопотери.
- Образование рубцов в желудке, что негативно сказываются на его работе.
- Появление сквозного дефекта в области расположения язвы.
Имейте в виду:
Если доктор, после изучения результатов обследования, советует пациенту проводить операцию — стоит прислушаться к его словам. Плановое хирургическое вмешательство несет в себе меньше рисков, чем экстренное.
Экстренные манипуляции на желудке при ЯЖБ показаны при развитии обострений, что угрожают жизни пациентов. Однако такого рода операции не всегда результативны.
Хирургическое лечение язвенной болезни желудка может быть представлено в виде следующих процедур:
- Ушивание язвенного дефекта. На практике применяют крайне редко. Перфоративное отверстие в данной ситуации перекрывают путем наложения двухрядных узловых серозно-мышечных швов.
- Резекция желудка. Предусматривает удаление всего желудка — либо отдельных его частей. Подобную манипуляцию проводят эндоскопическим, либо открытым методом.
- Гастроэнтеростомия. Зачастую рассматриваемая процедура проводиться вместе с резекцией желудка. Оперирующий формирует соустье между желудком и тонким кишечником, обеспечивая тем самым продвижение пищевого комка по желудочно-кишечному тракту.
- Ваготомия. Заключается в инвазивном воздействии на блуждающий нерв, вследствие чего агрессивное влияние на слизистую желудка минимизируется.
Народные средства для лечения ЯБЖ
Средства народной медицины при рассматриваемой патологии не способны заменить медикаментозное лечение.
В том случае, если доктор одобрит тот или иной рецепт, его необходимо использовать, как дополнение к традиционному лечению.

Наиболее популярными в лечении язвенного дефекта являются следующие народные рецепты:
- Свежий картофельный сок. Данный овощ перетирают на терке, а полученное пюре отжимают через марлю. Первую неделю пьют по 20 гр. такого сока перед каждым приемом пищи. В дальнейшем, с каждой последующей неделей, указанную порцию увеличивают вдвое. При появлении дискомфортных ощущений порцию уменьшают — либо вовсе отменяют. Главным условием является применение корнеплода, который не успел отлежаться: в процессе длительного хранения данный овощ продуцирует вредное для организма вещество. Кроме того, полученный сок следует выпить на протяжении 10 минут, пока он не утратил свои полезные свойства.
- Прополис с маслом. Указанные ингредиенты смешивают в пропорциях соответственно 1:10. Сливочное масло (оно должно быть несоленым) предварительно растапливают, не давая ему закипеть. После растворения частиц прополиса в растопленном масле полученную смесь переливают в стеклянную тару и настаивают на паровой бане. Когда масса станет однородной, ее можно снимать с огня. Принимать такое лекарство необходимо каждый день за полчаса до еды в течение месяца. Разовая доза — 1 ч.л. смеси, — ее можно разбавлять теплым молоком. При необходимости, через 1 неделю перерыва курс лечения снова повторяют.
- Отвар из зверобоя. Указанное лекарственное растение (1 ст.л.) заливают стаканом кипятка, и в дальнейшем настаивают на паровой бане 15 мин., либо оставляют в термосе на несколько часов. После процеживания отвар готов к употреблению: 1/4 стакана 3-4 раза в день на протяжении 2-х недель. Данное растение может стать причиной развития гиперчувствительности. Для устранения аллергических реакций следует принимать антигистаминные средства.
- Отвар из семян подорожника. Хорошо справляется с болевыми ощущениями на момент обострения язвенной болезни желудка. Для приготовления такого отвара нужно смешать семена подорожника (15 гр) с горячей водой (100 гр.). Разовая доза отвара — 1 ст.л. Принимать это нужно каждый раз перед приемом пищи.
Как не допустить осложнений после лечения язвенной болезни желудка – восстановление после лечения и операции, рекомендации пациентам
С целью минимизации риска развития рецидивов и осложнений рассматриваемой патологии, пациентам следует придерживаться следующих рекомендаций:
- Посещать гастроэнтеролога дважды в год на протяжении всей жизни. Во время таких визитов нужно сдавать анализы на хеликобактерную инфекцию и проводить эндоскопическое обследование.
- Придерживаться терапевтической схемы лечения, подобранной доктором, при появлении первых признаков язвенной болезни желудка.
- Соблюдать диету, отказавшись от продуктов, что вызывают раздражение слизистой оболочки желудка.
- Максимально оградиться от стрессовых ситуаций, а если это невозможно — принимать успокоительные средства.
Пациентам, перенесшим язвенную болезнь желудка, полезно будет проводить ежегодное санаторно-курортное оздоровление.
Однако следует помнить, что подобная профилактическая мера недопустима в период обострения рассматриваемого недуга.
Источник
