Признаки панкреатита симптомы где болит лечение


Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
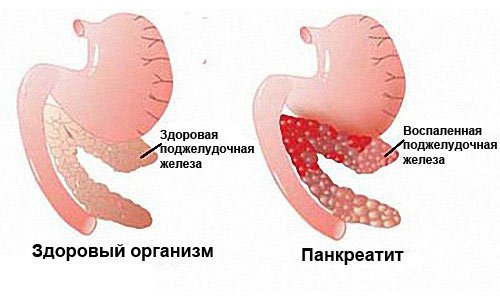
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
Если вам выставлен диагноз панкреатит, то о том, какие таблетки пить и как лечить это заболевание, вы узнаете из данной статьи. Кроме того, вам станет понятнее, что такое панкреатит, как проявляются симптомы, его сопровождающие, а также причины его возникновения. Одним словом, вы узнаете все о панкреатите, что должен знать человек без медицинского образования, и даже немного больше. Вам будут даны подробные рекомендации о лечении и диете, которой стоит придерживаться, во избежание возникновения новых приступов и рецидивов этого заболевания.
Панкреатит: симптомы, лечение, причины и виды

Суть этого заболевания состоит в том, что вследствие последовательных процессов происходит закупорка панкреатических протоков, через которые в двенадцатиперстную кишку выделяются ферменты, расщепляющие питательные вещества. Не имея возможности беспрепятственно попасть по месту назначения, активные ферменты, предназначенные для пищеварения, переваривают ткани поджелудочной железы. Этот процесс называется аутолизом, который, в переводе с латинского, так и называется «самопереваривание». Теперь вы знаете, в самых общих чертах про острый панкреатит, что это такое. Это просто химическая атака, и превращение железы «своими силами» в полупереваренную массу.
Симптомы болезни, к счастью, несхожи с большинством воспалительных заболеваний ЖКТ, именно этот факт облегчает в типичных случаях постановку диагноза. Женщины (особенно пожилые) подвержены этому заболеванию больше мужчин, и составляют так называемую группу риска, это возникает потому, что в пожилом возрасте увеличивается способность к образованию желчных камней, и ухудшается отток желчи. Ведь выводные протоки желчного пузыря и поджелудочной железы открываются в двенадцатиперстную кишку в одном месте, и закупорка камнем может выхвать приступ острого панкреатита, или обострение хронического течения заболевания. Не случайно у пожилых так распространен диагноз «холецистопанкреатит», что свидетельствует о запуске панкреатита посредством образования камней в желчном пузыре.
Однако, абсолютным лидером в большинстве случаев является злоупотребление алкоголем (в большей части это касается мужской части пациентов), поэтому можно с полным правом считать, что острый панкреатит – это «мужское» заболевание.
Вызвать панкреатит может наличие следующих факторов:

- операции на желчевыводящих путях и вообще на желудке;
- травмы живота, ранения;
- паразитические инвазии, инфекции, в частности вирусный гепатит;
- свинка (эпидемический паротит);
- генетическая предрасположенность – так называемый наследственный панкреатит.
В зависимости от течения болезни панкреатит подразделяют на:
- острый панкреатит, симптомы и лечение которого вы найдете далее;
- хроническую форму заболевания, более стабильную, при которой ремиссия сменяется обострением.
В зависимости от причин, его спровоцировавших, условно выделяют:
- алкогольный панкреатит;
- холангиогенный панкреатит;
- реактивный панкреатит.Существуют и другие виды классификаций, в которых можно встретить разделения по другим критериям.
Признаки панкреатита у мужчин и женщин практически идентичны, подробнее об особенностях каждой стадий вы прочтете ниже.
Он и она: в чем единство и различия?
Стоит сказать несколько слов о том, что симптомы и признаки панкреатита у женщин в молодом возрасте возникают весьма редко. Признаки острого панкреатита у женщин уравниваются по частоте встречаемости с мужским панкреатитом только в том случае, если женщина страдает хроническим алкоголизмом, либо злоупотребляет спиртным.
В пожилом возрасте признаки острого панкреатита у женщин практически не встречаются, уступая место холецистопанкреатиту, либо обострению хронического воспалительного процесса.
Врачи скорой помощи шутят, но в их словах есть много правды. На вопрос, когда возникают первые признаки панкреатита у женщин, они отвечают, что после великого и рождественского поста. Именно тогда большое количество вызовов связано с острой болью в животе, тошнотой и рвотой у пожилых после длительного периода воздержания.
Если отвечать на вопрос «где болит», то признаки панкреатита у женщин могут быть более размытыми и неопределенными в случае избыточной массы тела, наличия патологических процессов в области печени и желчного пузыря, а также при общем тяжелом состоянии и в пожилом возрасте.
Если говорить о первых признаках панкреатита у мужчин, то симптомы начинают появляться в среднем, через 6 – 10 часов после застолья и злоупотребления спиртным. Ровно столько времени требуется пищи для ее переваривания в желудке, и некоторого времени пребывания в двенадцатиперстной кишке. Эа это время происходит выделение панкреатического сока, обратный заброс, и интенсивный аутолиз, который и приводит к некрозу и сильной боли. Поэтому классическим дебютом заболевания является эпизод ночной боли после обильного ужина.
Панкреатит острый: признаки, симптомы
Симптомы острого панкреатита – это, пожалуй, наиболее сильное страдание из всех заболеваний ЖКТ. Пожалуй, только кинжальная боль при перфорации язвы может сравниться по выраженности боли с острым панкреатитом, но она длится короткое время, а очень сильная боль при панкреатите, от которой человек может потерять сознание и впасть в шок, терзает в течение нескольких часов.

Внешне заболевание может не проявляться никак: даже симптомов «острого живота», то есть защитного напряжения мышц брюшного пресса при панкреатите не бывает, поскольку железа находится высоко и глубоко.
В некоторых случаях, при выраженном геморрагическом панкреонекрозе возникают кровоизлияния под кожей живота в околопупочной области. Это является симптомом тяжелого течения заболевания.
Симптомы боли при панкреатите различны, отличаются интенсивностью. Субъективно они проявляются сильной опоясывающей болью вверху живота и в эпигастрии, «как будто вбили кол». Признаки панкреатита, симптомы где болит – это участок справа и слева под рёберной дугой. Сильнейшая боль ничем не купируется.
Верные признаки острого панкреатита – сильная тошнота и многократная рвота, вначале пищей, а затем – желчью, не приносящая облегчения. Характерна одышка (особенно после рвоты). Возникает заострение черт лица из-за обезвоживания, в тяжелых случаях, при развитии панкреатогенного шока, становится заметен землистый цвет кожи. Иногда, напротив, вместо диареи наступают запоры, окаменение живота, метеоризм.
Не следует путать острый панкреатит с хроническим: при хроническом панкреатите на первый план выходит синдром ферментативной недостаточности, поэтому у пациента может быть неустойчивый стул с обилием не переваренных остатков пищи. А при остром панкреатите, напротив, может развиться рефлекторный парез кишечника и задержка стула и отхождения газов, вздутие живота.
Симптомы, при панкреатите при остром течении требуют незамедлительный вызов «скорой помощи», и госпитализации пациента в хирургический стационар, поскольку пациенту может потребоваться срочная операция.
Хронический панкреатит: симптомы и признаки

Хронический панкреатит, в зависимости от симптомов принято делить на несколько типов:
- диспепсический. Первые признаки панкреатита данного вида – это вздутие живота, частая диарея, которая перемежается с периодами запоров,, снижение массы тела, появление признаков авитаминоза;
- болевой панкреатит. Признаки этого поражения поджелудочной железы заключаются в частых и интенсивных болях после приема пищи и алкоголя;
- псевдоопухолевый. Этот вариант хронического панкреатита еще называется псевдотуморозным. Какие симптомы при панкреатите данной разновидности наиболее характерны? Это своеобразная форма, которая своей симптоматикой напоминает рак поджелудочной железы и имеет похожие признаки.
К ним, например, относятся:
- истощение;
- периодическая желтуха;
- выраженное уплотнение головки поджелудочной железы, которую можно пропальпировать.
- бессимптомная форма заболевания. Главная опасность в том, что болезнь ничем себя не проявляет, хотя болезнь развивается, прогрессирует и патологические изменения в поджелудочной железе происходят незаметно для человека. Однако признаки панкреатита, симптомы как таковые отсутствуют.
Признаки при панкреатите в начальной стадии хронического течения заболевания заключаются, обычно, в болях в районе эпигастрия (вверху живота), реже опоясывающей боли. Проявляется такая боль не постоянно, а только после употребления большого количества жирной, жареной, острой пищи, алкоголя, газированных напитков, а кроме того, шоколада и кофе.
Особенно возрастает возможность приступа после приема большого количества пищи самого разного вида, да еще и сопровождаемого приемом алкоголя, что бывает во время застолий. Продолжается приступ боли от четверти часа до нескольких часов, после чего проходит, и может не повторятся в течение многих дней, если человек придерживается нормального режима питания.
При панкреатите признаки не всегда могут соразмерно совпадать с текущей тяжестью состояния. Несмотря на такое, казалось бы, незаметное течение болезни, хронический панкреатит очень опасен. При панкреатите признаки не всегда могут соразмерно описать состояние железы.Прежде всего коварно воспаление тем, что в ходе этого заболевания продолжаются патологические изменения в поджелудочной железе человека. Перерождаются и атрофируются ткани железы, сокращается выработка ферментов и гормонов. Со временем, по мере разрушения тканей островкового аппарата поджелудочной железы, который отвечает за выработку инсулина, может развиться сахарный диабет.
Реактивный панкреатит – это прямое последствие неправильного питания, злоупотребления алкоголем, курением, это следствие неконтролируемого и неправильного приема медицинских препаратов. Симптомы панкреатита у мужчин и женщин при реактивной форме схожи с симптомами острого.
Панкреатит: симптомы, лечение, диета
При явных симптомах острого панкреатита человека следует немедленно доставить в стационар. Первая помощь на догоспитальном этапе может состоять в прикладывании холода к животу. Категорически не следует принимать никакой пищи. Хотя при приступе острого панкреатита едва ли больной захочет есть. Этот совет касается людей, которые считают необходимым при любых обстоятельствах запастись калориями для «придания сил». До приезда скорой можно принять таблетки при панкреатите спазмолитического характера (Но-шпу или Папаверин) и лечь. Категорически запрещается прием обезболивающих препаратов, или спиртных напитков «от боли в животе».
Лечение в стационаре может отличаться, в зависимости от типа и причин, вызвавших панкреатит. Какие пить таблетки, решает лечащий врач, исходя из результатов обследовании анализов, клинической картины и т.д. Хотя как раз в стационаре никаких таблеток давать не будут, хотя бы по той причине, что в случае упорной рвоты все будет извергнуто наружу. Поэтому пациенту назначается инфузионная терапия, и внутривенное, или внутримышечное введение препаратов.
Панкреатит: лечение и диета
Лечение хронического панкреатита – это прежде всего соблюдение диеты, которая исключает жареную пищу, в том числе приготовленную на гриле, острые блюда, кухню быстрого питания (фастфуд) из-за того, что многие блюда там готовятся на пережаренном или низкокачественном жире. Также следует исключить или сильно ограничить потребления кофе, шоколада, грибы. Приготовление продуктов для больных панкреатитом полностью исключает жарку. Только измельченные и варенные, запечённые или приготовленные на пару продукты. Пищу нужно принимать небольшими порциями, 5-6 раз в день.
Панкреатит: лечение, таблетки, какие лучше
Таблетки от панкреатита преследуют несколько целей:
- Но-шпа, Папаверин, назначаются не только, если диагностирован панкреатит. От чего эти таблетки? Для того, чтобы уменьшить спазм гладкой мускулатуры. Именно гладкие мышцы, которые иннервируются парасимпатическим отделом вегетативной нервной системы являются сфинктерами, которые не позволяют панкреатическому соку попадать в двенадцатиперстную кишку при их сокращении. В конечном итоге спазмалитики могут препятствовать аутолизу, и даже уменьшать объем пораженной панкреанекрозом части органа.
- Скорая помощь вводит Атропин, если подтвердится панкреатит. Таблетки от чего? Это не таблетки, а подкожные инъекции Они применяются для того, чтобы уменьшить секрецию панкреатического сока, уменьшить объем поражения и снизить выраженность болевого синдрома.
- При недостаточности ферментов, производимых поджелудочной железой для улучшения пищеварения назначаются ферментные препараты типа Фестала, Дигестала, Креона и т.п. Принимать их нужно во время приема пищи. Они содержат панкреатические ферменты, полученные из поджелудочной железы крупного рогатого скота.
- Трасилол и Контрикал также входят в число, что пить при панкреатите. Таблетки эти являются ингибиторами протеаз. Они инактивируют протеолитические ферменты, которые могут переваривать белки.

Лечение панкреатита подразумевает прием многочисленных препаратов, каждый из которых достигает определенных целей. Самолечение недопустимо. Следует принимать препараты под наблюдением и по назначению врача. Отказ от спиртного и курения – необходимое условие успешного лечения панкреатита.
Видео: симптомы и признаки панкреатита
https://www.youtube.com/watch?v=QsOoCbB0MJY
Источник
