Признаки панкреатита у женщин

Неправильное питание, дефицит витаминов, вредные привычки приводят к проблемам со здоровьем, среди которых одну из лидирующих позиций занимают болезни органов пищеварения. Панкреатит у женщин имеет те же проявления, что и у мужчин, но в силу особенностей физиологии и эмоциональной сферы представительниц слабого пола, заболевание диагностируется раньше. Чем меньше пациент игнорирует тревожные симптомы, тем успешнее пройдет диагностика и врач перейдет к назначению лечения.
Панкреатит у женщин начинается с опоясывающей боли
Панкреатит – что это такое?
Панкреатит – это воспалительный процесс в тканях поджелудочной железы. Орган расположен слева, под ребрами, выполняет пищеварительную функцию и является неотъемлемой частью эндокринной системы организма.
Основная пищеварительная функция поджелудочной железы состоит в выработке панкреатического сока, ферменты которого расщепляют пищу и обеспечивают ее переваривание.
Чаще всего панкреатит протекает в хронической форме. Однако наиболее опасной формой, при которой выраженность симптомов максимальна и существует даже угроза жизни больного, является острая стадия.
Эндокринная функция заключается в продуцировании гормонов, отвечающих за обмен глюкозы в организме – глюкагона и инсулина.
Причины недуга
Панкреатит возникает по следующим причинам:
- пренебрежение принципами правильного питания, перекусы сухомяткой, голодание, переедание;
- злоупотребление алкогольными напитками;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- вирусный гепатит В или С;
- заболевания желчевыводящей системы.
Реактивные изменения поджелудочной железы на начальной стадии могут не проявлять себя остро. По этой причине больной, не подозревая о развивающемся патологическом процессе, продолжает вести неправильный образ жизни, усугубляя тем самым состояние своего здоровья. Это может стать причиной более тяжелых последствий.
Симптомы панкреатита у женщин
Симптомы заболевания не всегда проявляются остро и могут быть смазанными
Недуг дает о себе знать множеством симптомов, игнорировать которые сложно:
- Опоясывающая боль. Это основной и первый признак заболевания. Ее локализацию сложно определить, она затрагивает верхнюю часть живота, левое и правое подреберье, уходя к спине и в межлопаточную область. Болевой синдром усиливается спустя 1,5-2 часа после еды или сразу после употребления алкоголя.
- Тошнота. Наблюдается в стадии обострения заболевания у взрослых и детей. Пациент, не соблюдающий принципы лечебного питания, может испытывать тошноту постоянно.
- Рвота. Может возникать спонтанно либо спустя 1,5-2 часа после приема пищи. Рвотные массы обильны, содержат в себе остатки непереваренной пищи.
- Запоры, переходящие в диарею. Сначала наблюдается стул густой консистенции с белыми включениями и остатками непереваренной пищи. Затем он сменяется диареей, возникающей вследствие нарушения всасывания воды. Она выходит из организма вместе с необходимыми для организма веществами. Жидкий стул в течение продолжительного времени приводит к обезвоживанию.
- Плохой аппетит. Симптом отчасти обусловлен страхом больного перед возникающими неприятными ощущениями после каждого приема пищи.
- Потеря веса. Наступает в результате плохого переваривания пищи и снижения поступления необходимого количества полезных веществ и жиров в организм.
- Метеоризм. Непереваренная пища провоцирует процессы брожения в желудочно-кишечном тракте, при которых выделяется большое количество газов, растягивающих кишечник.
Первые признаки панкреатита можно спутать со стенокардией. Но отличительной чертой заболевания является связь остальной симптоматики с приемом пищи.
Методы диагностики
Своевременное выявление заболевания усложняется наличием фоновых недугов, таких как гепатит, алкоголизм, хронические болезни органов ЖКТ.
Основной метод диагностики панкреатита у взрослых и детей – лабораторный. Пациенту назначается общий и биохимический анализа крови, УЗИ.
Кровь сдается натощак, предварительно рекомендуется соблюдать щадящую диету.
В ОАК при панкреатите наблюдаются признаки воспаления поджелудочной железы – лейкоцитоз и повышение СОЭ. В биохимическом анализе крови показатели глюкозы, амилазы, АСТ и АЛТ выше нормы. В кале присутствует жир, слизь, бактерии, нерасщепленные пищевые волокна в количестве выше допустимой нормы.
На основании полученных результатов анализов назначаются следующие диагностические манипуляции:
- УЗИ органа, на котором можно определить наличие воспалительного процесса в тканях;
- КТ поджелудочной железы позволит наиболее точно определить локализацию патологического процесса;
- лапароскопия – применяется редко и в основном в тех случаях, когда на УЗИ не удается локализовать очаг патологического процесса в железе.
Все эти методы позволяют точно поставить диагноз, определить стадию развития заболевания, локализацию пораженного участка.
Лечение начинают с устранения провоцирующих заболевание факторов
Лечение
Терапия разных форм панкреатита отличается, но в целом проходит по одной схеме.
Лечение заболевания поджелудочной железы включает в себя:
- Снятие нагрузки с желудочно-кишечного тракта. Необходимо питаться по специальной диете, исключить жирные продукты, снизить физические нагрузки. У взрослых главное условие – отказ от алкоголя.
- Организация постоянного правильного диетического питания. Полностью исключить из рациона острые, копченые, соленые, жареные блюда. Питаться 5-7 раз в день, устраивать разгрузочные дни.
- Медикаментозная помощь в организации правильной работы поджелудочной железы при помощи препаратов. Снизить активность органа помогут ингибиторы протеаз, а улучшить пищеварение – ферментативные средства и желчные кислоты.
- Снятие болевого синдрома при остром панкреатите. Хорошо справляются спазмолитические средства на основе дротаверина, анальгина.
- Остановка рвотных позывов. Препараты противорвотного действия помогают пище проходить по пищеварительному тракту в правильном направлении, не позволяя ей возвращаться и провоцировать тошноту.
- Нормализация работы кишечника. Препараты назначаются для купирования симптомов со стороны органов ЖКТ.
- Прием витаминов. Благодаря витаминным и поливитаминным комплексам, свежим овощам и фруктам ускоряется восстановление организма, возвращается аппетит.
Все медикаментозные препараты назначаются врачом на основании диагностических данных и индивидуальных особенностей пациента. Самолечение недопустимо и может лишь на время маскировать симптомы и стирать клиническую картину заболевания.
Обязательное условие при появлении первых признаков заболевания – организация диетического питания и отказ от алкоголя.
Последствия заболевания
У взрослых главной причиной острого панкреатита может стать прием алкогольных напитков в больших количествах
Женщины отличаются более правильным образом жизни и отношением к собственному здоровью, но иногда и они не уделяют должного внимания лечению. В этом случае наступают осложнения, развиваются более серьезные и опасные заболевания:
- Некроз тканей поджелудочной железы. Клетки органа отмирают без возможности восстановления.
- Внутренние кровотечения, возникающие вследствие разрывов капсулы органа и воздействия агрессивного секрета на близлежащие сосуды, органы и ткани.
- Язвы, эрозии желудка и двенадцатиперстной кишки. Недостаток панкреатического секрета пагубно влияет на органы пищеварения.
- Абсцесс тканей органа с образованием гнойного очага.
- Флегмона органа, при которой происходит распространение гнойного воспалительного процесса.
- Перитонит. Самое опасное последствие панкреатита. Происходит разрыв капсулы железы и содержимое изливается в брюшную полость. Требуется немедленное оперативное вмешательство, при отсутствии которого может наступить летальный исход. Даже операция не гарантирует в таком случае выздоровления.
Риск возникновения таких последствий можно снизить, если своевременно обратиться за медицинской помощью и точно выполнять все предписания врача.
Лечебная диета
Диета – это один из самых важных этапов терапии заболеваний органов пищеварения.
В список разрешенных продуктов при панкреатите вне обострения входят:
- свежие и вареные овощи, супы на овощном бульоне;
- отварное нежирное мясо;
- молочные продукты с низким показателем жирности;
- каши;
- компоты;
- белки яиц;
- слегка зачерствевший хлеб.
Категорически запрещены:
- алкогольные напитки;
- жирные сорта мяса, рыбы и бульоны на них;
- консервы, соленья, маринады;
- фастфуд;
- грибы;
- бобы;
- газированные напитки;
- свежая выпечка;
- соусы и приправы;
- фрукты с большим содержанием сахара.
Питаться при панкреатите для обеспечения покоя поджелудочной железы нужно малыми порциями, через каждые 2,5-3 часа. Пищу пережевывать медленно и тщательно. Еда должна быть теплая, негрубой консистенции, запивать водой и другими напитками пищу не рекомендуется. Соблюдается такая диета на протяжении нескольких месяцев.
Острый панкреатит в первые дни предполагает голодание, а в дальнейшем – назначение стола 5П. Когда обострение стихает и переходит в хронический панкреатит, назначается 1 стол.
Терапия любого заболевания всегда сложнее и дольше, нежели его профилактика. Чтобы избежать проблем с органами пищеварения, следует уделять особое внимание продуктам питания и исключать вредные привычки. А при обнаружении первых признаков болезни не заниматься самолечением и немедленно обращаться за помощью к специалистам. Своевременная диагностика поможет установить причины развития недуга и избежать серьезных осложнений.
Также интересно: панкреатит при беременности
Источник
Панкреатит у женщин характеризуется воспалительным процессом в области поджелудочной железы. Ферменты, которые поступают в кишечник, активируются внутри органа, вызывая патологические нарушения.
Заболевание сопровождается характерными симптомами и требует своевременной медицинской помощи. Неправильно подобранная терапия или ее отсутствие приводит к возникновению серьезных осложнений.
Виды заболевания
Любая форма панкреатита поддается лечению, если патология была своевременно диагностирована.
Учитывая степень развития воспалительного процесса, различают следующие типы заболевания:
| Название | Описание |
| Острый панкреатит | Характеризуется внезапным развитием в легкой или опасной форме, но через некоторое время проходит. Есть угроза возникновения необратимых изменений в тканях поджелудочной железы. В группе риска находятся люди от 30 до 60 лет. |
| Хронический | Воспалительный процесс продолжает прогрессировать, в результате чего нарушаются функции поджелудочной железы. Основная причина – неправильное питание и злоупотребление спиртными напитками. |

Первичный хронический панкреатит характеризуется поражением поджелудочной железы. Вторичный вид заболевания возникает в результате нарушений функционирования пищеварительной системы.
Стадии и степени
Определить область поражения воспалительным процессом поможет врач гастроэнтеролог. Специалист учтет жалобы пациентки и результаты осмотра. Важно определить степень и стадию развития панкреатита, чтобы подобрать максимально эффективное лечение.
Болезнь проходит следующие этапы:
| Название | Описание |
| 1 стадия | Патология продолжается 5-7 дней. Клетки поджелудочной железы отекают. В области брюшной полости развивается воспалительный процесс. Продукты распада всасываются организмом. Без своевременной терапии патологические процессы прогрессируют, поражается головной мозг, сердце, легкие и высок риск летального исхода. |
| 2 стадия | Реактивный период длится неделю. На 2 стадии образуется сгусток панкреатического инфильтрата. Сопровождающими симптомами является лихорадка, желудочная язва и желтуха. |
| 3 стадия | Появляются гнойные осложнения, на фоне которых возникает кровотечение и сепсис (заражение крови, приводящее к летальному исходу). |
| 4 стадия | Период восстановления, в большинстве случаев продолжается 3 недели. Патологические очаги инфильтрата рассасываются. Болезнь перетекает в хроническую форму. |
Симптомы панкреатита у женщин зависят от стадии патологических процессов, степени их распространения и области поражения поджелудочной железы. Нельзя игнорировать первые признаки заболевания, поскольку прогрессирующее воспаление может привести к летальному исходу.
Симптомы
Признаки панкреатита у женщин помогут врачу установить точный диагноз, определить форму, стадию заболевания и степень развития патологических процессов.
 Симптомы панкреатита у женщин можно определить сразу.
Симптомы панкреатита у женщин можно определить сразу.
| Название | Клиническая картина |
| Острый панкреатит |
|
| Хронический панкреатит |
|
Острая форма панкреатита в некоторых ситуациях влечет за собой внутренние кровотечения, поэтому опасна для жизни и требует серьезной медицинской помощи. Сильная интоксикация организма провоцирует повышение температуры, появления высыпания на теле в области живота и специфического налета на языке. Кожа становится не только бледной, но и желтого оттенка.
Причины появления
Установить точный диагноз поможет врач терапевт, гастроэнтеролог или хирург. Важно установить основную причину развития патологических процессов.

Панкреатит у женщин провоцируют следующие факторы:
| Название | Описание |
| Злоупотребление спиртными напитками | В большинстве случаев алкоголь является основной причиной (50%) развития панкреатита. Спиртное повышает концентрацию ферментов, провоцирует спазм сфинктера, который находится между поджелудочной железой и двенадцатиперстной кишкой. После употребления алкогольных напитков панкреатический сок накапливается в протоках поджелудочной, так начинается воспалительный процесс. |
| Гормональные нарушения или изменения | Климактерический период, беременность, применение противозачаточных препаратов, которые содержат гормоны. |
| Неправильное питание, строгая диета, голодание | Панкреатит провоцирует жирная и острая пища в рационе человека. Нельзя наедаться на голодный желудок вместе с употреблением спиртных напитков. |
| Желчекаменная болезнь | В 20% случаев панкреатит является осложнением этого заболевания. Движущийся камень по желчному протоку может заблокировать выход из поджелудочной железы, что спровоцирует застой ферментов. |
| Травма живота | Патологические процессы провоцируют заболевания воспалительного характера, поразившие любой орган брюшной полости. |
| Инфекционное поражение | Причиной является вирусный гепатит или грипп. |
Симптомы панкреатита у женщин также возникают на фоне многочисленных провоцирующих факторов, которые повышают риск развития патологических процессов.
Перечень:
- болезни двенадцатиперстной кишки (язва, дуоденит);
- оперативное лечение желудка или желчевыводящих путей;
- механические повреждения живота;
- прием лекарственных препаратов;
- нарушение вещественного обмена;
- инфицирование паразитами (аскаридоз);
- анатомическое состояние протоков поджелудочной железы;
- патологические заболевания сосудов.
Наследственный фактор также является одной из причин, на фоне которого повышается риск развития панкреатита у женщины.
Диагностика
Своевременное медицинское обследование поможет определить заболевание на раннем этапе развития и начать лечение, подобранное терапевтом, гастроэнтерологом или хирургом. Самостоятельно принимать меры не рекомендуется, поскольку можно спровоцировать серьезные осложнения.
Для диагностики панкреатита у женщин используются следующие методы:
| Название | Описание |
| Лабораторные анализы (кровь, моча) | В крови повышается активность ферментов, которые попадают туда на фоне отмирания клеток поджелудочной железы. |
| Ультразвуковое исследование поджелудочной железы (УЗИ) | Обследование помогает определить размеры органа, контур и показатели эхогенности. |
| Рентген брюшной полости | Диагностика, с помощью которой врач обнаруживает камни в желчном протоке, кишечную непроходимость. |
| Компьютерная томография (КТ) | Обследование позволяет определить очаги некроза тканей поджелудочной железы, оценить состояние клетчатки в забрюшинной области. Компьютерная томография позволяет увидеть патологические изменения в брюшной или грудной полости. |
| Диагностическая лапароскопия | Обследование, предусматривающее оперативное вмешательство. Врачи достоверно изучают состояние органов брюшной полости. При необходимости устанавливают специальный дренаж или переходят к полноценной операции. |

Гастроскопия (ЭГДС) позволит определить степень распространения воспалительного процесса на органы пищеварения (желудок, двенадцатиперстная кишка). Дополнительно проводятся тесты после глюкозной или медикаментозной нагрузки.
Когда необходимо обратиться к врачу
Симптомы панкреатита у женщин требуют не только консультации терапевта или гастроэнтеролога, но и полного медицинского обследования. Важно сразу обратиться за помощью, при появлении первых нарушений в работе поджелудочной железы.
Учитывая состояние пациентки, может понадобиться дополнительная консультация диетолога для составления правильного рациона. Определить, насколько серьезная ситуация, также поможет хирург. Не стоит заниматься самостоятельным лечением, поскольку можно усугубить состояние здоровья.
Профилактика
Предупредить можно не только основное заболевание, но и обострение патологических процессов.
Для этого врач гастроэнтеролог рекомендует придерживаться следующих правил:
- Полностью исключить из жизни спиртные напитки и табачные изделия.
- Уменьшить до минимума употребление жареной, жирной и острой пищи.
- При панкреатите нельзя пить сладкие газированные напитки.
- Допустима умеренная физическая нагрузка.
- Необходимо посещать гастроэнтеролога в профилактических целях.
- Рекомендуется проводить санаторно-курортное лечение.
- Своевременно лечить различные инфекционные заболевания.
- Рекомендуется избегать стрессовых состояний и психоэмоциональных перенапряжений.

Больным с панкреатитом нельзя работать на предприятиях, где есть общая и местная вибрация, серьезные нагрузки. То же самое касается работы, которая требует напряжения мышц, вынужденного определенного положения тела. Категорически запрещена деятельность, которая не позволяет соблюдать диетический режим.
С таким заболеванием больше подойдут хозяйственные, административные, канцелярские или интеллектуальные профессии, где объем работы небольшой. Возможно, понадобится создать специальные условия труда или работать на дому.
Методы лечения
Терапию панкреатита подбирает врач терапевт, гастроэнтеролог или хирург. Специалист учитывает результаты диагностики, степень распространения патологических процессов, также общее состояние пациента.
Женщине назначают не только медикаментозное лечение, но и разрешают использовать средства народной медицины. В тяжелых ситуациях проводится оперативное вмешательство, строго по показаниям.
Лекарственные препараты
Препараты подбирает врач, учитывая состояние пациента и развитие болезни. Многие лекарства провоцируют побочные реакции, поэтому важно придерживаться назначений и схемы терапии.
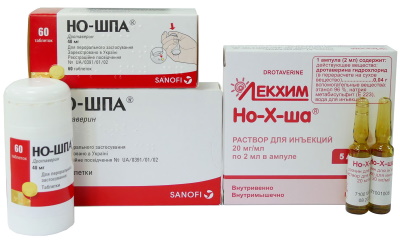
| Группа лекарств | Название | Применение |
| Обезболивающие препараты | «Но-Шпа», «Атропин» | Лекарства быстро устраняют болевой синдром. Препараты принимаются перорально по 1-2 таб. 3 р. в сутки. |
| Ферменты | «Креон», «Мезим» | Помогают разгрузить поджелудочную железу. Лекарство принимают по 1-2 таб. перед едой, запивая водой, не разжевывая. |
| Ингибиторы протонной помпы | «Омепразол», «Контрикала» | Лекарства уменьшают выработку ферментов. Препарат следует пить утром, перед едой. Взрослая дозировка составляет 20 мг 1-2 р. в день на протяжении 1-8 недель. Все зависит от состояния больного и степени поражения организма. |
| Антибактериальные средства | «Ампицилин» | Лекарства назначаются для профилактики инфекционного поражения поджелудочной железы. Препарат принимают за 30 мин до еды или через 2 ч. после трапезы. Разовая дозировка составляет 250-1000 мг каждые 6 ч. Курс лечения продолжается 5-21 день. |
При нарушении водно-электролитного баланса пациентам с панкреатитом назначают заместительную терапию физиологическим или солевым раствором. Длительность терапии определяется состоянием пациентки и наличием осложнений.
Народные методы
Рецепты знахарей и целителей можно использовать в комплексном лечении панкреатита у женщин, но перед их применением рекомендуется проконсультироваться с врачом. Многие используемые компоненты могут вызвать симптомы аллергической реакции или непереносимость применяемых компонентов.

| Название | Рецепт | Применение |
| Отвар бессмертника | Смешать 2 ст.л. цельных цветков растения и 1 ст.л. измельченных. Залить их горячей водой (1 ст.), поставить на огонь и греть 30 мин. Остудить, хорошо процедить и принимать по схеме. | Полученное лекарство рекомендуется принимать по 1/3 ст. в теплом виде 3 р. в сутки перед едой. Отвар усиливает выработку желудочного сока, улучшает работу поджелудочной железы. |
| Горькая полынь | Для приготовления настоя необходимо смешать 1 ст.л. растения и 1 ст. горячей воды. Поставить на огонь и греть 3-4 мин. Настаивать отвар 45 мин, затем хорошо процедить. | Средство рекомендуется принимать по 1 ст.л. 3 р. в сутки за 15-20 мин до еды. Настойка из полыни улучшает процесс пищеварения, повышает аппетит. Способствует также выделению панкреатического сока за счет стимулирования работы пищеварительных желез. |
| Картофель | Для лечения понадобится красный картофель. Перед тем, как отжать сок необходимо его хорошо вымыть, чистить не нужно. Сок следует отжимать непосредственно перед употреблением, в противном случае он потемнеет. | Сок красного картофеля рекомендуется пить утром и вечером перед едой на протяжении 15 дней. Дальше сделать перерыв на 12 дней и продолжить лечение. Полная терапия предусматривает 3-4 курса. После приема картофельного сока через 5 мин необходимо выпить стакан свежего кефира. |
В некоторых ситуациях народные средства не помогают, поскольку организм переполнен токсинами и вредными веществами. Вывести их поможет оливковое масло, кукурузные рыльца, лекарственный одуванчик и красная рябина.
Диета
Специальное питание при панкреатите подбирает врач диетолог. Важно придерживаться рекомендаций специалиста, чтобы предупредить обострение заболевания и возможные осложнения.

| Разрешенные продукты | Запрещенные продукты |
| вареные овощи и фрукты или приготовленные на пару суп-пюре рис, гречка, макаронные изделия подсушенный хлеб нежирные сорта мяса, приготовленные на воде или пару запеченный белковый омлет слабо жирная молочная продукция без консервантов и красителей сливочное и подсолнечное масло в небольшом количестве мед, варенье, джем | газированные и негазированные сладкие напитки наваристые бульоны консервированные продукты майонез и жирные соусы кофе шоколадные изделия фруктовые нектары колбасные изделия фаст-фуд продукты быстрого приготовления белокочанная капуста, бобовые, черемша, соленья, редис |
Важно не только придерживаться специального диетического питания, необходимо также соблюдать специальный режим. Пищу принимать небольшими порциями, 4-5 р. в сутки. Еда всегда должна быть теплой. Нельзя переедать, поскольку можно спровоцировать болевой синдром. В период обострения патологических процессов рекомендуется проводить голодание на протяжении 2-4 дней.
Прочие методы
Оперативное вмешательство показано пациентам, если медикаментозное лечение не дало положительных результатов и состояние человека ухудшается.
Терапия осуществляется двумя методами:
| Название | Описание |
| Прямой | Выполняется дренаж кист, удаляются камни, проводится резекция поджелудочной железы. |
| Непрямой | Оперируются желчные пути и желудочно-кишечный тракт. |
Хирургическое лечение проводится в следующих ситуациях:
- если панкреатит осложнился и сопровождается обтурационной желтухой;
- при возникновении острого болевого синдрома, который невозможно устранить медикаментозным лечением;
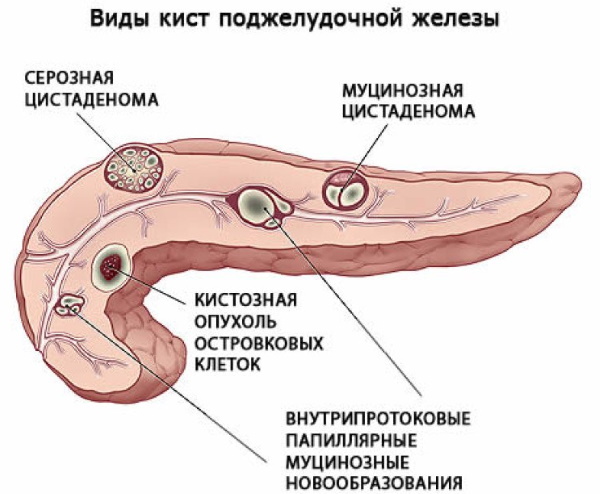
- образование кисты.
Операция чаще проводится при обострении панкреатита или в запущенных ситуациях. В большинстве случаев используется лапароскопия, когда хирург устанавливает дренаж.
После оперативного вмешательства дополнительно назначают лечение, чтобы остановить воспалительный процесс и предупредить осложнения. Специалисты рекомендуют проходить реабилитацию в специализированных медицинских центрах или санаториях.
Возможные осложнения
Симптомы панкреатита у женщин при отсутствии медицинской помощи прогрессируют и усиливаются.
Без своевременной терапии или при несоблюдении врачебных рекомендаций, больной может столкнуться с серьезными последствиями:
| Название | Описание |
| Холецистит | Осложнение панкреатита у женщин, которое характеризуется воспалительным процессом в области желчного пузыря. |
| Дуоденальный стеноз | Наблюдается сужение двенадцатиперстной кишки. Пища не может нормально передвигаться, что приводит к появлению истощающих частых рвот. |
| Флегмона или абсцесс | Гнойное поражение поджелудочной железы, возникающее в результате присоединения вторичной инфекции. |
| Панкреатический асцит | Появляется на фоне разрыва протока поджелудочной железы. Образуется свищ в брюшной или плевральной полости. |
| Нарушается отток желчи | Осложнение, чаще возникающее на фоне хронического панкреатита. Нарушение оттока желчи происходит при увеличении головки поджелудочной железы. Сопровождающим признаком является механическая желтуха. |

В тяжелых случаях панкреатит провоцирует внутрибрюшное кровотечение, разрушение поджелудочной железы, что влечет за собой смертельно опасный перитонит. Осложнением заболевания является также сахарный диабет. При развитии хронического панкреатита у пациентов повышается риск развития злокачественных процессов в поджелудочной железе.
Некроз клеток органа или закупорка его протоков приводит к образованию кисты.
При появлении первых симптомов панкреатита у женщин рекомендуется сразу обращаться в больницу. Несвоевременная терапия может привести к серьезным последствиям. Лечением занимается терапевт, гастроэнтеролог или хирург. Методы и средства терапии подбираются на основании полученных результатов после полной диагностики.
Видео о симптомах панкреатита у женщин
Что такое панкреатит, симптомы, проявление:
Источник
