Противорецидивное лечение язвы желудка
Главная
Гастроэнтерология
Заболевания желудка
Противорецидивное лечение язвенной болезни
К проведению противорецидивного лечения следует подходить дифференцированно. В настоящее время надежным методом профилактики рецидивов язвы считают стойкую эрадикацию хеликобактерной инфекции. Реинфекция у больных, прошедших успешную эрадикационную антихеликобактерную терапию, встречается редко (в течение первого года у 5- 8%); реинфекция часто сопровождается рецидивом язвенной болезни, а успешная эрадикация приводит к стойкой ремиссии.
У больных с четкими сезонными обострениями целесообразно проводить противорецидивное лечение, которое следует назначать за месяц до предполагаемого начала обострения. Курс лечения продолжается в зависимости от тяжести и длительности предшествующего рецидива от 1 до 3 мес. В этот период больной должен соблюдать диету, близкую к столу № 1, по возможности соблюдать режим труда и отдыха, из медикаментозных препаратов рекомендуется прием невсасывающихся антацидов (викалин, маалокс, фосфалюгель и др.).
Пролонгированное профилактическое лечение с помощью антисекреторных средств (блокаторов Н2-рецепторов, ингибиторов протонной помпы) в настоящее время практически не проводится из-за недостаточной эффективности высокой стоимости препаратов и их побочных действий на организм при длительном применении.
Больным язвенной болезнью можно рекомендовать так называемое лечение “по требованию” (начинать при первых признаках обострения). С этой целью назначают антагонисты Н2-рецепторов (ранитидин, фамотидин) или блокаторы Н+-, К+-АТФазы (омепразол, париет, нексиум). Если субъективная симптоматика стихает в течение 1 нед, следует перейти на поддерживающую терапию еще на 2-3 нед.
Важным звеном противорецидивной терапии больных язвенной болезнью является санаторно-курортное лечение. К основным лечебным факторам комплексной курортной терапии относятся санаторно-курортный режим, диета, климатолечение, применение минеральных вод, по показаниям физио- и медикаментозная терапия. Санаторно-курортное лечение показано больным неосложненной язвенной болезнью в фазе ремиссии. Противопоказаниями для направления на санаторное лечение является обострение заболевания, суб- и декомпенсированный стеноз, период в течение 6 мес после желудочно-кишечного кровотечения, подозрение на малигнизацию язвы желудка.
Диспансеризация требует от врача терпения, высокого профессионального мастерства, предполагает полное доверие со стороны больного на протяжении длительного времени. Врач должен дать больному в доступной форме общее представление о заболевании, о возможных признаках обострения я осложнения. Следует убедить пациента в серьезности заболевания, в необходимости отказа от вредных привычек (курение, употребления алкоголя, крепкого кофе), соблюдения правильного режима питания, здорового образа жизни. Необходимо выработать у больного твердое убеждение в целесообразности лечебных и профилактических мероприятий не только в период обострения, но и во время ремиссии.
А.Kaлинин и пр.
“Противорецидивное лечение язвенной болезни” и другие статьи из раздела Заболевания желудка и 12-перстной кишки
Читайте также:
- Профилактика рецидивов язвенной болезни
- Что такое симптоматическая язва желудка и двенадцатиперстной кишки
- Вся информация по этому вопросу
Источник
Основным видом противорецидивной терапии при ЯБ: является прерывистое (курсовое) медикаментозное лечение. Оно включает применение в полной дозе одного антисекреторного препарата (ранитидин, фамотидин, гастроцепин), нередко в сочетании с антацидом (гастал, альмагель и др.). При наличии в слизистой оболочке HP в терапию включают минимум 3 антибактериальных препарата (де-нол, трихопол, оксациллин, тетрациклин).
Отсутствие в процессе 3-4 нед. лечения эффекта заживления рубцевания язвы обязывает лечащего врача исключить аденокарциноматозную, пенетрирующую язву, каллезную язву и внести соответствующие коррективы в тактику лечения с возможным использованием трансэндоскопических воздействий на патологический процесс.
Одновременно с этим необходимо проанализировать:
- 1) дисциплинированность больного (соблюдение режима и ритма питания, приема лекарств, прекращение курения и т. д.)
- 2) рациональность и обоснованность медикаментозной терапии и физиотерапевтических процедур, включая возможную полипрогмазию.
По истечении 4 нед. лечения, если к этому времени не отмечено существенной положительной динамики язвенного процесса, необходимо пересмотреть схему лечения с возможной заменой препарата.
Отсутствие эффекта лечения, как уже отмечалось, может быть связано с нераспознанным синдромом Золлингера–Эллисона и др. патологическим процессом. Но есть определенная группа больных, особенно при наличии «гигантских язв», у которых не удается обнаружить причины безрезультатности 4- и даже 6-недельного лечения. При резистентности к тому или иному антисекреторному препарату следует провести замену, или увеличить дозу, или добавить цитопротективный препарат (сукральфат, цитотек), присоединить немедикаментозную терапию, например ГБО, иглорефлексотерапию и др.
При длительно нерубцующейся язве желудка, несмотря на интенсивное лечение, целесообразно повторить прицельную множественную биопсию и при отсутствии признаков малигнизации продолжить лечение, заменив лекарство, а лучше перейти на лечение омепразолом, сукральфатом или де-нолом в сочетании с трихополом и оксациллином.
Иногда назначают сеансы ГБО, местное лечение через эндоскоп (заклеивание язвенного дефекта специальными клеями, облучение лучами лазера и др.). При резистентности язвы к протмвоязвенной терапии необходимо не только проанализировать рациональность последней, но и выявить возможные факторы, сдерживающие рубцевание язвы, прием лекарственных средств по поводу других заболеваний, курение, недиагностированные сопутствующие заболевания (холелитиаз, хронический активный гепатит и цирроз печени, дисбактериоз, функциональная дуоденальная непроходимость и др.), исследовать биоптат слизистой оболочки антрального отдела желудка на наличие HP. При мучительной рвоте назначают мотилиум парентерально по 10-20 мг 3 раза в сутки или эглонил (внутримышечно по 20-100 мг 2 раза в сутки), гемодез (внутривенно 400 мл ежедневно) до исчезновения синдрома; проводится коррекция кислотноосновного состояния с введением электролитных растворов (Рингера–Локка, трисоль и др.). В лечении длительно незаживающих гастродуоденальных язв имеет распространение местное лечебное воздействие, в том числе пленкобразующими аэрозольными препаратами через эндоскоп.
В качестве местного лечения язвы используют также прицельные обкалывания периульцерозной зоны раствором новокаина, солкосерила и других средств. По данным большинства авторов, местное лечение гастродуоденальных язв ускоряет их заживление, причем язвы в желудке обычно рубцуются быстрее, чем в двенадцатиперстной кишке. Накопленный нами опыт свидетельствует, что значение этого метода в терапии рецидива ЯБ невелико, хотя в отдельных случаях местное лечение язв целесообразно.
Физиотерапевтические методы успешно дополняют диетотерапию и медикаментозное лечение при неосложненной ЯБ.
Назначают местные тепловые процедуры на подложечную область и правовое подреберье: аппликации парафина или озокерита температурой 46-480С в течение 30-40 мин., грязевые аппликации (иловая, сапропелевая, торфяная грязь) температуры 42-440С в течение 10-20 мин., через день, 8-10 процедур на курс лечения. Мы являемся сторонниками применения тепловых процедур только в фазе затухающего обострения ЯБ, так как убедительных доказательств их положительного влияния на темпы заживления язв нет.
Минеральные воды в виде ванн могут использоваться в комплексном лечении больных ЯБ. Седативный эффект дают ванны с минеральной водой невысокой концентрации, температуры 36-370С.
Ванны с минеральной водой показаны больным ЯБ желудка и двенадцатиперстной кишки вне фазы обострения и при отсутствии у них осложнений.
Токи низкой частоты иногда находят применение по методике электросна в комплексном лечении больных ЯБ в фазе затухающего обострения процесса.
Синусоидальные модулированные токи (СМТ) оказывают анальгезирующее и противовоспалительное действие, улучшают крово- и лимфообращение в тканях и в связи с этим используются в комплексном лечении при обострении ЯБ желудка и двенадцатиперстной кишки.
Микроволновая терапия, в том числе дециметровые волны (ДМВ), отпускаются аппаратами «Волна-2» или «Ромашка», с локализацией воздействия на область эпигастрия.
При рецидивирующей ЯБ, длительно нерубцующихся язвах, особенно у больных пожилого и старческого возраста, оправдано применение в комплексной терапии ГБО.
ЯБ характеризуется рецидивирующим течением на протяжении многих лет. Отказ от курения, соблюдение режима и ритма питания, ограничение приема лекарственных средств, повреждающих слизистую оболочку желудка, — все это содействует уменьшению числа обострении ЯБ.
Продолжительное лечение при ЯБ можно также проводить:
- 1) гастроцепином по 50 мг (2 табл. после ужина);
- 2) омепразолом (20 мг после ужина);
- 3) сукральфатом (вентером) по 1,0 г за 30 мин. до завтрака и перед сном.
Продолжительность пролонгированного курса варьирует от 2-3 нед. до нескольких месяцев и даже лет.
Большое значение в реабилитации больных ЯБ имеет психотерапия (внушение уверенности в полном выздоровлении и восстановлении трудоспособности, борьба с вредными привычками, психологическая подготовка к трудовой деятельности и т. д.). Больной должен соблюдать режим дня и питания.
Источник
- Читайте по теме:
Лечение язвы двенадцатиперстной кишки - Диета при язве желудка
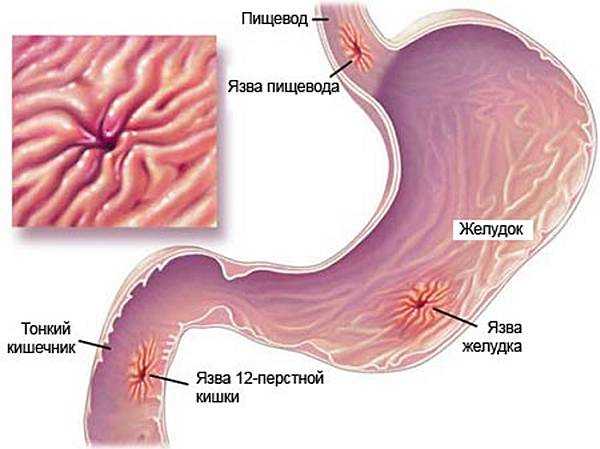
Язва желудка – это хроническая патология, часто рецидивирующая, основным признаком которой является формирование язвенного дефекта в стенке желудка, проникающего в подслизистый слой. Протекает эта патология с чередованием периодов обострения и ремиссии.
В развитых странах частота встречаемости заболевания составляет примерно 10-15% среди населения, а это очень большие цифры. Также отмечается тенденция роста патологии среди женщин, хотя раньше считалось, что язва желудка – это преимущественно мужское заболевание. Страдают этой патологий в основном люди от 30 до 50 лет.
Почему и как развивается язва?
| Заражение Хеликобактер пилори (Helicobacter pylori) | Основная причина развития заболевания. Эта спиралевидная бактерия вызывает 45-75% всех случаев язвы желудка. Источником заражения является больной человек или бактерионоситель. Передаваться микроб может через:
|
| Вследствие приема медикаментов | Вторая по частоте причина появления патологии. К таким лекарствам относятся:
|
| Как осложнение различных хронических заболеваний |
|
| В результате острых заболеваний и состояний (так называемые «стрессовые язвы») |
|
| Социальные причины |
|
Какие бывают виды язвы желудка?
| По локализации выделяют: | По числу язвенных поражений: | По размеру дефекта: | По стадиям развития: |
|
|
|
|
Симптомы язвы желудка
Признаки патологии могут быть довольно разнообразны, зависят они от размеров и месторасположения дефекта, индивидуальной чувствительности к боли, фазы болезни (обострение или ремиссия), наличия осложнений, возраста больного и сопутствующей патологии.
Боль — основной признак при язве желудка. Болевой синдром имеет некоторые особенности:
- боль может быть ранней (в первые пару часов после еды, если дефект располагается в теле или кардии желудка), поздней (более двух часов, обычно при локализации в привратнике), тощаковой или голодной (беспокоят до приема пищи) и ночной (появляются обычно во второй половине ночи);
- боль может появляться и исчезать, в зависимости от активности воспалительного процесса;
- боль имеет тенденцию к весенне-осеннему обострению;
- по характеру она может быть острой, режущей, тянущей, колющей, тупой и так далее;
- боль проходит после приема антисекреторных медикаментов и антацидов;
- интенсивность ее различная, от легкого недомогания до нестерпимых ощущений;
- обычно испытывает боль в эпигастрии, левой половине грудной клетки, за грудиной, левой руке или в спине. Атипичной локализацией боли является правое подреберье, поясничная область, малый таз.
Следует помнить, что около 20% пациентов не имеют болевого синдрома. Обычно такое происходит в старческом возрасте, при сахарном диабете, приеме НПВС.
Другие признаки язвенной болезни:
- изжога – ощущение жжения в надчревной области. Причиной ее появления является попадание агрессивного кислого желудочного содержимого в просвет пищевода;
- тошнота и рвота – вызваны нарушением моторики желудка. Рвота возникает через пару часов после приема пищи и вызывает облегчение;
- отрыжка – внезапный непроизвольный заброс малого количества желудочного сока в полость рта. Характеризуется она кислым или горьким ощущением во рту. Возникает отрыжка из-за нарушения работы кардиального сфинктера.
- снижение аппетита – появляется из-за нарушения моторной функции ЖКТ либо человек осознанно отказывается от еды из-за боязни появления боли;
- запоры – задержка испражнений более 2х суток. Возникают из-за повышенной секреции соляной кислоты и задержки продуктов в желудке;
- чувство тяжести в животе, возникающее после еды;
- быстрое насыщение;
- ощущение вздутия живота.
Осложнения
Как и многие другие болезни, язва желудка может иметь осложнения, порой довольно опасные. К ним относятся: 
Пенетрация
Пенетрация – это разрушение стенки желудка, при этом дном язвы становится расположенный рядом орган. Обычно это поджелудочная железа. Соляная кислота и пепсин разрушают ее структуру, вызывая острый деструктивный панкреатит. Первыми симптомами пенетрации является резкая опоясывающая боль в животе, лихорадка и повышение в крови альфа-амилазы.
Перфорация
Перфорация – это разрушение стенки органа и попадание его содержимого в брюшную полость или забрюшинное пространство. Возникает в 7-8% случаев. Нарушение целостности стенки может спровоцировать поднятие тяжестей, тяжелый физический труд, употребление жирной и острой пищи, выпивка. Клиническая картина характеризуется всеми признаками разлитого перитонита (общая слабость, боль в животе на всем протяжении, интоксикация и другие).
Диагностировать перфорацию желудка помогает обзорная рентгенография брюшной полости в вертикальном положении! На ней можно увидеть дисковидное просветление (газ) под куполом диафрагмы.
Малигнизация
Малигнизация – это перерождение язвы в рак желудка. Встречается это осложнение нечасто, примерно у 2-3% больных. Примечательно то, что язвы двенадцатиперстной кишки никогда не трансформируются в злокачественную опухоль. При развитии рака пациенты начинают терять в весе, у них появляется отвращение к мясной пищи, аппетит снижен. Со временем появляются симптомы раковой интоксикации (лихорадка, тошнота, рвота), бледность кожных покровов. Человек может терять вес вплоть до кахексии (полное истощение организма).
Стеноз привратника
Стеноз привратника возникает, если язвенный дефект локализуется в пилорическом отделе. Привратник – это самая узкая часть желудка. Частые рецидивы приводят к рубцеванию слизистой и сужению пилорического отдела. Это приводит к нарушению прохождения пищи в кишечник и ее застой в желудке.
Выделяют 3 стадии стеноза привратника:
- компенсированная – у пациента появляется чувство тяжести и переполнения в надчревной области, частая отрыжка кислым, но общее состояние остается удовлетворительным;
- субкомпенсированная – больные жалуются, что даже небольшой прием пищи вызывает ощущение распирания и тяжести в животе. Рвота случается часто и приносит временное облегчение. Пациенты худеют, бояться кушать;
- декомпенсированная – общее состояние тяжелое или крайне тяжелое. Съеденная пища больше не проходит в кишечник из-за полного сужения привратника. Рвота обильная, многократная, случается сразу же после употребления продуктов. Больные обезвожены, у них наблюдается потеря массы тела, нарушение электролитного баланса и рН, мышечные судороги.
Кровотечение
Желудочно-кишечное кровотечение возникает из-за разрушения стенки сосуда на дне язвы (см. причины кровотечения из заднего прохода). Это осложнение довольно часто встречается (около 15% пациентов). Клинически оно проявляется рвотой «кофейной гущей», меленой и общими признаками кровопотери.
Рвота «кофейной гущей» получила свое название из-за того, что кровь, попадая в просвет желудка, вступает в химическую реакцию с соляной кислотой. И на вид она становится коричнево-черной с мелкими крупинками.
Мелена – это дегтеобразный или черный стул (см. причины кала черного цвета). Цвет кала обусловлен также взаимодействием крови с желудочным соком. Однако, следует помнить, что некоторые медикаменты (препараты железа, активированный уголь) и ягоды (ежевика, черника, черная смородина) могут окрашивать стул в черный цвет.
Общие признаки кровопотери включают в себя общую бледность, снижение артериального давления, тахикардию, одышку. Кожа покрывается липким потом. Если кровотечение не купировать, человек может потерять слишком много крови и умереть.
Как выявить заболевание?
Заподозрить язвенную болезнь врачу помогают жалобы больного и анамнез заболевания. Однако, чтоб точно диагностировать болезнь, терапевты назначают ряд специальных процедур.
Методы обнаружения язвы желудка:
- Общий анализ крови — Уменьшение количества эритроцитов и гемоглобина (анемия), повышение СОЭ
- Фиброэзофагогастродуоденоскопия (ФЭГДС) — С помощью специальной резиновой трубки с камерой (фиброгастроскопа) врач может собственными глазами увидеть состояние слизистой оболочки пищеварительного тракта. Также этот метод позволяет провести биопсию стенки органа, то есть отщипнуть от нее небольшой кусочек.
- Рентгенография желудка с контрастом — Методика в настоящее время несколько устарела. Суть ее заключается в следующем: больной выпивает контрастную бариевую смесь. Затем врач-рентгенолог проводит ряд снимков, которые показывают, как продвигается контраст по слизистой. Картина язвенного дефекта обычно описывается как «симптом ниши».
- рН-метрия и суточное мониторирование рН желудочного сока — Это инвазивная и болезненная методика, позволяющая оценить, насколько агрессивен желудочный сок по отношению к слизистой оболочки.
Способы выявления хеликобактера:
- Серологический — Выявление антител в крови к H.pylori
- Радионуклидный уреазный дыхательный тест — Основан на выделении микробом мочевины, которые выходит с воздухом. Методика является безопасной, для обнаружения хеликобактера необходимо лишь подышать в специальный контейнер.
- Каловый тест — Обнаружение антигена хеликобактера в стуле, используется для определения эффективности лечения
- Быстрый уреазный тест — Проводится после фиброгастроскопии. Полученный кусочек слизистой тестируют особым индикатором, который выявляет H.pylori
Лечение язвы желудка
Терапия этой болезни является многокомпонентной. Обязательным является эрадикация (уничтожение) Хеликобактер пилори, уменьшение кислотности желудочного сока, устранение неприятным симптомов (изжога, тошнота) и предотвращение осложнений.
Терапия антибиотиками
Когда была доказана связь язвенной болезни Хеликобактер пилорис, лечение не обходится без подключения антибиотиков. Ранее считалось, что лечение должно длиться до полного исчезновения микроба, что подтверждалось:
- анализом крови на антитела
- посевом
- уреазным тестом при ФГДС
Затем выяснилось, что вызывают заболевание не все виды Хеликобактера, и полного их уничтожения добиться невозможно, поскольку при гибели их в 12-перстной кишке и желудке, он перемещается ниже в кишечник, приводя к воспалению и сильному дисбактериозу. Также возможно повторное заражение при пользовании общей посудой и во время процедуры ФГДС, которые следует выполнять только по строгим показаниям.
На сегодняшний день целесообразно проводить 1 или 2 курса терапии антибиотиками, если после первого курса бактерия не погибла, выбирается другая схема лечения, используются следующие препараты:
- Макролиды (Кларитромицин)
- Полусинтетические пенициллины (Амоксициллин)
- Тетрациклином
- Производные нитроимидазола (Метронидазол) при доказанном инфицировании Хеликобактером
Антисекреторные препараты
- Антациды — Алмагель, маалокс, сукральфат, кеаль. Они обволакивают слизистую оболочку, также нейтрализуют соляную кислоту и обладают противовоспалительным действием.
- Блокаторы Н2-гистаминовых рецепторов — Ранитидин, ринит, фамотидин, квамател. Блокаторы гистаминовых рецепторов препятствуют действию гистамина, взаимодействует с париетальными клетками слизистой и усиливает выделение желудочного сока. Но их практически перестали использовать, поскольку они вызывают синдром отмены (когда после прекращения терапии симптомы возвращаются).
- Блокаторы протонной помпы — Омепразол, омез, пантопразол, рабепразол, эзомепразол, лансопразол, контролок, рабелок, нексиум (см. более полный список язва 12 -перстной кишки). Блокируют Н+/К+-АТФазу или протонный насос, тем самым препятствуя образованию соляной кислоты.
- Синтетические аналоги простагландина Е1 Мизопростол, сайтотек. Угнетают секрецию соляной кислоты, увеличивает образование слизи и бикарбонатов.
- Селективные блокаторы М-холинорецепторов (пиренципин, гастроцепин) снижают выработку соляной кислоты и пепсина. Применяются как вспомогательная терапия при выраженных болях, среди побочных эффектов сухость во рту и сердцебиение.
Средства, повышающие защиту слизистой оболочки
- Сукральфат (вентер) — создает защитное покрытие на дне язвы
- Натрия карбеноксолон (биогастрон, вентроксол, кавед-с) помогает ускорить восстановление слизистой оболочки.
- Коллоидный субцинат висмута — Де-нол. Образует пептидновисмутовую пленку, которая выстилает стенку желудка. Помимо этого ион висмута оказывает бактерицидное действие по отношению к хеликобактеру.
- Простогландины синтетические (энпростил) стимулируют восстановление клеток и слизеобразование.
Прочие препараты
- Успокоительные средства (Тенотен, валериана), антидепрессанты (амитриптилин). транквилизаторы (седуксен, элениум, тазепам).
- Прокинетики — Домперидон, мотилиум, метоклопрамид, церукал, итоприд, праймер. Улучшают моторику пищеварительного тракта, способствую прохождению пищи в кишечник.
- Спазмолитики — Мебеверин (дюспаталин), дротаверин, но-шпа. Устраняют спазм мышечных клеток стенки желудка, уменьшают болевой синдром.
- Пробиотики — Энтерожермина, бифиформ, линекс (см. список пробиотиков). Назначаются при антибиотикотерапии.
Курс лечения язвы желудка 2-6 недель в зависимости от общего состояния и размеров дефекта.
Схемы лечения
Уничтожение H.pylori способствует лучшему рубцеванию язвенного дефекта. Это первый шаг лечения язвенной болезни. Существует две основных схемы антибактериальной терапии. Назначаются они пошагово, то есть лекарства первой линии не сработали, тогда пробуют вторую схему.
1я линия эрадикации (в течение недели):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Полусинтетические пенициллины (Амоксициллин) по 1000 мг дважды в день или производные нитроимидазола (Метронидазол) по 500 мг также дважды в день.
- Макродиды (Кларитромицин) по 500 мг дважды в сутки.
В случае неудачи предлагается 2я линия эрадикации (1 неделя):
- Ингибиторы протонной помпы по 20 мг дважды в день.
- Производные нитроимидазола (Метронидазол) по 500 мг также трижды в день.
- Висмута субцитрат (Де-нол) по 120 мг 4 раза в сутки.
- Тетрациклины (Тетрациклин) по 0,5г 4 раза в день.
В настоящее время врачи разрабатывают новые методы лечение патологии. Уже проходит тестирование вакцина против хеликобактера. Для лучшего заживления дефекта слизистой оболочки используют цитокиновые препараты, трефоилевые пептиды и факторы роста.
Подробно см. Диета при язве желудка, меню, продукты.
Питание больных
К пище выдвигаются два основных требования: она должна быть полноценной и щадить слизистую оболочку от химического и физического повреждения. Рекомендуется кушать 5-6 раз в сутки, небольшими порциями. Блюда должны быть мелко измельченными или жидкие, не горячие и не холодные, в вареном или пареном виде (см. подробную статью о питании — что можно есть при язве и гастрите).
Что можно есть? | Что нужно категорически исключить? |
|
|
Лечение народными средствами
Изжогу помогут снять свежее молоко, сода, отвар из корня аира, все виды орехов, порошок гороха и сок моркови (см. лекарства от изжоги). Для нейтрализации соляной кислоты, содержащейся в желудочном соке, используют свежий картофельный сок. Для этого необходимо натереть корнеплод на терке и процедить полученную массу через марлю. Принимают картофельный сок по пол стакана за час до завтрака в течение недели.
Способствуют выздоровлению и лечение травами. Лекари рекомендуют настои кипрея, тысячелистника, сушеницы болотной, листьев земляники и яблони, семян льна, почек осины, березового гриба чаги.
Целебными свойствами обладает также особый травяной сбор, в который входят корневище девясила, цветки ромашки, тысячелистник, чистотел, сушеница болотная, семя льна, корень солодки, плоды шиповника. Все травы нужно хорошо промыть, просушить и залить кипятком. Принимать желательно по столовой ложке за 10 минут до приема пищи. Положительный результат не заставит себя ждать.
Источник
