Протокол лечения панкреатита джанелидзе
МКБ-10
K85Острый панкреатит
1. 2015 Клинические рекомендации “Острый панкреатит у взрослых” (Российское общество хирургов, Ассоциация гепатопанкреатобилиарных хирургов стран СНГ).
Определение
Эпидемиология
Этиология
Классификация
Диагностика
Лечение
Профилактика
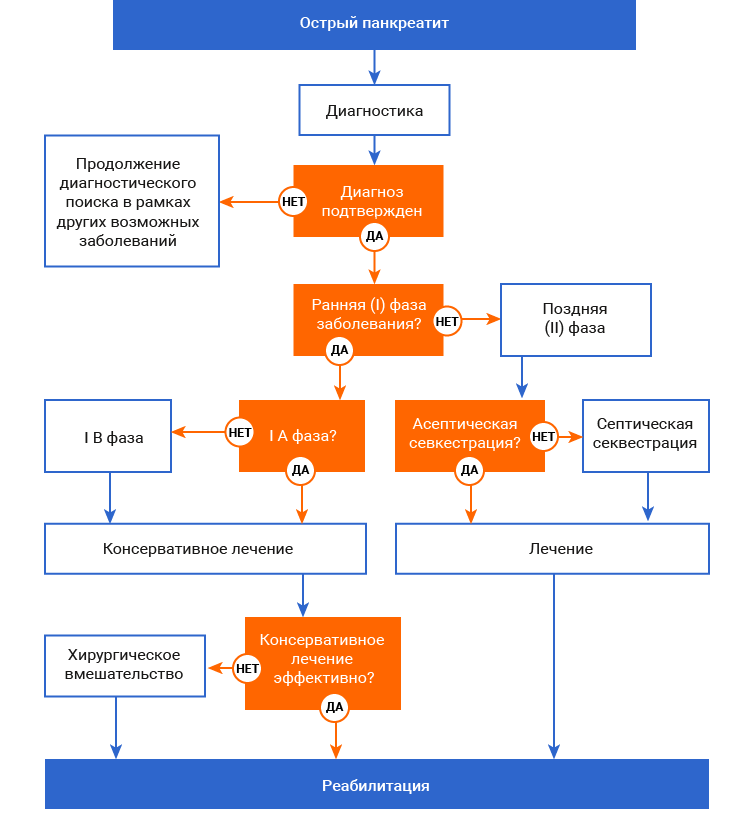
Алгоритмы ведения пациента

Консервативное лечение
Лечение острого панкреатита в IА фазе заболевания.
- В качестве оптимального вида лечения ОП в IА фазе рекомендуется интенсивная консервативная терапия.
Уровень убедительности рекомендации A
Комментарии:
Хирургическое вмешательство в виде лапаротомии показано лишь при развитии осложнений хирургического профиля, которые невозможно устранить минимально инвазивными технологиями.
I. Лечение острого панкреатита лёгкой степени
- Госпитализация больных ОП лёгкой степени производится в хирургическое отделение.
Для лечения панкреатита легкой степени рекомендуется проведение базисного лечебного комплекса:
- голод;
- зондирование и аспирация желудочного содержимого;
- местная гипотермия (холод на живот);
- анальгетики;
- спазмолитики;
- инфузионная терапия в объёме до 40 мл на 1 кг массы тела пациента с форсированием диуреза в течение 24-48 часов.
- Базисную терапию целесообразно усиливать ингибиторами панкреатической секреции.
Уровень убедительности рекомендации С (уровень достоверности доказательств 3)
- При отсутствии эффекта от проводимой базисной терапии (п.1) в течение 6 часов и наличии хотя бы ещё одного из признаков шкалы экспресс оценки (протокол I.2) следует констатировать средне-тяжёлый (тяжёлый) панкреатит.
- При средне-тяжелом (тяжелом) панкреатите лечение больного рекомендуется проводить в отделение реанимации и интенсивной терапии в соответствии с протоколами III, IV.
Уровень убедительности рекомендации С (уровень достоверности доказательств 3)
II. Интенсивная терапия острого панкреатита средней степени
Основной вид лечения – консервативная терапия. Приведенный выше базисный лечебный комплекс при средне-тяжёлом ОП рекомендуется дополнять специализированным лечебным комплексом (см. ниже). Эффективность последнего максимальна при раннем начале лечения (первые 24 часа от начала заболевания). При поступлении больных ОП средней степени необходимо госпитализировать в отделение реанимации и интенсивной терапии (ОРИТ). Для исключения диагностических ошибок дежурной службой больных ОП средней тяжести целесообразно наблюдать в течение суток в условиях ОРИТ. При отсутствии явлений органной недостаточности и прогрессирования заболевания в течение суток больных ОП средней степени можно перевести в хирургическое отделение. При условии появления у больных ОП средней тяжести, находящихся в хирургическом отделении, признаков органной дисфункции или недостаточности, что свидетельствует о прогрессирования заболевания – гипотонии (АД 30 в 1 минуту), делирия и др. (см. протокол I.2, I.3), – последних необходимо перевести в ОРИТ.
Уровень убедительности рекомендации С (уровень достоверности доказательств 3)
Специализированное лечение:
- Рекомендуется применение ингибиторов секреции поджелудочной железы (оптимальный срок – первые трое суток заболевания).
Уровень убедительности рекомендации D
- Рекомендуется активная реологическая терапия.
Уровень убедительности рекомендации D
- Рекомендуется инфузионная терапия в общей сложности не менее 40 мл соответствующих инфузионных средств на 1 кг массы тела с форсированием диуреза при наличии органной дисфункции (при отсутствии противопоказаний).
Уровень убедительности рекомендации С
- Рекомендуется антиоксидантная и антигипоксантная терапия.
Уровень убедительности рекомендации D
- Рекомендуется эвакуация токсических экссудатов по показаниям (см. стандарт V). При ферментативном перитоните – санационная лапароскопия. Допустимо выполнение чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза.
Уровень убедительности рекомендации D
- Не рекомендуется применение антибиотиков с профилактической целью.
Уровень убедительности рекомендации В
III. Интенсивная терапия острого панкреатита тяжёлой степени
Основной вид лечения – интенсивная терапия. Приведенный выше базисный лечебный комплекс при тяжёлом ОП является недостаточно эффективным, рекомендуется его дополнять специализированным лечебным комплексом (см. ниже). Эффективность последнего максимальна при раннем начале лечения (первые 12 часов от начала заболевания). При поступлении больные ОП тяжёлой степени должны быть госпитализированы в отделение реанимации и интенсивной терапии. Лечебно-диагностический комплекс для больных ОП тяжёлой степени необходимо проводить в условиях ОРИТ, после купирования явлений органной недостаточности и стабилизации состояния (купирование делирия, расстройств гемодинамики, дыхательной деятельности и др.) возможен перевод пациентов в хирургическое отделение.
Уровень убедительности рекомендации С
Специализированное лечениe:
К протоколу II и III прибавляются:
- Рекомендуется применение экстакорпоральныех методов детоксикации:
а) плазмаферез;
б) гемофильтрация.
Уровень убедительности рекомендации D
- Рекомендуется назогастральное зондирование для декомпрессии и, при возможности, назогастроинтестинальное зондирование – для ранней энтеральной поддержки.
Уровень убедительности рекомендации D
- Рекомендуется коррекция гиповолемических нарушений.
Уровень убедительности рекомендации С
- Рекомендуется выполнение эпидуральной блокады.
Уровень убедительности рекомендации D
- Не рекомендуется применение антибиотиков с профилактической целью в первые трое суток заболевания.
Уровень убедительности рекомендации С
- Рекомендуется назначение дезагрегантной антитромботической терапии.
Уровень убедительности рекомендации D
Лечения острого панкреатита в IВ фазе заболевания, т.е. лечения перипанкреатического инфильтрата
У подавляющего большинства пациентов лечение перипанкреатического инфильтрата является консервативным. Лапаротомия на второй неделе ОП выполняется только при осложнениях хирургического профиля (деструктивный холецистит, желудочно-кишечное кровотечение, острая кишечная непроходимость и др.), которые невозможно устранить минимально инвазивными технологиями.
Состав лечебного комплекса:
- Рекомендуется продолжение базисной инфузионно-трансфузионной терапии, направленной на восполнение водно-электролитных, энергетических и белковых потерь по показаниям.
Уровень убедительности рекомендации С
- Рекомендуется лечебное питание: стол № 5 при средне-тяжёлом ОП; нутриционная поддержка (пероральная, энтеральная или парентеральная) при тяжёлом ОП.
Уровень убедительности рекомендации С
- Рекомендуется системная антибиотикопрофилактика (цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом, препараты резерва – карбапенемы).
Уровень убедительности рекомендации С
- Рекомендуется иммунотерапия (желательна коррекция клеточного и гуморального иммунитета).
Уровень убедительности рекомендации D
Консервативное лечение
Поздняя (II) фаза (секвестрации)
Лечение острого панкреатита в фазе асептической секвестрации, т.е. лечения псевдокисты поджелудочной железы
- Не рекомендуется оперировать псевдокисты поджелудочной железы небольшого размера (менее 5 см).
Уровень убедительности рекомендации С
Комментарии:
Псевдокисты поджелудочной железы небольшого размера (менее 5 см) подлежат динамическому наблюдению хирурга.
- Псевдокисты поджелудочной железы большого размера (более 5 см) рекомендуется оперировать в плановом порядке при отсутствии осложнений.
Уровень убедительности рекомендации С
Комментарии:
Операцией выбора незрелой (несформировавшейся) псевдокисты (менее 6 мес) является наружное дренирование. Зрелая (сформировавшаяся) псевдокиста (более 6 мес) подлежит оперативному лечению в плановом порядке.
Осложнения псевдокисты поджелудочной железы:
- Инфицирование.
- Кровотечение в полость кисты.
- Перфорация кисты с прорывом в свободную брюшную полость с развитием перитонита.
- Сдавление соседних органов с развитием механической желтухи, стеноза желудка, кишечной непроходимости и др.
Хирургическое лечение
Ранняя (I) фаза
Лечение острого панкреатита в IА фазе заболевания
Лапароскопическое вмешательство
- Выполнение лапароскопии рекомендуется:
- пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости.
Уровень убедительности рекомендации С
- при необходимости дифференциальной диагностики с другими заболеваниями органов брюшной полости.
Уровень убедительности рекомендации C
Комментарии:
Задачи лапароскопической операции могут быть диагностическими, прогностическими и лечебными.
- Рекомендуется выполнение чрескожного дренирования брюшной полости под УЗ-наведением или лапароцентеза.
Уровень убедительности рекомендации С
Задачи лапароскопической операции:
а) подтверждение диагноза острого панкреатита (и, соответственно, исключение других заболеваний брюшной полости, прежде всего острой хирургической патологии – мезентериального тромбоза и др.); к признакам ОП относятся:
- наличие отёка корня брыжейки поперечной ободочной кишки;
- наличие выпота с высокой активностью амилазы (в 2-3 раза превышающей активность амилазы крови);
- наличие стеатонекрозов;
б) выявление признаков тяжёлого панкреатита:
- геморрагический характер ферментативного выпота (розовый, малиновый, вишнёвый, коричневый);
- распространённые очаги стеатонекрозов;
- обширное геморрагическое пропитывание забрюшинной клетчатки, выходящее за пределы зоны поджелудочной железы;
Верификация серозного («стекловидного») отёка в первые часы заболевания (особенно на фоне тяжёлого общего состояния пациента) не исключает наличие тяжёлого панкреатита, так как при лапароскопии в ранние сроки признаки тяжёлого панкреатита могут не выявляться, т.е. заболевание в дальнейшем может прогрессировать.
в) лечебные задачи:
- удаление перитонеального экссудата и дренирование брюшной полости.
Поздняя (II) фаза (секвестрации)
Лечение острого панкреатита в фазе септической секвестрации, т.е. лечение гнойных осложнений
- При гнойных осложнениях ОП рекомендуется хирургическое вмешательство, целью которого является санация поражённой забрюшинной клетчатки.
Уровень убедительности рекомендации А
Комментарии:
Вмешательство включает раскрытие, санацию и дренирование поражённой забрюшинной клетчатки. Основным методом санации гнойно-некротических очагов является некрсеквестрэктомия, которая может быть как одномоментной, так и многоэтапной, и достигается как минимально инвазивными, так и традиционными методами.
- При решении вопроса о первичном дренировании абсцесса поджелудочной железы или гнойно-некротического парапанкреатита рекомендуется отдавать предпочтение минимально инвазивным вмешательствам (дренирование под УЗ-наведением, ретроперитонеоскопия, минилапаротомия с помощью набора «Мини-ассистент» и др.).
Уровень убедительности рекомендации В
Комментарии:
При неэффективности минимально инвазивного дренирования операцией выбора является санационная лапаротомия с некрсеквестрэктомией. Дренирование предпочтительно осуществлять внебрюшинными доступами. Оптимальными сроками выполнения первой санационной лапаротомии с некрсеквестрэктомией являются 4-5 недели заболевания. При развитии осложнений, которые невозможно купировать с помощью минимально инвазивных вмешательств, необходимо выполнять открытую операцию, в том числе из мини-доступа.
После операции у большинства больных формируется наружный панкреатический свищ, который после купирования воспалительного процесса лечится консервативно и закрывается самостоятельно в среднем за 2-4 месяца.
- При стойком панкреатическом свище, не закрывающимся более чем за 6 месяцев, рекомендуется оперативное лечение в плановом порядке.
Уровень убедительности рекомендации С
Комментарии:
Как правило, панкреатический свищ в данном случае связан с крупными протоками поджелудочной железы.
В послеоперационном периоде показана комплексная терапия:
- Рекомендуется парентеральная или энтеральная нутриционная поддержка (через зонд, заведенный в тонкую кишку за связку Трейтца) при невозможности перорального питания.
Уровень убедительности рекомендации В
- Рекомендуется системная антибиотикотерапия в сочетании с профилактикой дисбактериоза и других осложнений.
Уровень убедительности рекомендации B
Комментарии:
Выбор антибактериального препарата зависит от чувствительности выделенных микроорганизмов.
- Рекомендуется имунокоррекция, варианты которой определяются индивидуально в зависимости от клинико-лабораторных показателей.
Уровень убедительности рекомендации D
Источник
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛЫ) ПО ОКАЗАНИЮ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОСТРОМ ПАНКРЕАТИТЕ
Автор: В.Р. Гольцов, д.м.н., профессор, руководитель отделения панкреатологии Санкт-Петербургского НИИ скорой помощи им. И.И. Джанелидзе
Острый панкреатит (ОП) характеризуется развитием отёка поджелудочной железы (отёчный панкреатит) или первично асептического панкреонекроза (деструктивный панкреатит) с последующей воспалительной реакцией.
Острый деструктивный панкреатит имеет фазовое течение, причём каждой его фазе соответствует определённая клиническая форма.
Код по МКБ-10 Нозологическая форма
К85 Острый панкреатит
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины острого панкреатита:
злоупотребление алкоголем и острой или жирной пищей;
желчнокаменная болезнь;
травмы поджелудочной железы;
нетравматические стриктуры панкреатических протоков;
заболевания двенадцатиперстной кишки (язва, дуоденостаз).
Острый деструктивный панкреатит — это первично асептический панкреонекроз с последующей воспалительной реакцией на очаги сформировавшегося некроза. Первичными агрессивными веществами, разрушающими клеточные мембраны панкреоцитов, являются ферменты поджелудочной железы. При остром панкреатите происходит внутрипротоковая активация ферментов (в норме находятся в поджелудочной железе в неактивном состоянии) и запуск процесса формирования панкреонекроза. После этого патологический процесс приобретает лавинообразный характер с образованием и выбросом в сосудистое русло вторичных агрессивных факторов — эндотоксинов (цитокинов, кининов, нейропептидов, продуктов перекисного окисления липидов и др.), которые в свою очередь ведут к развитию эндотоксикоза и в дальнейшем определяют клинику течения заболевания.
КЛАССИФИКАЦИЯ
Острый панкреатит целесообразно классифицировать по клиническому течению на:
лёгкий;
средний;
тяжёлый.
Морфологические проявления, как правило, соответствуют тяжести заболевания. Отёчная форма панкреатита имеет лёгкое течение. Панкреонекрозу (в зависимости от его масштаба) соответствует среднее или тяжёлое течение.
Острый деструктивный панкреатит (т.е. панкреонекроз) имеет фазовое течение.
Ферментативная фаза (первые 5 сут. заболевания) характеризуется формированием панкреонекроза и развитием эндотоксикоза.
В реактивной фазе (2-я неделя заболевания) происходит реакция организма на сформировавшийся панкреонекроз в виде перипанкреатического инфильтрата.
В фазе секвестрации (3-я неделя и более) происходит формирование секвестров и отторжение некротических тканей:
• асептическая секвестрация (без инфицирования) — с формированием кисты поджелудочной железы;
• септическая секвестрация (с инфицированием) — с развитием гнойных осложнений.
КЛИНИЧЕСКАЯ КАРТИНА
Внезапно появляется сильная постоянная боль в эпигастральной области и верхних отделах живота, которая иррадиирует в спину или имеет опоясывающий характер. Больной острым панкреатитом часто принимает вынужденное положение («позу зародыша»), уменьшающее боль. Нередко развивается неукротимая рвота, тахикардия, гипотония, парез кишечника, острый респираторный дистресс-синдром взрослых. Гемодинамические нарушения при остром панкреатите могут быть крайне тяжёлыми, вплоть до развития шока. Выраженность общих симптомов острого панкреатита тесно связана с тяжестью заболевания, которая в значительной степени определяет его прогноз.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Диагностика
Обязательные вопросы
В каком месте живота Вы ощущаете боль? Какой характер боли? Куда боль иррадиирует? Начало боли было внезапное? Сколько времени продолжается?
Была ли рвота? Сколько раз?
Повышалась ли температура?
Уменьшилось ли мочеиспускание?
Имеются ли заболевания желчевыводящей системы?
Сколько алкоголя в день Вы пьёте?
Были ли раньше приступы панкреатита?
Были ли накануне погрешность в диете, употребление большого количества алкоголя?
Осмотр и физикальное обследование
Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения.
Визуальная оценка цвета кожи (мраморность кожи живота и конечностей, кровоизлияния на боковых поверхностях живота и пупочной области), видимых слизистых (сухой язык).
Исследование пульса, измерение ЧСС и АД (тахикардия, гипотония).
Пальпация живота:
• боль при поверхностной пальпации в верхней половине живота;
• напряжение мышц;
• положительные симптомы раздражения брюшины.
Симптомы острого панкреатита:
• Кёрте — локальное вздутие по ходу поперечной ободочной кишки и напряжение мышц передней брюшной стенки.
• Мейо–Робсона — локализация болей в левом рёберно-позвоночном углу;
• Воскресенского — отсутствие пульсации брюшной аорты;
• Щёткина–Блюмберга (перитонит) — усиление болей в момент резкого отнятия производящей давление руки.
Наличие ассоциированных симптомов: рвота, гипотония, метеоризм, анурия.
Лечение
Обеспечение венозного доступа, мониторинг и поддержание витальных функций в соответствии с общереанимационными принципами.
Обезболивание.
• При боли средней интенсивности применяют спазмолитики: дротаверин в/в медленно, 40–80 мг (раствор 2% — 2–4 мл). Допустим приём нитроглицерина под язык в таблетках (0,25 мг или полтаблетки) или спрея (400 мкг или 1 доза).
• При выраженном болевом синдроме используют ненаркотические анальгетики: в/в кеторолак 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 с или в/м. (D,3)
Показания к госпитализации. Пациенты с острым панкреатитом нуждаются в госпитализации в стационарное отделение скорой медицинской помощи (приёмное отделение) специализированного стационара.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Диагностика
1) Основанием для установления диагноза острого панкреатита (после исключения другой хирургической патологии) является сочетание минимум двух из следующих выявленных признаков:
а) типичная клиническая картина (интенсивные некупируемые спазмолитиками боли опоясывающего характера, неукротимая рвота, вздутие живота; употребление алкоголя, острой пищи или наличие ЖКБ в анамнезе и др.);
б) УЗИ (увеличение размеров, снижение эхогенности, нечёткость контуров поджелудочной железы; наличие свободной жидкости в брюшной полости);
в) лабораторные показатели (гиперамилаземия, гиперамилазурия);
2) Параллельно с диагностикой острого панкреатита необходимо определение тяжести заболевания: тяжёлый, средний или лёгкий ОП. Наиболее важно раннее выявление тяжёлого панкреатита, результаты лечения которого во многом обусловлены сроком его начала. Признаки, характерные для тяжёлого ОП, следующие:
– перитонеальный синдром;
– олигурия (менее 250 мл за последние 12 часов);
– кожные симптомы (гиперемия лица, «мраморность», цианоз);
– систолическое артериальное давление менее 100 мм.рт.ст;
– энцефалопатия;
– уровень гемоглобина более 160 г/л;
– количество лейкоцитов более 14 х109/л;
– уровень глюкозы крови более 10 ммоль/л;
– уровень мочевины более 12 ммоль/л;
– метаболические нарушения по данным ЭКГ;
– отсутствие эффекта от базисной терапии.
3) Наличие хотя бы двух признаков, перечисленных выше, позволяет диагностировать тяжёлый или среднетяжёлый ОП, который подлежит направлению в отделение реанимации и интенсивной терапии. Остальным пациентам (лёгкий ОП) показана госпитализация в хирургическое отделение стационара.
Лечение
1) Для лечения лёгкого панкреатита достаточно проведения базисного лечебного комплекса:
– голод;
– зондирование и аспирация желудочного содержимого;
– местная гипотермия (холод на живот);
– анальгетики;
– спазмолитики;
– инфузионная терапия в объёме 40 мл на 1 кг массы тела пациента с форсированием диуреза в течение 24-48 часов. (B,2++)
Базисную терапию целесообразно усиливать антисекреторной терапией:
– препарат выбора – сандостатин (октреотид) 100мкгх3р подкожно; (D,3)
– препарат резерва – квамател (40мгх2р в/в). (D,3)
2) При отсутствии эффекта от проводимой базисной терапии (п.1) в течение 6 часов и наличии хотя бы одного из признаков тяжёлого панкреатита (протокол диагностики п.2) следует констатировать тяжёлый/среднетяжёлый панкреатит и перевести больного в отделение реанимации и интенсивной терапии. (С,2+)
25.05.2017 | 17:35:46
Источник
