Стентирование при язве желудка

Стентирование пищевода – малоинвазивное эндоскопическое вмешательство, которое помогает восстановить проходимость органа при онкологических и некоторых других заболеваниях. Во время процедуры врач-эндоскопист вводит в заблокированный участок пищевода стент – короткую трубку из металла или полимерного материала. Она удерживает просвет органа в расширенном состоянии и обеспечивает свободное прохождение пищи.
Врачи в клинике Медицина 24/7 имеют большой опыт проведения стентирования пищевода, желудка и кишечника при онкологических заболеваниях. В нашей клинике используются современные модели стентов, их установка осуществляется с применением новейшего оборудования от ведущих зарубежных производителей.
Немного истории. Многие считают стентирование пищевода инновационной, относительно новой процедурой. В действительности же первое эндопротезирование пищевода при непроходимости, вызванной злокачественной опухолью, было проведено еще в 1845 году, для этого использовалась полая слоновая кость. Со временем появлялись новые, более совершенные модели стентов из искусственных материалов. В 1960-х годах были проведены клинические исследования, в них стентирование зарекомендовало себя как эффективный метод лечения опухолевого стеноза пищевода.
Показания к стентированию пищевода
Самое распространенное показание к установке пищеводного стента – непроходимость органа, вызванная злокачественной опухолью. После процедуры препятствие для прохождения пищи исчезает, и пациент может снова нормально питаться.
В настоящее время показания для стентирования пищевода существенно расширились и включают:
- рак верхней части желудка (кардии) в месте соединения с пищеводом;
- сдавление пищевода новообразованиями извне, например, злокачественными опухолями легкого, увеличенными внутригрудными лимфатическими узлами;
- стеноз пищевода, вызванный язвой, рубцами;
- стеноз пищевода в результате лучевой терапии;
- свищ (патологическое сообщение) между пищеводом и трахеей: с помощью стента это отверстие можно закрыть и предотвратить попадание пищи в дыхательные пути;
- перфорация – отверстие в стенке пищевода.
Все перечисленные состояния затрудняют прием пищи или делают его невозможным. Из-за этого ухудшается состояние пациента, развивается сильное истощение – кахексия. В случае с онкологическими заболеваниями ухудшается прогноз, сокращается продолжительность жизни. Кроме того, возникает риск аспирации – попадания пищи в дыхательные пути с последующим развитием пневмонии (воспаления легких).
Установка пищеводного стента при злокачественных опухолях требуется не всегда. Если злокачественное новообразование можно удалить хирургически и лечить с помощью химиотерапии, стент не нужен.
В ряде случаев вместо стентирования накладывают стому – выводят отверстие из желудка или тонкой кишки на поверхность кожи. В него устанавливают специальную трубку и осуществляют через нее кормление. Обычно стомы функционируют дольше, чем стенты, но их наложение не всегда целесообразно, например, при плохом состоянии пациента, когда он не может перенести хирургическое вмешательство. В каждом конкретном случае врач предварительно консультирует пациента и рассказывает, какое хирургическое вмешательство будет для него оптимальным.
Разновидности стентов
В настоящее время существуют разные типы стентов, их изготавливают из разных материалов (металл, полимеры, биоразлагаемые составы), они бывают самораскрывающимися и нераскрывающимися. На современные модели стентов наносят составы, которые мешают злокачественным опухолям прорастать через их стенку.
Каждая модель стентов обладает своими преимуществами и недостатками. Например, саморасширяющиеся стенты из полимерного материала чаще смещаются, а нерасширяющиеся могут привести к перфорации стенки органа. Металлические самораскрывающиеся стенты, покрытые специальным составом, служат долго и защищены от прорастания опухолью, но могут смещаться. В клинике Медицина 24/7 применяются наиболее современные типы стентов от ведущих производителей, в каждом конкретном случае наши врачи-специалисты подбирают оптимальную модель.
Подготовка к процедуре
Предварительно врач консультирует пациента и подбирает оптимальный метод лечения непроходимости пищевода. Пациент должен сообщить доктору некоторую важную информацию:
- Рассказать об аллергических реакциях на лекарственные препараты, если они случались ранее.
- Рассказать об имеющихся хронических болезнях и недавно перенесенных острых заболеваниях.
- Женщина должна сообщить врачу, если она беременна или не исключает вероятности, что недавно могла забеременеть.
- Рассказать обо всех лекарственных препаратах, которые пациент принимает на данный момент. Возможно, некоторые из них, например, препараты для снижения свертываемости крови, на время придется отменить. В случае с препаратами для лечения сахарного диабета, возможно, потребуется изменить дозировки.
Перед стентированием пищевода проводят предоперационное обследование, которое в том числе должно включать исследование свертываемости крови и ЭКГ. Может быть выполнено рентгеноконтрастное исследование: перед тем как сделать снимки, пациенту дают выпить суспензию сульфата бария. Это нужно, чтобы оценить локализацию заблокированного участка и степень сужения.
Специальной подготовки к процедуре не требуется. Для того чтобы пациент перенес стентирование пищевода без дискомфорта, применяют седацию – вводят препараты, которые вызывают состояние «медикаментозного сна». Поэтому за несколько часов до процедуры нельзя ничего есть и пить.
Как проводится стентирование пищевода?
Стентирование пищевода – малоинвазивная процедура, которую полностью выполняют эндоскопически: во время нее не нужно делать никаких разрезов на коже. Обычно установка стента продолжается около одного часа.
Пациента укладывают на левый бок или на спину, устанавливают периферический венозный катетер на руке и вводят через него препараты для седации. Между зубами устанавливают специальный пластиковый загубник – он защищает зубы пациента и эндоскоп.
Затем врач вводит через рот эндоскоп, находит, осматривает заблокированный участок. Иногда его нужно расширить перед установкой стента. Для этого используют специальный баллон: его вводят в месте сужения в спущенном виде и раздувают внутри.
Затем выполняют стентирование: стент устанавливают с помощью специального инструмента, введенного через эндоскоп. Правильность размещения стента контролируют с помощью рентгеноскопии – поэтому процедуру необходимо проводить в специально оборудованной рентгенооперационной.
Как только стент оказывается в нужном месте, врач извлекает эндоскоп. Вмешательство завершено.
Восстановление после процедуры
Стентирование пищевода чаще всего проводится амбулаторно. После процедуры пациент находится в течение нескольких часов в палате. После завершения действия седации можно уехать домой. Иногда пациенту приходится остаться на ночь в стационаре, если врач считает, что нужно понаблюдать за его состоянием.
В течение некоторого времени после установки стента может беспокоить чувство дискомфорта, боль. С ними можно справиться с помощью обычных обезболивающих препаратов.
Боль в горле может сохраняться 24 часа. Чтобы ее облегчить, рекомендуется пить прохладную жидкость и рассасывать леденцы.
При выписке врач подробно рассказывает пациенту, как дальше питаться. Обычно рекомендации выглядят следующим образом:
- Попить воды можно практически сразу, как только закончится действие седации.
- В день установки стента разрешаются различные напитки, можно есть жидкий суп, манную, овсяную кашу.
- В течение 24 часов после процедуры запрещается употреблять алкоголь.
- На следующий день разрешается есть мягкую пищу.
- Через два дня можно есть твердую пищу.
Возможные риски
Установка стента в пищевод – безопасная процедура, осложнения встречаются очень редко. Их риск зависит от типа используемого стента, характера проблемы, вызвавшей непроходимость пищевода, общего состояния здоровья пациента:
- Боль в пищеводе. Обычно она несильная, и ее можно купировать с помощью обычных обезболивающих средств из домашней аптечки. Но если болевые ощущения очень интенсивные и сохраняются в течение длительного времени, нужно обратиться к врачу.
- Кровотечение. Обычно оно легкое, проявляется лишь металлическим привкусом во рту и вскоре прекращается. Сильное кровотечение проявляется в виде кашля, во время которого отходит кровавая мокрота, рвоты с примесью крови.
- Смещение стента или его прорастание опухолевой тканью. При этом проходимость пищевода снова нарушается, и у пациента возникают проблемы с приемом пищи. Нужно обратиться к врачу, обычно в таких случаях стент можно переустановить.
- Гастроэзофагеальный рефлюкс – забрасывание кислого содержимого желудка в пищевод – проявляется в виде изжоги. При этом пациенту могут быть назначены препараты для снижения выработки соляной кислоты. Не рекомендуется есть острое, жареное, жирное, принимать пищу на ночь. Спать нужно с приподнятым верхним концом тела, в полусидячем положении.
- Перфорация – повреждение стенки пищевода – встречается очень редко.
В клинике Медицина 24/7 стентирование пищевода и других полых органов проводится максимально эффективно и безопасно, благодаря большому опыту наших врачей, применению современного оборудования, оптимальных моделей стентов. Свяжитесь с нами, чтобы узнать подробнее об этой процедуре и записаться на прием к врачу-специалисту.
Источник
У многих пациентов с онкологическими заболеваниями желудочно-кишечного тракта встречается обструкция — состояние, при котором просвет органа заблокирован злокачественной опухолью. Обструкция бывает разных видов: полная и частичная, механическая и функциональная, в одном месте или сразу в нескольких местах.

Наш эксперт в этой сфере:
Врач онколог-хирург, эндоскопист,
заведующий отделением хирургии
Позвонить врачу
Основные причины нарушения проходимости органов пищеварительного тракта у онкологических больных:
- Большая опухоль, которая перекрывает просвет органа.
- Врастание опухоли в стенку органа и нарушение перистальтики — волнообразных сокращений, которые помогают проталкивать пищу.
- Образование спаек — сращений между разными органами.
- Поражение нервных элементов в стенке органа.
Из-за опухолевой обструкции всегда ухудшается состояние пациента и прогноз. Такие больные в лучшем случае могут принимать только жидкую пищу, их организм перестает получать необходимые питательные вещества, развивается истощение (кахексия),нарушается функция органов и систем. Естественно, на этом фоне усугубляется течение онкологического заболевания.

При нерезектабельном раке и опухолевой обструкции в дистальном (нижнем) отделе желудка в качестве паллиативного лечения может быть выполнено стентирование. В месте, заблокированном злокачественным новообразованием, устанавливают стент — специальную трубку с сетчатой стенкой. Она работает как каркас и удерживает просвет органа в раскрытом состоянии. В итоге восстанавливается прохождение пищи, и пациент снова может нормально питаться. Стентирование выполняют во время эндоскопии, для этого на брюшной стенке не нужно делать никаких разрезов и проколов.
В клинике Медицина 24/7 работают врачи, которые имеют большой опыт проведения стентирования желудка, а также пищевода и кишечника. Данные вмешательства проводятся с применением современного эндоскопического оборудования, стентов от ведущих производителей.
Наши врачи вам помогут
Оставьте свой номер телефона
Альтернативы. Преимущества стентирования при раке желудка
При опухолевой обструкции дистального отдела желудка ниже места сужения можно наложить стому — отверстие, которое будет соединять пищеварительный тракт с поверхностью кожи. Через это отверстие можно ввести катетер и кормить больного. Однако, наложение стомы имеет некоторые недостатки:
- Многим больным эта операция противопоказана из-за запущенного опухолевого процесса и плохого общего состояния.
- Иногда после наложения стомы качество жизни больного, напротив, снижается.
- Выше стомы и места обструкции продолжают скапливаться пищеварительные соки, слюна.
- Само наличие стомы нередко причиняет пациентам дискомфорт.
По некоторым данным, только 40% пациентов с опухолевой обструкцией желудка и двенадцатиперстной кишки могут получить пользу от наложения стомы.
В настоящее время существует более современная и менее инвазивная методика восстановления проходимости желудочно-кишечного тракта — установка стента (стентирование). Большинство пациентов хорошо переносят эту процедуру.
Единственный недостаток стентирования перед наложением стомы — менее продолжительный эффект. Врач должен учитывать этот момент, выбирая метод паллиативного лечения.
Перед выбором лечебной тактики врач должен тщательно оценить состояние пациента, его функциональный статус (с помощью специальных опросников),учесть все сопутствующие заболевания. При удовлетворительном состоянии и высокой ожидаемой продолжительности жизни больного выбор нередко падает на наложение стомы.
Подготовка к вмешательству
Во время предварительной консультации пациент должен рассказать врачу, какими он страдает сопутствующими заболеваниями, и какие лекарственные препараты постоянно принимает. Возможно, некоторые из них на время придется отменить или изменить дозировки. В первую очередь это касается препаратов для разжижения крови (из-за риска кровотечения) и лечения сахарного диабета.
За несколько часов до процедуры нельзя ничего есть:
- Установку стента в желудок выполняют во время гастроскопии, эту манипуляцию нужно проводить натощак.
- Чтобы пациент перенес стентирование комфортно, процедуру выполняют в состоянии седации (легкого наркоза). Когда пациент находится в таком состоянии, пища из желудка может попасть в легкие.
Непосредственно перед процедурой нужно снять все украшения, контактные линзы, съемные зубные протезы.
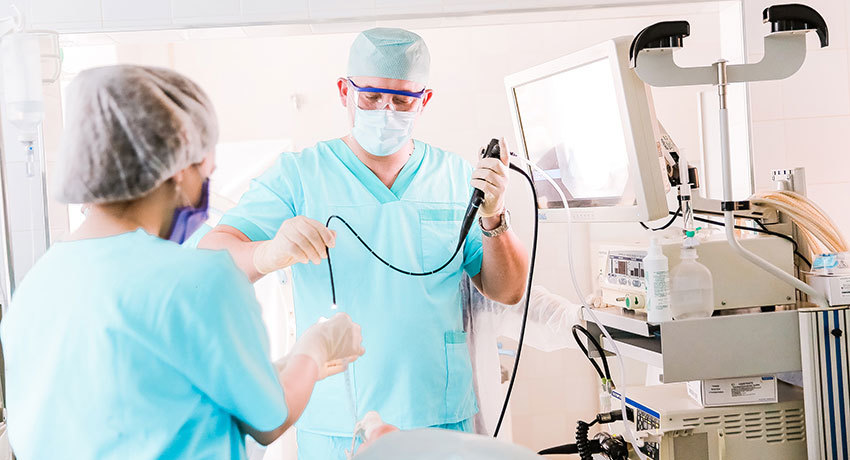
Разновидности стентов
Существуют разные модели стентов для желудка. Очень важно сделать правильный выбор, так как от этого зависит результат лечения, качество жизни пациента, вероятность развития осложнений:
- Чаще всего при раке желудка и двенадцатиперстной кишки применяют саморасправляющиеся металлические стенты (self-expandable metallic stent — SEMS). Их стенка представляет собой металлическую сеточку. Изначально такой стент находится в сжатом состоянии. Уже будучи установленным, он расправляется и расширяет просвет органа. Недостаток металлических стентов в том, что опухоли часто прорастают через них, и спустя некоторое время снова вызывают обструкцию.
- Существуют саморасправляющиеся металлические стенты, покрытые пластиковой мембраной, которая предотвращает прорастание опухоли. Но они чаще смещаются.
- Намного реже применяют пластиковые стенты. Они бывают саморасширяющимися и нерасширяющимися. Первые часто смещаются, а вторые могут вызвать перфорацию — проткнуть стенку органа.
Проведение стентирования желудка
Обычно процедура продолжается около 30 минут, и она во многом напоминает обычную гастроскопию. Ее проводят в специально оснащенной рентгенооперационной.
Пациента укладывают на рентгенологический стол на левый бок, вставляют в рот загубник, чтобы он не повредил зубами фиброэндоскоп, вводят препараты для седации.
Затем врач-эндоскопист вводит фиброэндоскоп в желудок, осматривает его слизистую оболочку, находит место сужения. Иногда перед установкой стента его нужно расширить. Для этого проводят баллонную дилятацию: в место сужения вводят специальный спущенный баллон и раздувают внутри.
Затем врач устанавливает стент. Чтобы проконтролировать правильность его расположения, применяют рентгеноскопию.
Когда стент установлен в нужном месте, фиброэндоскоп извлекают. Вмешательство завершено.
Возможные осложнения
- Боль. Небольшое чувство дискомфорта и боль в животе, боль в горле — нормальные явления, они вскоре пройдут. Если боль очень сильная, нужно сообщить о ней врачу.
- Изжога, которая беспокоит после процедуры некоторых пациентов, вызвана кислотным рефлюксом — забрасыванием кислого содержимого желудка в пищевод. Этот симптом купируют с помощью медикаментозных препаратов. Не рекомендуется есть на ночь, принимать жирную и острую пищу, употреблять алкоголь, курить. Если беспокоит изжога по ночам, рекомендуется спать в положении полусидя.
- Кровотечение. Незначительное кровотечение в желудке после установки стента проявляется металлическим привкусом во рту и проходит в течение нескольких дней. При выраженном кровотечении (кашель, рвота с кровью) нужно немедленно обратиться к врачу.
- Блокировка стента пищей. При этом возникают затруднения во время приема пищи. В такой ситуации не стоит паниковать. Пейте больше теплых напитков, встаньте и походите. Если эти меры не помогли восстановить проходимость стента, нужно обратиться к врачу.
- Смещение (миграция) стента. При этом нарушается прохождение пищи. Чаще всего в таких случаях стент можно переустановить или заменить.
- Перфорация желудка — образование отверстия в стенке органа. Это очень редкое осложнение.
Восстановительный период после операции
Саморасправляющимся стентам нужно некоторое время, чтобы полностью раскрыться. В течение 2–4 часов после стентирования пациенту запрещается есть и пить. Затем разрешают принимать жидкость, позже жидкую и кашеобразную пищу.
Основные рекомендации после установки стента в желудке:
- Избегайте твердой пищи. Она плохо проходит через стент и может заблокировать его.
- Сидите во время еды ровно.
- Ешьте не торопясь.
- Хорошо пережевывайте пищу.
- Запивайте еду, чтобы она лучше проходила через стент.
Стентирование желудка — современная малоинвазивная, безопасная процедура, которая, при правильном определении показаний, существенно повышает качество жизни больного с неоперабельным раком и опухолевой обструкцией, улучшает его состояние. В клинике Медицина 24/7 эта процедура проводится высококвалифицированными врачами-эндоскопистами с применением оборудования последних поколений. Свяжитесь с нами, чтобы узнать подробнее об этом методе паллиативного лечения и записаться на прием к врачу.
Материал подготовлен врачом-онкологом, заведующим хирургическим отделением клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Источник
У 60-70% больных раком желудка онкологи диагностируют заболевание с распространённым патологическим процессом. Основным клиническим симптомом распространённого кардиального отдела желудка является дисфагия, которая возникает при сужении просвета на 50-75%. Онкологи Юсуповской больницы выполняют стентирование желудка при раке, не подлежащем радикальному лечению. Операция позволяет улучшить качество жизни пациентов и продлить её продолжительность.
В клинике онкологии работают профессора и врачи высшей категории. Онкологи виртуозно владеют техникой радикальных и паллиативных операций при раке желудка. Врачи индивидуально подходят к выбору оперативного вмешательства. Все тяжёлые случаи рака желудка обсуждают на заседании экспертного совета.

Применение инновационных оперативных вмешательств, качественный уход за пациентами позволило врачам Юсуповской больницы улучшить результаты лечения онкологических больных. Медицинский персонал клиники онкологии знает особенности течения злокачественных опухолей, внимательно относится к пожеланиям пациентов и их родственников. Пациенты могут пройти сложное хирургическое лечение в ведущих клиниках-партёрах, расположенных в Москве.
Паллиативная помощь при раке желудка
При невозможности выполнить радикальную операцию и местном рецидиве рака желудка после хирургической операции онкологи Юсуповской больницы применяют различные варианты паллиативной помощи, при которых преследуются две основные задачи: повышение качества жизни и уменьшение дисфагии. С этой целью используют несколько методов устранения нарушения глотания. При индивидуальном выборе методики операции врачи учитывают стадию опухоли, возраст, общее состояние пациента и клинические симптомы заболевания.
К традиционным методам лечения онкологических больных с дисфагией, которым невозможно выполнить радикальную операцию, относятся:
- хирургическая операция с наложением гастростомы;
- чрескожная эндоскопическая гастростомия;
- лечение химиотерапевтическими препаратами;
- лучевая терапия.
После гастростомии дисфагия проходит, но пациенты лишаются возможности принимать пищу через рот. У них ухудшается качество жизни, нарушается усваивание продуктов питания. Операция является дополнительной психологической травмой.
В настоящее время онкологи используют методы эндоскопического восстановления проходимости кардиального отдела желудка с применением фотодинамической терапии, Nd:YAG-лазера, аргоноплазменной и электроплазменной коагуляции, брахитерапии. Часто врачи Юсуповской больницы комбинируют данные методы. Онкологи выполняют протезирование желудка. Учёные создают новые эндопротезы, модифицируют способы стентирования желудка при раке.
Методы стентирования желудка
В настоящее время онкологи применяют для стентирования желудка металлические саморасправляющиеся стенты. Врачи применяют несколько методов установки саморасправляющихся стентов в желудке:
- под прямым рентгеноскопическим контролем без использования эндоскопической техники и предварительного баллонного расширения или после баллонной дилатации, которую выполняют через доставочное устройство стента;
- эндоскопический метод установки стентов под прямым рентгенотелевизионным контролем используется при извитом ходе стенозированного отдела желудка или области послеоперационного анастомоза;
- эндоскопическая установка стента без прямого рентгеноскопического контроля применяется при использовании современной видеоэндоскопической техники малого диаметра;
- интраоперационная установка стента под мануальным контролем (применяется редко при паллиативных операциях).
Стентирование желудка – это эндоскопическая операция, которую выполняют в рентгено-эндоскопическом кабинете под местным или общим обезболиванием. Перед установкой стента онкологи восстанавливают просвет или производят механическое расширение желудка как минимум до диаметра доставочного устройства.
Рассматривая устранение дисфагии в качестве основного этапа оказания паллиативной помощи больным с опухолевыми сужениями пищеварительного тракта, которых невозможно полностью вылечить, онкологи индивидуально подбирают схему подготовки и стентирования кардиального отдела желудка или области послеоперационного анастомоза. При стентировании под рентгено-эндоскопическим контролем через канал эндоскопа, проведенного ниже суженного участка, в просвет желудка вводят металлический проводник, а на коже грудной клетки устанавливают рентгеноконтрастные метки. Они определяют расположение ближнего и дальнего края стента. Затем извлекают эндоскоп и по проводнику в суженный участок желудка вводят контейнер со стентом, плавно снимают со стента доставочное устройство.
При эндоскопическом стентировании без применения прямого рентгенотелевизионного контроля вначале расширяют или восстанавливают просвет желудка, выполняют эзофагогастроскопию, уточняют проксимальную и дистальную границы опухоли. Через эндоскоп проводят струну, по которой вводят контейнер со стентом. Положение верхнего края стента контролируют при повторном введении эндоскопа.
Стент под эндоскопическим контролем плавно выталкивают из доставляющего устройства и расправляют в заданном участке кардии. Для того чтобы определить положение нижнего края стента и степень его раскрытия, проводят контрольное рентгенологическое исследование. Длину стента онкологи подбирают индивидуально в каждом конкретном случае. Полное раскрытие стента в суженном участке желудка происходит в течение 2-5 дней.
Осложнения стентирования желудка при раке желудка
Всех пациентов, которым поставили стент в желудке, сразу после операции беспокоит боль. Постоянные боли после стентирования сохраняются менее чем у 13% больных. Наиболее интенсивные боли возникают при использовании стентов большого диаметра. У 10-20% пациентов, которым по поводу рака желудка поставили стенд, развиваются следующие осложнения:
- кровотечения,
- перфорации и свищи;
- аспирационная пневмония и лихорадка.
При установке стента в кардиальный отдел желудка может произойти миграция непокрытых стентов. Миграция покрытых стентов наблюдается чаще при стентировании пищеводно-желудочного перехода. Предварительное расширение суженного отдела желудка, фотодилатация, термическая абляция и лучевая терапия увеличивают риск развития осложнений при стентировании и повышают риск миграции стента.
При повторном сужении желудка в случае прорастания непокрытых стентом опухолью возникает необходимость в повторном эндоскопическом вмешательстве. При установке саморасправляющихся стентов с пластиковым покрытием повторная дисфагия развивается из-за обрастания опухолью ближнего или дальнего края стента.
К поздним осложнениям стентирования относятся эрозивное кровотечение, язвенный эзофагит, прободение или свищи, поворот или миграция стента, перелом или разрушение конструкции устройства. В сравнении с другими методами паллиативной помощи больным с опухолевым стенозом желудка, которым противопоказано радикальное оперативное вмешательство, эндоскопическое стентирование самораскрывающимися металлическими стентами является оптимальным вариантом комплексного лечения.
Вы получите подробную информацию, позвонив по телефону Юсуповской больницы, где онкологи проводят лечение и оказывают паллиативную помощь больным раком желудка. У пациентов, которым поставили стент в желудке, качество жизни значительно улучшается.
Автор

Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology – 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты

Заведующий онкологическим отделением, врач-онколог, химиотерапевт, к.м.н.

Врач-онколог

Хирург, онколог

Врач-онколог

Заведующая терапевтическим отделением. Врач-терапевт, кардиолог, онколог.
Цены на оказание паллиативной помощи
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
