В реанимации с панкреатитом

Панкреатит – тяжелый воспалительный процесс в поджелудочной железе. Это патологическое состояние затрагивает органы пищеварительного тракта, кроме того, возникают серьезные проблемы с состоянием и функциями всех органов и систем человеческого организма. Смерть от панкреатита, к сожалению, возникает нередко, особенно при остром течении заболевания, а также – если развиваются тяжелые осложнения, нарушение жизненно важных функций организма.
Панкреатит: вероятная смертность от заболевания
Смертность вследствие воспаления поджелудочной железы составляет 40 процентов от всех случаев острого воспаления ПЖ. Это очень высокие цифры, свидетельствующие об опасности данной патологии, необходимости своевременного диагностирования, лечения и профилактики панкреатита.
Пациенты умирают из-за тяжелого течения острой воспалительной патологии или обострения хронического воспалительного процесса, при развитии тяжелых осложнений:
- панкреонекроз,
- внутреннее кровотечение, особенно в случае его тяжелого осложнения – гиповолемического шока,
- острая интоксикация продуктами распада как причины инфекционно-токсического шока, чаще актуального при панкреатите алкогольного генеза,
- абсцессы, гнойники на поверхности ПЖ или близлежащих органах (сальник, печень, желчный пузырь, желудок), гнойный воспалительный процесс в протоках железы, при разрыве или распространении которых развивается тяжелое состояние – перитонит,
- болевой шок,
- рак ПЖ вследствие длительного течения хронического панкреатита.
Если вовремя не обратиться за медицинской помощью, своевременно не диагностировать эти тяжелые состояния и не начать правильно лечить пациента, то риск летального исхода очень высок.
Признаки тяжелой формы панкреатита
Воспаление поджелудочной железы проявляется разнообразными симптомами, значительно ухудшающими состояние пациента, снижающими качество его жизни, судя по их отзывам. Диагностика заболевания часто затруднена из-за схожести симптомов панкреатита с другими патологиями ЖКТ, особенно у детей, которые самостоятельно не могут предъявить жалобы. Основные признаки тяжелого осложненного течения воспаления:
- Сильные боли в животе разной локализации: в околопупочной, подреберной области слева или с обеих сторон. Нередко боли имеют опоясывающий характер, иррадиируют в поясницу, правое, левое плечо, грудную клетку. Болевой синдром во время приступа панкреатита бывает настолько интенсивный, что может привести к болевому шоку с нарушением сознания, развитием смертельно опасной полиорганной недостаточности.
- Диспепсический синдром, проявляющийся несколькими признаками: тошнотой, рвотой, не приносящей облегчение, повышением газообразования в кишечнике, вздутием живота, нарушением стула (чаще – в виде диареи). Тяжелая диспепсия с длительной профузной рвотой, поносом приводит к обезвоживанию пациента, потере необходимых микроэлементов и витаминов. Особенно часто это проявляется при недостаточной или несвоевременной инфузионной терапии. Дегидратация тканей организма, недостаток минералов (магния, калия, кальция, железа и других) негативно сказывается на работе всех органов и систем (особенно – сердца и сосудов), в тяжелых случаях – опасна для жизни.
- Общеинтоксикационный синдром, проявляющийся множеством тяжелых симптомов, свидетельствующих о поражении всех систем человеческого организма. Основные признаки интоксикации: повышение температуры тела, слабость, снижение давления до коллапса, одышка, изменение (бледность, цианоз, иктеричность) окраски кожных покровов, головные боли, головокружение, нарушение сознания и многие другие.
- Ухудшение данных лабораторных, инструментальных исследований в случае тяжелого течения воспаления ПЖ. В ОАК обнаруживается выраженный лейкоцитоз с патологическими изменениями лейкоцитарной формулы, резкое повышение СОЭ по причине воспаления. Вследствие поражения печени или развития внутреннего кровотечения может развиться анемия, тромбоцитопения. По результатам биохимического исследования крови повышается уровень печеночных ферментов, амилазы и других показателей, свидетельствующих о повреждении ПЖ. При проведении УЗИ, КТ внутрибрюшных органов выявляются признаки отека, разрушения тканей железы, абсцессов и другие патологические изменения.
Смерть от острого воспаления: как не допустить трагедии?
Острый панкреатит развивается наиболее часто вследствие злоупотребления алкоголем и жирной пищей. Протекает он очень тяжело и нередко приводит к опасным для жизни осложнениям.
Статистика смертности от острого панкреатита гласит, что 20% пациентов с таким диагнозом могут скончаться, особенно при отсутствии правильной своевременной терапии.
Для того чтобы избежать трагедии, необходима своевременная установка правильного диагноза и верно выбранная тактика лечения: хирургическое вмешательство по показаниям или консервативное лечение в условиях отделения реанимации и интенсивной терапии.
Ранняя диагностика
Если у человека выставлен диагноз хронический панкреатит, он знаком с симптоматикой обострения и необходимостью срочной госпитализации в стационар. При развитии же острого панкреатита можно недооценить состояние. Малейшая задержка с медицинской помощью может привести к непоправимым последствиям (инвалидизации или гибели пациента). Поэтому при развитии любых проблем с пищеварением, острых болей в животе, особенно на фоне лихорадки, ухудшении общего состояния необходимо обязательно обратиться к специалисту или вызвать скорую помощь.

Для установки диагноза врач (гастроэнтеролог, терапевт или хирург) проведет опрос с уточнением анамнеза заболевания, выявлением факторов риска заболевания, вредных привычек. Затем специалист осмотрит больного, обследует физикальными методами: пальпация, перкуссия, аускультация.
Для выявления острого воспалительного процесса необходимо проведение лабораторного обследования (ОАК, ОАМ, биохимическое исследование крови, копрологическое исследование). Из инструментальных способов диагностики патологии ПЖ потребуется выполнить УЗИ, КТ или МРТ, рентгенологическое обследование органов пищеварения.
Профилактика воспаления поджелудочной
Для профилактики развития острого панкреатита (первичная профилактика), а также для предупреждения обострений хронического воспаления ПЖ (вторичная профилактика) всем людям рекомендуется соблюдать определенные правила:
- Правильное питание, основанное на принципах механического, химического и температурного щажения слизистых оболочек пищеварительного тракта. Исключаются жирные, жареные, соленые, острые, кислые блюда. Температура пищи и напитков – в пределах температуры тела. Блюда подаются больному в жидком, пюреобразном, кашицеобразном виде для облегчения переваривания.
- Категорический отказ от вредных привычек (злоупотребления алкоголем, курения) – одно из самых важных правил профилактики заболевания.
- Ведение здорового образа жизни, занятия спортом (специально подобранной гимнастикой), частые прогулки на свежем воздухе.
- Соблюдение режима труда и отдыха, исключение тяжелых физических нагрузок, стрессовых ситуаций. Сон должен быть не менее 8 часов в сутки.
- Своевременная диагностика, лечение других желудочно-кишечных заболеваний. Особенно большое значение для развития панкреатита имеет желчнокаменная болезнь, хронический холецистит, любые патологии билиарной системы, гастрит, дуоденит. Прием назначенных препаратов в таблетках или парентерально для лечения сопутствующей патологии крайне важен для профилактики панкреатита.
Основные причины смерти от панкреатита
Летальность при воспалении железы зависит от его разновидности (этиологии, патогенеза, симптоматики воспалительного процесса).
Алкогольный панкреатит
Среди умерших от алкогольного панкреатита много молодых, особенно часто этот диагноз ставят мужчинам, так как именно они чаще страдают от алкоголизма.
Регулярное употребление этанола приводит к токсическому повреждению клеток паренхиматозных органов – печени, поджелудочной железы.
Алкогольный панкреатит характеризуется развитием некроза ПЖ, нарушением ее функций.
Острый панкреатит
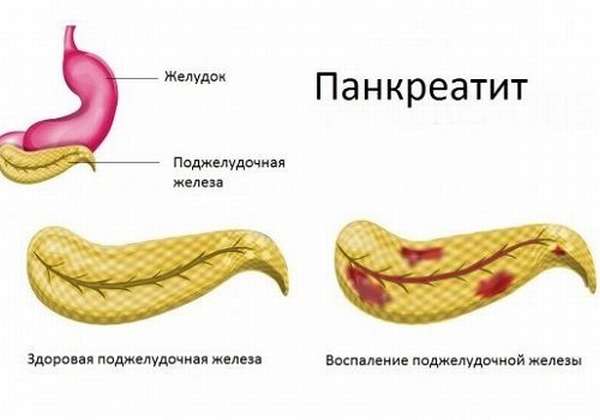
Статистика смерти от острого панкреатита с тяжелой симптоматикой считается самой высокой. Летальный исход наступает в течение первой недели от начала заболевания, иногда – даже при вовремя начатой терапии. Основными состояниями, при которых пациент умирает из-за острого панкреатита, считаются массивный некроз ПЖ, внутреннее кровотечение.
Хронический панкреатит
Длительный хронический воспалительный процесс в ПЖ считается не столь опасным, как острый. Но, в связи с неминуемым поражением органа во время обострений, невозможно полностью исключить развитие тяжелых осложнений. Кроме смерти, во время обострения болезни летальный исход возможен и из-за развития злокачественной опухоли в поджелудочной железе и прогрессирования рака до 3-4 стадии, не поддающейся излечению.
Геморрагический панкреатит
Воспаление поджелудочной, сопровождающееся кровотечением, – очень опасное патологическое состояние. Развивается оно при повреждении стенки какого-либо сосуда из-за возможного влияния на нее панкреатических ферментов.
Если вовремя не диагностировать внутреннее кровотечение (особенно из крупной артерии) и не выполнить полостную операцию, кровопотеря может быстро стать массивной, разовьется геморрагический шок, и больной умрет.
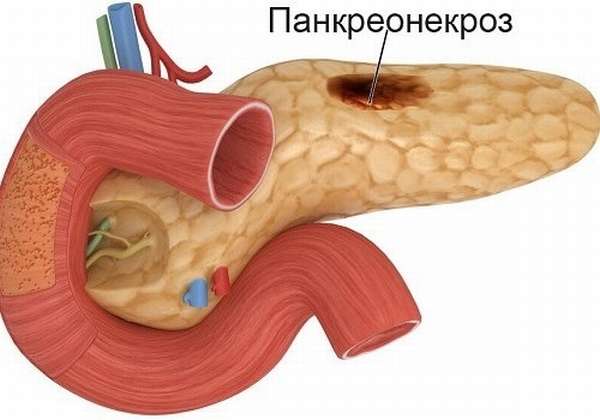
Панкреонекроз

Некроз (разрушение) тканей ПЖ происходит по разным причинам. Чаще всего это случается вследствие острого деструктивного панкреатита, развившегося после злоупотребления алкоголем или вредной пищей. Из-за воспаления, отечности железы или наличия камней в выводящих протоках просвет их уменьшается, а панкреатический сок, агрессивный для любых тканей, остается внутри самой ПЖ. Протеолитические ферменты разрушают железу и прилежащие к ней органы.
При молниеносном течении панкреонекроза и несвоевременном оказании помощи больному смертельный исход практически неизбежен.
Смерть после резекции ПЖ
При образовании абсцессов, гнойников, свищей, развитии панкреонекроза единственным эффективным способом лечения считается хирургическое вмешательство. Операция проводится несколькими способами. Объем вмешательства зависит от степени поражения ПЖ: иссечение некротических тканей, резекция одного отдела или (реже) всего органа. Но даже после удачно проведенного оперативного лечения летальный исход тоже возможен по нескольким причинам:
- Послеоперационное кровотечение.
- Реактивный послеоперационный панкреатит.
- Инфекционные осложнения и послеоперационный перитонит.
- Сахарный диабет, его осложнения (гипергликемическая кома и другие) при неправильно подобранной заместительной терапии инсулином или несоблюдении пациентом рекомендаций лечащего врача.
Каковы прогнозы благоприятного исхода лечения?
Своевременное обращение за медицинской помощью и вовремя начатое лечение повышает шанс пациента на выздоровление или стабилизацию состояния. Благоприятный исход после перенесенного панкреатита зависит от многих причин:
- тяжесть заболевания, выраженность осложнений воспаления,
- возраст пациента (чем человек старше, тем тяжелее восстановиться ему после панкреатита или оперативного вмешательства по поводу патологии ПЖ),
- наличие сопутствующих болезней у человека (эндокринологических, неврологических, сердечно-сосудистых, желудочно-кишечных и других),
- квалификация лечащего врача,
- приверженность пациента к терапии, соблюдение профилактических мер.
Патология поджелудочной железы редко проходит бесследно. Опасные осложнения воспалительного процесса (панкреонекроз, внутреннее кровотечение, сильная интоксикация и другие) могут привести к смерти пациента. Чтобы не бояться трагического исхода, пациенту необходимо вовремя обращать внимание на свое состояние, обращаться за медицинской помощью. Крайне важна профилактика заболевания, особенно для предупреждения обострений хронического панкреатита.
Список литературы
- Григорьева И.Н., Романова Т.И., Никитенко Т.М., Осипенко М.Ф., Венжина Ю.Ю., Усов С.А., Мироненко Т.В., Ямлиханова А.Ю. Качество жизни у больных панкреатитом. Сибирский консилиум. 2007 г. вып.5) стр.71–74.
- Брискин Б.С., Рыбаков Г.С., Демидов Д.А. Ранние видеолапароскопические и малоинвазивные вмешательства как путь снижения летальности в хирургии острого панкреатита. Эндоскопическая хирургия. 1999 г. № 2 стр. 12.
- Маев. В. Хронический панкреатит. 2012 г.
- Валенкевич Л.Н. Осложнения и исходы хронического панкреатита. Терапевтический архив. 1999 г. №2 стр. 54–57.
- Гоч Е. М. и др. Благоприятный исход редкого осложнения деструктивного панкреатита. Вестник хирургии им. И.И.Грекова 2008г. № 5 стр. 93–94.
Источник
Панкреатит – реанимация
Самое главное, что следует немедленно сделать при возникновении приступа острого панкреатита или обострении хронического, — это вызвать бригаду скорой помощи. После неотложных мероприятий, призванных убрать или хотя бы уменьшить болевые ощущения, пациент в обязательном порядке госпитализируется в хирургический стационар, а уже на приемном покое врач принимает решение, помещать больного в общую хирургию, в палату интенсивной терапии или же в реанимацию.
Как считает большинство хирургов, реаниматологов и анестезиологов, непременно определять в отделение реанимации следует пациентов, у которых наблюдается два и более признаков из следующего списка:
- Панкреатический шок с одновременными явлениями острого живота;
- Острая дыхательная недостаточность, вызванная приступом панкреатита;
- Острое расстройство в области психоневрологической сферы, появившееся в результате токсемии;
- Острая почечная недостаточность (либо почечно-печеночная недостаточность), являющаяся результатом прогрессирования панкреатита либо перитонита;
- Динамическая непроходимость кишечника, вызванная перитонитом или токсемией.
Пациент с такими признаками панкреатита помещается в реанимацию, где ему проводят необходимые обследования, определяющие тяжесть течения заболевания, одновременно применяя следующие методы лечения:
- лечебное голодание до трех суток;
- дезинтоксикационная и поддерживающая инфузионная терапия, призванная обеспечить жизненно важные функции поджелудочной железы;
- медикаментозное прекращение секреции ферментов, вырабатываемых поджелудочной железой;
- в случае тяжелых форм, при риске развития панкреонекроза пациент получает антибактериальную терапию, проводимую препаратами широкого спектра действия;
- при сложных формах панкреатита применяется внутривенный и внутриартериальный форсированный диурез, призванный срочно вывести из организма панкреатические ферменты и обеспечить его полную дезинтоксикацию;
- если во время нахождения пациента в реанимации у него в брюшной полости будет обнаружено большое количество геморрагического или серозного выпота, ему следует провести перитонеальный диализ.
После снятия острого состояния больного переводят из отделения реанимации в палату интенсивной терапии или в общее отделение.
Использованные источники:zhkt.guru
ОСТРЫЙ ПАНКРЕАТИТ
Таким образом, чем раньше начато лечение, тем лучше прогноз.
Патофизиологические изменения. Патогенез панкреатита основывается на процессе самопереваривания поджелудочной железы в результате активизации ее ферментов. Активизация калликреина, трипсина и фосфолипазы А с образованием токсинов (лизолецитин) играет ведущую роль в патогенезе заболевания. Возникают некрозы поджелудочной железы и жировой ткани, кровоизлияния в ткани, окружающие железу с симптомокомплексом системных и полиорганных нарушений.
Клиническая картина. В зависимости от стадии процесса различают три степени тяжести:
I степень (или стадия I) характеризуется сильными болями в эпигастральной области, нередко опоясывающего характера, с иррадиацией в спину и в область грудной клетки, покраснение лица, повышением температуры тела, легким защитным напряжением мышц живота. Лабораторные данные: повышение содержания липазы, менее специфично повышение амилазы.
Эту стадию обычно связывают с отеком поджелудочной железы. Под влиянием консервативного лечения быстро наступает улучшение состояния больного.
II степень (стадия II) характеризуется прогрессированием болевого синдрома, интенсивной постоянной «жестокой», «сверлящей», «пронизывающей» болью в эпигастральной области с иррадиацией влево или вправо, в спину, болью в верхней половине живота и опоясывающей. Отчетливое защитное напряжение мышц живота, метеоризм, ослабление перистальтики кишечника. В эпигастральной области иногда определяется опухоль. Возможны дыхательные, циркуляторные и другие нарушения. Лабораторные данные: повышение ферментов, сахара крови, лейкоцитоз.
При интенсивном лечении улучшение замедленное.
III степень (стадия III). В этой стадии все отчетливее прослеживается перитонеальная симптоматика: тошнота, рвота, парез желудочно-кишечного тракта, напряжение мышц брюшной стенки, обезвоживание, лейкоцитоз. Системные и органные нарушения: дыхательная, сердечно-сосудистая, почечная недостаточность, энцефалопатия, шок. Характерна для тотального некроза поджелудочной железы, перипанкреатического некроза с распространением вокруг железы.
Нарушения водного и электролитного баланса. Потери воды и электролитов при остром панкреатите происходят за счет рвоты, депонирования в тканях и полостях, паралитической непроходимости, постоянного истечения и аспирации желудочного сока. Выпоты в брюшную и плевральную полости, отечная жидкость в парапанкреатическом и ретропанкреатическом пространствах содержат большое количество белка.
Уже в первые часы заболевания ОЦК снижается на 15—20 %, преимущественно за счет плазматического объема. Дефицит объема плазмы может достигать 40—50 %, общий дефицит белков плазмы достигает 50—60 г. Альбумин-глобулиновый коэффициент смещается в сторону глобулинов. Гипопротеинемия и особенно гипоальбуминемия обусловливают снижение КОД плазмы и усугубляют сдвиги КОС.
Вследствие потерь плазмы возрастают уровень гематокрита и вязкость крови. При геморрагическом панкреатите и кровотечениях возможна олигоцитемическая форма гиповолемии, при которой уменьшен не только объем плазмы, но и глобулярный объем.
По мере нарастания изменений в поджелудочной железе уменьшается объем внеклеточного пространства, повышается вязкость крови и возникают нарушения в свертывающей системе вплоть до распространенной внутрисосудистой гиперкоагуляции и тромбообразования.
Содержание натрия и хлоридов при остром панкреатите уменьшается, особенно при деструктивных формах. Снижение уровня калия крови характеризует выраженность паралитической кишечной непроходимости. Гипокальциемию вьывляют примерно у 25 % больных, но ее патогенез недостаточно ясен. Изменения концентрации калия и кальция в крови приводят к нарушениям сердечной деятельности и изменениям ЭКГ (иногда появляются сегмент
Использованные источники:xn--80ahc0abogjs.com
Панкреатит
Панкреатит — воспаление поджелудочной железы. Выделяют острую и хроническую формы панкреатита. При острой форме болезнь развивается быстро и протекает бурно. Хроническая форма характеризуется вялым и медленным течением заболевания. Поджелудочная железа играет в нашем организме исключительно важную роль. Экскреторная часть железы выделяет незаменимые ферменты, необходимые для нормального пищеварения. Энкреторная часть вырабатывает инсулин, снижающий концентрацию глюкозы в крови.
Причины панкреатита
Воспаление поджелудочной железы может возникнуть по разным причинам. Часто причиной панкреатита становится злоупотребление алкоголем. Может он возникнуть и при желчекаменной болезни, если желчный проток закупоривается камнем. В таких случаях ферменты, вырабатываемые железой, активизируются внутри органа и начинают переваривать его. В результате начинается воспалительный процесс — острый панкреатит. Его сопровождают сильнейшие опоясывающие боли в верхней трети живота. Это состояние представляет опасность для жизни больного, поэтому при остром панкреатите требуется госпитализация в хирургическое отделение.
Спровоцировать панкреатит также могут следующие факторы:
Примерно у 30 % заболевших установить причину острого панкреатита не удается.
Воспаление при хроническом панкреатите развивается медленно. Здоровая ткань поджелудочной железы постепенно заменяется на рубцовую. В результате процесс выработки ферментов нарушается, а это влечет за собой нарушение выработки инсулина. Типичные проявления хронического панкреатита — боли «под ложечкой», а также в левом и правом подреберьях, тошнота, метеоризм, поносы, отрыжка. С течением времени может развиться и сахарный диабет.
Хронический панкреатит лечится под руководством врача-гастроэнтеролога. Если у больного развился сахарный диабет, к лечению должен быть подключен эндокринолог.
Симптомы панкреатита
Основным симптомом острого панкреатита является появление сильной боли в подложечной области, левом и правом подреберьях. Обычно эта боль имеет опоясывающий характер, так что у больного возникает ощущение, будто туловище стянули поясом. Эти ощущения обычно сопровождаются рвотой, нарушением стула, слабостью, головокружением. Болезнь протекает очень тяжело и может привести к летальному исходу.
Если форма панкреатита хроническая, больного тоже беспокоят боли, локализующиеся в «подложечной» области. Они часто могут распространяться в подреберную зону, отдавать в спину. Бывает и боль опоясывающего характера, которая усиливается, если больной ложится на спину, но ослабевает, если он наклоняется вперед или садится. Обычно болевые ощущения возникают или усиливаются примерно через час после приема пищи. Особенно если больной хроническим панкреатитом употребил пищу в больших количествах или съел что-либо жирное, жареное, острое. Боль при хроническом панкреатите может отдавать в область сердца, симптоматически совпадая с признаками стенокардии.
Поносы также часто сопровождают хронический панкреатит. Стул у больных становится кашицеобразным, может содержать непереваренную пищу. Количество кала значительно увеличивается. Он имеет серый оттенок, жирный вид, неприятный запах, с трудом смывается со стенок унитаза. Могут появляться отрыжка, метеоризм, тошнота, эпизодическая рвота. У больного теряется аппетит, он быстро худеет.
Диагностика панкреатита
Выявить хронический панкреатит, особенно на ранней стадии, бывает нелегко: нужно применять как лабораторные, так и инструментальные методы лечения.
Лечение острого панкреатита
Чаще всего при остром панкреатите лечение консервативное, то есть с помощью медикаментозных методов — лекарств.
Основные принципы лечения острого панкреатита:
Соблюдение строгой диеты при острой форме панкреатита направлено на то, чтобы обеспечить воспаленной поджелудочной железе покой. В первые дни после начала болезни необходимо голодать. Заболевшему можно только пить воду. Питание организма производится с помощью питательных растворов, которые вводятся внутривенно (парентеральное питание). Внутривенное введение питательных веществ продолжается от трех до шести дней, длительность голодания зависит от тяжести заболевания. Примерно на 3-6 день больной может принять немного жидкой пищи.
При остром панкреатите требуется обезболивание, которое производят как с помощью наркотических (например, морфин), так и с помощью ненаркотических средств.
Инфузионная терапия представляет собой внутривенное вливание большого количества специальных растворов, разбавляющих кровь и тем самым снижающих концентрацию ферментов, вырабатываемых поджелудочной железой, в ней.
Больным назначают препараты, которые разрушают попавшие в кровь ферменты поджелудочной железы, например, Трасилол, Контрикал и др.
К мерам симптоматического лечения относят прием противорвотных препаратов при многократно повторяющейся рвоте, повышение уровня кальция в крови при его снижении, лечение сердечной недостаточности и др.
Антибиотики могут быть назначены для профилактики, чтобы не произошло инфицирования поврежденных болезнью органов.
В том случае, если после семи дней от начала консервативного лечения в состоянии пациента не наблюдается улучшения, как правило, производят лапаротомию — оперативное вмешательство для проникновения в брюшную полость и удаления отмерших (некротизированных) тканей поджелудочной железы.
Лечение хронического панкреатита
Основные принципы лечения хронического панкреатита:
При обострениях хронического панкреатита больной должен находиться под наблюдением врача, для чего, как правило, помещается в стационар.
Диета при хроническом панкреатите
При хроническом панкреатите из рациона рекомендуется исключить следующие продукты: свежий белый хлеб, жаренные, соленые, перченые и жирные блюда, копчености, грибные супы, шоколад, кофе, газированные напитки, алкоголь.
Употреблять в пищу можно: отварные овощи, каши, овощные супы, отварные макаронные изделия, нежирные сорта мяса и рыбы, фрукты, чай. Питаться при хроническом панкреатите нужно дробно, то есть принимать пищу малыми количествами 5-6 раз в день. А в период обострения — небольшими дозами через каждые 3 часа.
Борьба с болью при хроническом панкреатите
Ослабление болевых ощущений часто достигается уже только одним соблюдением диеты: ограничением употребления жиров, исключением из рациона трудноперевариваемых продуктов.
Если боль сильна, могут быть назначены обезболивающие препараты ненаркотического характера: аспирин, диклофенак и др. Они снижают воспаление и помогают уменьшить боль.
При сильных болевых ощущениях может быть назначен Октреотид — специальный препарат, применяемый при лечении хронического панкреатита. Он действует за счет подавления выработки гормонов, стимулирующих поджелудочную железу. Как правило, Октреотид назначают больным, находящимся в стационаре.
Коррекция нарушенных функций поджелудочной железы
Длительное течение хронической формы панкреатита приводит к тому, что нормальные ткани заменяются рубцовой тканью, с течением времени это может привести к утрате нормальной функции поджелудочной железы.
Чтобы скорректировать нарушения процесса пищеварения, сопровождающие течение хронического панкреатита, назначают панкреатические ферменты. К ним относятся фестал, мезим, панкреатин и др. препараты. Они не только облегчают пищеварение и нормализуют процесс пищеварения, но и снижают боль, так как снижают нагрузку на поджелудочную железу.
Длительное течение панкреатита в хронической форме снижает уровень инсулина, вырабатываемого поджелудочной железой. Инсулин представляет собой гормон, который принимает участие в обмене глюкозы, и его недостаток влечет за собой развитие сахарного диабета. Если у больного хроническим панкреатитом выявлен сахарный диабет, необходимо обратиться за консультацией к эндокринологу, который определит схему лечения.
Использованные источники:fitfan.ru
загрузка…
Источник
