Выписка с диагнозом панкреатит


Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.
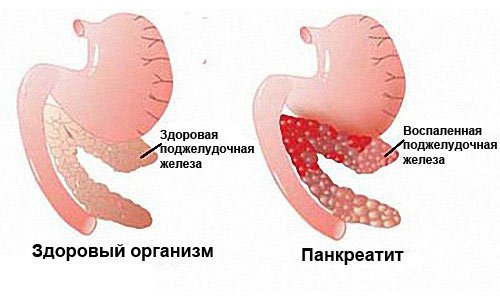
Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
 Острый панкреатит (ОП) представляет собой воспалительный процесс, локализующийся в поджелудочной железе. Симптоматика заболевания всегда ярко выражена и сопровождается резкими болевыми приступами. В медицинской практике острый панкреатит относится к числу самых распространенных болезней пищеварительной системы.
Острый панкреатит (ОП) представляет собой воспалительный процесс, локализующийся в поджелудочной железе. Симптоматика заболевания всегда ярко выражена и сопровождается резкими болевыми приступами. В медицинской практике острый панкреатит относится к числу самых распространенных болезней пищеварительной системы.
Патология подразумевает стационарное лечение. При наличии осложнений возникает необходимость хирургического вмешательства. После основного курса терапии пациенту следует соблюдать ряд рекомендаций. Нарушение составленного режима может стать причиной не только повторных приступов, но и развития хронической формы заболевания.
1. Код по МКБ-10
По МКБ-10 острому панкреатиту присвоен общий код К85. Разные формы заболевания упоминаются под собственными кодами – идиопатический ОП (К85.0), желчный ОП (К85.1), ОП, спровоцированный алкоголем (К85.2), ОП на фоне приема лекарственных препаратов (К85.3), другие формы ОП (К85.8) и неуточненные формы ОП (К85.9).
2. Классификация
Классификация ОП осуществляется с учетом степени прогрессирования воспалительного процесса, наличия или отсутствия осложнений. По форме протекания заболевание может быть отечного типа, стерильным панкреонекрозом и инфицированным панкреонекрозом. Стерильный ОП дополнительно классифицируется на ограниченный и распространенный вид, а по характеру поражения патологический процесс может быть смешанным, жировым и геморрагическим.
Классификация по степени тяжести:
- легкая форма (заболевание характеризуется минимальным поражением поджелудочной железы, слабо выраженной симптоматикой);
- тяжелая форма (обширное поражение поджелудочной железы, выраженная симптоматика, наличие осложнений в виде абсцессов, некротических участков).

3. Симптомы
Основным симптомом острого панкреатита является болевой приступ с локализацией в пищеварительном тракте. Спазмы могут концентрироваться в области живота, правого или левого подреберья. Приступ провоцируется конкретным фактором – употреблением жирной, острой или жареной пищи.
Если пациент принимает горизонтальное положение, то болевые ощущения в значительной степени усиливаются. Боль при остром панкреатите имеет выраженный и постоянный характер.
Симптоматика воспаления:
- тошнота;
- метеоризм;
- неукротимая рвота;
- изжога;
- рвота желчными массами;
- синюшность кожных покровов;
- признаки обезвоживания;
- многократная диарея;
- отсутствие аппетита;
- желтушность склер;
- кровоизлияния в зоне пупка;
- ощущение тяжести в кишечнике;
- острая боль в верхней части живота;
- избыточная напряженность передних брюшных мышц;
- повышение температуры тела.
4. Диагностика
При проявлении симптомов острого панкреатита необходимо провести дифференциальную диагностику с острым аппендицитом, кишечной непроходимостью, желудочно-кишечным кровотечением и обострением язвенной болезни. Клиническая картина состояния здоровья пациента составляется на основе жалоб, внешнего осмотра, а также результатов лабораторных и инструментальных исследований.
В некоторых случаях для подтверждения диагноза необходимо осуществить минимальное количество процедур обследования.
Лабораторная и инструментальная диагностика
Инструментальная и лабораторная диагностика являются неотъемлемой частью процесса обследования пациента. Общий и биохимический анализ крови назначается в обязательном порядке. Дополнительно проводятся специальные индикаторные тесты. Процедуры инструментальной диагностики подбираются с учетом общего состояния пациента.
Виды лабораторных и инструментальных процедур:
-
 тест на активность амилазы в крови и моче;
тест на активность амилазы в крови и моче; - биохимия крови;
- общий анализ крови;
- ионограмма (степень обезвоживания);
- УЗИ или рентгенография;
- КТ или МРТ;
- лапароскопия;
- ангиография;
- ЭГДС.
5. Оценка тяжести состояния больных с острым панкреатитом
При оценке состояния пациентов с ОП врачи используют специальные шкалы. Одной из самых эффективных считается шкала Ranson. Система включает в себя одиннадцать критериев. Состояние больного изучается на момент поступления на госпитализацию и спустя сорок восемь часов. Каждый пункт оценивается в один балл. Если у пациента выявлено менее трех пунктов шкалы, то острому панкреатиту присваивается легкая форма течения. При наличии осложнений по шкале оценки результат должен превышать три балла.
Шкала Ranson:
При поступлении | Через 48 часов после госпитализации |
AсАТ > 250 МЕ/л | Задержка жидкости > 6 л |
Лейкоцитоз > 16000/мм3 | Кальций плазмы < 2 ммоль/л (<8 мг%) |
Возраст >(60) 55 лет | РаО2 < рт. ст. |
ЛДГ > 400 МЕ/л | Снижение гематокрита более чем на 10 % после поступления |
Глюкоза крови > 11,1 ммоль/л (>200 мг%) | Метаболический ацидоз с дефицитом оснований >4 мэкв/л |
Кальций плазмы < 2 ммоль/л (<8 мг%) |
6. Можно ли оказать первую помощь при остром панкреатите до приезда врача
При ОП следует оказать пациенту первую помощь. Правильные мероприятия в значительной степени облегчат состояние больного. Запрещено до приезда скорой помощи принимать ферментные препараты (Креон, Фестал), употреблять пищу и использовать сильнодействующие медикаменты для купирования болевого синдрома.
Некоторые лекарственные средства могут замаскировать симптомы воспалительного процесса, а диагностировать приступ будет сложнее.
Первая помощь:
- прикладывание льда или холодного компресса к очагу боли;
- одежда не должна препятствовать поступлению кислорода в легкие;
- пациенту обеспечивается постельный режим и полный покой;
- больному нельзя принимать горизонтальное положение (полулежа, на боку).
Видео на тему: Первая помощь при панкреатите (острый приступ, боль).
7. Лечение
Терапия ОП направлена на восстановление функционального состояния поджелудочной железы, максимальное снижение нагрузки на орган и купирование болевого синдрома. Пациентам с таким диагнозом рекомендована госпитализация и постельный режим. Самолечение при данной патологии должно быть исключено.
Неправильная терапия может стать причиной осложнений (абсцессы, некрозы), некоторые из которых не совместимы с жизнью.

Консервативное лечение
Схема терапии острого панкреатита зависит от степени выраженности симптоматики и поражения поджелудочной железы. Некоторые методы консервативного лечения являются обязательными независимо от формы патологии.
Если пациенту показано хирургическое вмешательство, то после его проведения некоторые пункты из стандартного плана используются в качестве восстановительной терапии.
Консервативное лечение ОП:
- инфузии солевых и белковых растворов (для восстановления кислотного, белкового, а также водно-электролитного баланса);
- дезинтоксикационная терапия (Лазикс);
- внутривенное введение препаратов, ускоряющих микроциркуляцию (Гемодез);
- создание гипертермических условий (на очаг болевого синдрома накладываются охлаждающие компрессы);
- прием дезактиваторов ингибиторов панкреатических ферментов (Гордокс, Контрикал);
- антибактериальная терапия (для профилактики осложнений);
- противорвотные средства (Регидрон, Домперидон, Тримебутин);
- использование спазмолитиков или новокаиновой блокады (для купирования болевого синдрома, Баралгин, Трамадол);
- лечение антацидными средствами (Гастрозол, Фосфалюгель, Алмагель);
- прием препаратов для нейтрализации желудочного содержимого (Пантопразол, Омез);
- соблюдение диеты (в первые дни приступа рекомендовано голодание).
Антибактериальная терапия острого панкреатита
Целью использования антибиотиков при остром панкреатите является снижение риска бактериальных осложнений, купирование воспалительного процесса в системе пищеварения и предотвращение распространения инфекции на другие органы.
Принимать антибактериальные средства разрешено только при наличии показаний врача.
Примеры антибиотиков, применяемых при ОП:
- Гентамицин;
- Ампициллин.
Хирургическое лечение
 Оперативное вмешательство является радикальной мерой лечения ОП. Основными показаниями для проведения хирургических процедур являются камни в желчных протоках, наличие абсцессов, кист и некротических участков на тканях поджелудочной железы. Операция может понадобиться, если в железе или вокруг нее образовалось чрезмерное скопление жидкости. После хирургического вмешательства пациенту назначается восстановительная терапия.
Оперативное вмешательство является радикальной мерой лечения ОП. Основными показаниями для проведения хирургических процедур являются камни в желчных протоках, наличие абсцессов, кист и некротических участков на тканях поджелудочной железы. Операция может понадобиться, если в железе или вокруг нее образовалось чрезмерное скопление жидкости. После хирургического вмешательства пациенту назначается восстановительная терапия.
Виды хирургических процедур:
- резекция поджелудочной железы;
- некрэктомия;
- эндоскопическое дренирование;
- цистогастростомия;
- марсупиализация кисты.
8. Реабилитация в домашних условиях
Длительность периода госпитализации при ОП зависит от формы патологии и общей клинической картины состояния пациента. После выписки из стационара рекомендуется соблюдать определенные правила и изменить образ жизни. Если панкреатит был выявлен в легкой форме, то некоторые ограничения постепенно снимаются. При тяжелом течении болезни и осложнениях, пациенту необходимо придерживаться составленного плана рекомендаций всю жизнь.
Основу домашней реабилитации составляет правильное питание и исключение факторов, способных спровоцировать рецидив приступа.
Диета для больных
В первые сутки после купирования приступа рекомендовано голодание. Больному обеспечивается полный покой и парентеральное питание. На вторые сутки разрешается употреблять щелочную воду. Принимать пищу можно с третьего дня (в тяжелых случаях – с пятого). Рацион должен расширяться постепенно. В число разрешенных продуктов входят протертые каши (манная, рисовая), овощной бульон, нежирные сорта белой рыбы.
При наличии тенденции к выздоровлению можно вводить в меню овощи, фрукты и блюда, приготовленные с учетом рекомендаций врача.
Общие правила диеты:
- в день можно употреблять до 6 г соли;
- питание должно быть дробным (прием пищи 5-6 раз в день, размер одной порции не должен превышать 300 г);
- из рациона исключаются жирные, соленые, пряные и острые блюда (даже однократное употребление таких продуктов может спровоцировать приступ ОП);
- основу питания составляет вегетарианская пища (овощи без грубой клетчатки, некислые фрукты, морепродукты);
- из меню пациента должны быть исключены свежие овощи, яйца, колбасные изделия, кефир, цельное молоко, алкоголь, крепкий кофе.
9. Последствия и осложнения
При воспалительном процессе возникает риск заражения тканей поджелудочной железы патогенными бактериями. Последствием их жизнедеятельности будет некроз тканей поджелудочной железы и образованием абсцессов. Дополнением воспалительного процесса может стать шоковое состояние. Сочетание таких осложнений при отсутствии адекватной терапии создает угрозу для жизни пациента.
Осложнения:
- псевдокисты;
- фиброзно-гнойный перитонит;
- парапанкреатический инфильтрат;
- аррозивные кровотечения;
- септический шок;
- асцит (брюшная водянка).
10. Профилактика
Первичная профилактика острого панкреатита заключается в соблюдении правил здорового образа жизни. В рационе должно присутствовать минимальное количество жирной, жареной и острой пищи (рекомендуется полностью отказываться от таких блюд). Курение и употребление алкогольных напитков повышают риск заболеваний пищеварительной системы. Приступ острого панкреатита провоцируется перечисленными факторами. Данные правила относятся не только к первичной, но и вторичной профилактике патологии.
Меры профилактики:
- соблюдение правил здорового питания (исключаются вредные продукты, переедания и нерегулярное употребление пищи);
- организм должен получать достаточные физические нагрузки (если трудовая деятельность подразумевает сидячий образ жизни, то по утрам рекомендуется делать элементарные комплексы зарядок);
- контроль веса (резкое похудение, избыточный вес могут стать причиной отклонений в работе системы пищеварения);
- своевременная диагностика и лечение любых симптомов нарушения работы пищеварительного тракта (если заболевания ЖКТ выявлены, то осмотры у гастроэнтеролога должны осуществляться минимум один раз в полгода);
- исключение злоупотребления алкоголем, курением и другим вредными привычками.
11. Прогноз
Прогнозы при остром панкреатите зависят от стадии воспаления и наличия осложнений. Если заболевание было выявлено на ранних этапах развития, а терапия проводилась своевременно и полноценно, то у пациента имеются шансы на полное выздоровление. При проявлении осложнений (особенно при некротических поражениях тканей поджелудочной железы) повышается риск летального исхода. Терапия в таких случаях должна проводиться как можно раньше и под контролем врача.
Видео на тему: Первые признаки панкреатита, которые нельзя игнорировать!
12. Итоги
- острый панкреатит представляет собой мощный воспалительный процесс в тканях поджелудочной железы;
- механизм развития патологии обусловлен запуском процесса переваривания собственных тканей (результатом становится отечность, увеличение размера поджелудочной железы и образование некротических участков на отдельных участках органа);
- к основным симптомам ОП относятся резкие боли в зоне органов пищеварения, жидкий стул, тошнота и рвота, признаки интоксикации, а также усиление спазмов при горизонтальном положении пациента;
- при симптомах приступа ОП следует вызвать врача (полноценную помощь пациенту могут оказать только специалисты, самолечение может стать причиной летального исхода пациента).
Комментарии для сайта Cackle
Источник
