Выпот в брюшной полости при панкреатите

Поджелудочная железа является одним из самых важных органов в организме человека, отвечающим за расщепление пищеварительных ферментов.
При ее воспалении (панкреатите) процесс такого расщепления нарушается, что приводит к выбросу ферментов в желудок и кишечный тракт.
Они становятся очень активными и провоцируют повреждение сосудов железы и кишечника, проникают в кровь, разрушают ткани органов. В результате в брюшине больных может скапливаться жидкость, которая иногда имеет большой объем. Такая патология называется острый панкреатогенный асцит.
Надо отметить, что тяжелая форма заболевания встречается довольно редко и требует немедленной госпитализации. По сути, это внутренний свищ разных размеров, лечение которого проходит сложно, а диагностика порой затруднена.
Если он небольшой, жидкость накапливается медленно, и люди чувствуют дискомфорт, недомогание, но не придают этому особого значения. И обращаются за экстренной помощью только тогда, когда появляется невыносимая боль, живот становится очень большим, и ситуация превращается в критическую. Лучше не допускать этого и тщательно следить за тем, не появились ли признаки заболевания.
Симптомы асцита при панкреатите выражаются в таких явлениях, как:
- Вздутие живота;
- Одышка;
- Снижение веса;
- Побледнение кожных покровов;
- Нарушение свертываемости крови;
- Диабет;
- Боль в животе.
Больным показана операция, но если они не могут перенести хирургическое вмешательство, врачами определяется способ консервативной терапии. Оно подразумевает назначение препаратов, подавляющих секреторную активность поджелудочной железы и восстанавливающих водно-солевой баланс, и парентеральный или энтеральный метод ввода питательных веществ. Если появляется острая дыхательная недостаточность, проводят эндоскопию.
Что собой представляет асцит при хроническом панкреатите
В целом, при асците экссудат через протоки попадает в забрюшинную полость и скапливается в ней в небольших количествах. В этом случае он обычно достаточно быстро рассасывается после того, как проходит воспаление поджелудочной железы, и представляет большой опасности.
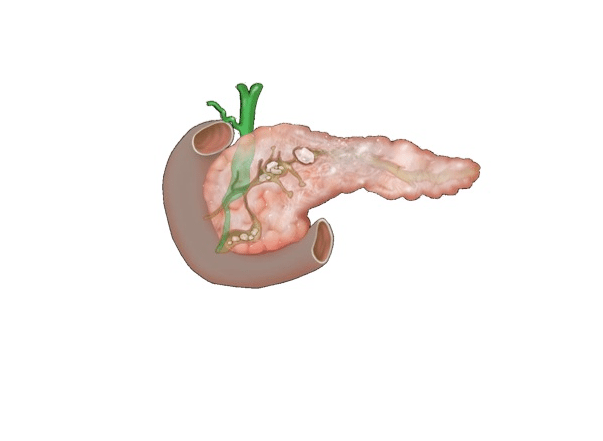
 При длительном течении болезни жидкость копится и остается в полости долгое время. Это может вызвать некроз тканей и привести к нарушению целостности протоков.
При длительном течении болезни жидкость копится и остается в полости долгое время. Это может вызвать некроз тканей и привести к нарушению целостности протоков.
Жидкость постоянно собирается, однако процесс часто заканчивается образованием флегмоны либо псевдокисты.
Если у людей, страдающих панкреатогенным асцитом, в крови наблюдается повышенный уровень амилазы, разрывы протоков случаются редко и могут обнаруживаться только при хирургическом вмешательстве.
Что касается вялотекущего панкреатита, то при нем концентрация амилазы значительно снижается, жидкость накапливается и удаляется путем повторения пунктирования брюшной полости.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Прогноз после него в большинстве случаев бывает хорошим, и в дальнейшем асцит не появляется.
Диагностика асцита
Присутствие у пациентов панкреатогенного асцита определяется по ряду исследований. К ним относятся:
- Сбор анамнеза, основывающийся на жалобах больного и наличия у него каких-то болезней;
- Рентген и УЗИ поджелудочной железы;
- Осмотр пациента.
Обследования помогают выяснить объем скопившейся жидкости и установить причину сложившейся ситуации. Также при них при местном обезболивании проводится лапароцентез.
Специальным инструментом прокалывают брюшную стенку больного и забирают часть жидкости. Ее отправляют в лабораторию, где определяется процент лейкоцитов, нейтрофилов, уровень белка, глюкозы, определенных ферментов. Кроме того, жидкость подвергается исследованию на наличие микроорганизмов, опухолевых клеток, туберкулезной палочки.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Лапароцентез проводится быстро и значительно облегчает состояние людей, страдающих асцитом.
Основные причины того, почему возникает асцит поджелудочной железы
Самыми частыми причинами возникновения асцита поджелудочной железы являются:
- Наличие кисты поджелудочной железы;
- Блокировка лимфатических узлов, расположенных в забрюшинной полости;
- Гипертензия грудных лимфатических протоков;
- Белковая недостаточность.
 Надо сказать, что полный патогенез асцита до конца пока не выяснен. Что касается клиники течения заболевания, ее можно разделить на два типа. В первом варианте стразу ощущается сильная боль, жидкость быстро поступает в брюшную полость и накапливается в ней. Развивается панкреонекроз, поражающий часть протоков поджелудочной железы, формируется псеводикиста, выходящая в забрюшинное пространство.
Надо сказать, что полный патогенез асцита до конца пока не выяснен. Что касается клиники течения заболевания, ее можно разделить на два типа. В первом варианте стразу ощущается сильная боль, жидкость быстро поступает в брюшную полость и накапливается в ней. Развивается панкреонекроз, поражающий часть протоков поджелудочной железы, формируется псеводикиста, выходящая в забрюшинное пространство.
При втором типе клиника выражена не так явно. Жидкость собирается постепенно и образуется на фоне деструктивных процессов, протекающих на небольшом участке кисты. Заболевание выявляется при рентгенологическом обследовании и после проведения лапароцентеза.
Объем экссудата, выходящего в брюшную полость при асците, может достигать десяти литров. Лапароцентез в данном случае помогает удалить жидкость, но стойкого эффекта не имеет. Через короткое время она вновь накапливается, а каждое последующее проведение лапароцентеза приводит к существенной потере белка. Поэтому врачи отдают преимущество хирургическому вмешательству, которое происходит после двух недель терапии фармакологическими средствами. Лечение асцита подразумевает соблюдение насыщенной белками диеты с низким содержанием соли.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Медики назначают мочегонные препараты, антибиотики, средства, снижающие давление в воротной вене (если оно повышено).
Осложнения асцита и его профилактика
Осложнения асцита бывают различными. Он может стать причиной развития перитонита, дыхательной недостаточности, нарушения работы внутренних органов и прочих патологий, вызванных увеличением объема жидкости в брюшине и сдавливанием диафрагмы, печени, желудка. При частом проведении лапароцентезе нередко появляются спайки, мешающие полноценно функционировать кровеносной системе.
Все это является причиной несвоевременного или неверно проводимого лечения. Асцит нуждается в срочных медицинских мерах, иначе он будет прогрессировать и приведет к нежелательным последствиям. Поэтому при первых подозрениях на возникновение болезни следует немедленно обращаться за помощью к специалистам.
Для исключения заболевания важно регулярно проходить профилактическое обследование и своевременно приступать к лечению воспаления поджелудочной железы. Из рациона питания необходимо исключить жареную, соленую, жирную пищу, ограничить потребление кофе, газированных сладких напитков, крепкого чая. Следует полностью отказаться от вредных привычек, как можно больше времени проводить на свежем воздухе и постараться не нервничать по любому поводу. При панкреатите и асците противопоказаны чрезмерные физические нагрузки, поэтому тем, кто занимается спортом, придется довольствоваться легкой зарядкой.
Что такое асцит рассказано в видео в этой статье.
Источник
Панкреатогенный асцит (ПА) является редким осложнением хронического панкреатита, обусловленным наличием дефекта протоковой системы поджелудочной железы, сообщающегося со свободной брюшной полостью, т.е. внутренним панкреатическим свищом [7].
ПА может возникнуть вследствие не только хронического панкреатита, но и травмы поджелудочной железы, стриктуры панкреатического протока, вирсунголитиаза. По данным ресурса PubMed, за последние 10 лет опубликованы единичные работы, посвященные диагностике и лечению больных с ПА [3, 15, 16, 20]. В 2003 г. J. Gomez-Cerezo и соавт. [14] проанализировали данные литературы с 1975 по 2000 г. За указанный период опубликовано 139 наблюдений. В связи с отсутствием рандомизированных исследований единая тактика лечения этой категории больных отсутствует. В абдоминальном отделении Института хирургии им. А.В. Вишневского в 2000-2013 гг. оперированы 670 больных хроническим панкреатитом, из них у 17 (2,3%) заболевание было осложнено ПА. Приводим клиническое наблюдение.
Больной О., 40 лет, поступил в Институт хирургии им. А.В. Вишневского 26.02.14 с жалобами на боли в верхнем отделе живота опоясывающего характера, тошноту, увеличение объема живота, одышку.
Из анамнеза известно, что пациент в течение 4 лет страдает хроническим калькулезным панкреатитом, неоднократно был госпитализирован в хирургические стационары по месту жительства. В декабре 2013 г. появилась одышка, отметил увеличение живота в размерах. В январе 2014 г. с указанными жалобами был госпитализирован в стационар по месту жительства, где выполнен лапароцентез, при котором эвакуировано 12 л жидкости. Цитологическое исследование жидкости не производили, уровень амилазы не определяли. Онкомаркеры в пределах нормы. Причина асцита не установлена. Выписан из стационара с диагнозом: хронический калькулезный панкреатит, постнекротические кисты поджелудочной железы. Асцит неясного генеза.
При поступлении в Институт состояние больного средней тяжести. Кахектичен, индекс массы тела 16,79 кг/м2. Потеря в массе тела за последние полгода составила 32%. Кожный покров обычной окраски, тургор кожи снижен. Подкожная жировая клетчатка практически отсутствует. В легких везикулярное дыхание, проводится симметрично. Тоны сердца звучные, шумов нет. Пульс 72 удара в 1 мин. АД 110/70 мм рт.ст. Живот значительно увеличен в объеме за счет свободной жидкости; венозный рисунок подкожных вен передней брюшной стенки усилен. При пальпации живот мягкий, незначительно болезненный в левом подреберье. Печень не пальпируется, перкуторно размеры ее соответствуют норме. Пальпация живота малоинформативна из-за большого количества жидкости, опухолевидных образований и воспалительных инфильтратов в брюшной полости не определяется. Область почек не изменена, поколачивание по поясничной области безболезненно. Нервно-психический статус соответствует таковому у человека, злоупотребляющего приемом алкогольных напитков. При ректальном исследовании на высоте пальца патологических образований не определяется, геморроидальные узлы не увеличены. Данные лабораторных методов исследования свидетельствуют об анемии средней степени тяжести смешанного генеза, белковой недостаточности. При эзофагогастродуоденоскопии слизистая оболочка осмотренных органов не изменена, расширения вен подслизистого слоя нет. Ультразвуковое исследование: хронический калькулезный панкреатит, псевдокиста головки поджелудочной железы, панкреатическая гипертензия, свободная жидкость в брюшной полости в большом количестве. При диагностической тонкоигольной пункции получена жидкость с содержанием амилазы 6007 Е/л и белка 3,8 г/л, атипичных клеток не выявлено. Компьютерная томография: в паренхиме поджелудочной железы множественные кальцинаты; панкреатический проток расширен до 5 мм, в его просвете крупные конкременты (до 5-6 мм); в головке поджелудочной железы постнекротическая киста диаметром 34 мм, в теле поджелудочной железы киста диаметром 23 мм, из которой, вероятнее всего, исходит свищевой ход (см. рисунок). Рисунок 1. КТ брюшной полости, артериальная фаза, сагиттальный срез. Дефект главного панкреатического протока (стрелка). Заключение: хронический калькулезный панкреатит, постнекротическая киста головки поджелудочной железы, панкреатическая гипертензия. Асцит.
Рисунок 1. КТ брюшной полости, артериальная фаза, сагиттальный срез. Дефект главного панкреатического протока (стрелка). Заключение: хронический калькулезный панкреатит, постнекротическая киста головки поджелудочной железы, панкреатическая гипертензия. Асцит.
На основании данных обследования установлен диагноз: хронический калькулезный панкреатит, панкреатическая гипертензия; внутренний панкреатический свищ, ПА. Алиментарная дистрофия.
В предоперационном периоде больному проводили интенсивное парентеральное и энтеральное питание высококалорийными смесями на протяжении 14 дней. В связи с нарастанием одышки за счет увеличения асцита потребовалось дважды выполнять лапароцентез с эвакуацией по 2,5 и 3 л жидкости. Масса тела больного возросла на 5 кг.
11.03 больной оперирован. Произведена поперечная лапаротомия. В брюшной полости прозрачная опалесцирующая жидкость, которая аспирирована в объеме 5 л. Париетальная и висцеральная брюшина гиперемирована, фибринозных наложений нет. Большой сальник в проекции средней трети желудка и поперечная ободочная кишка образуют рыхлый инфильтрат, фиксированный к передней брюшной стенке. При отделении инфильтрата от париетальной брюшины из его ткани начал выделяться панкреатический сок, что позволило обнаружить свищевой канал, уходящий в сторону тела поджелудочной железы. Вскрыта сальниковая сумка. Головка поджелудочной железы увеличена до 6-7 см, вовлечена в плотный воспалительный инфильтрат, не позволяющий идентифицировать ткани. Вскрыта кистозная полость в области тела поджелудочной железы, из которой исходил ранее обнаруженный свищевой ход. Размер вскрытой кисты 3×4 см, со стороны хвоста поджелудочной железы в нее открывается панкреатический проток. Зонд проведен в проток на расстояние 5 см – стриктур и конкрементов нет. Начата мобилизация предполагаемой передней поверхности железы в проксимальном направлении, при этом вскрылась полость и обозначился просвет постнекротической кисты. Отверстие в стенке кисты расширено, что позволило ревизовать ее полость. Размер кисты 4×5 см. Дальнейшая мобилизация головки поджелудочной железы и ее резекция признаны неоправданными из-за опасности повреждения сосудов и сложности формирования панкреатодигестивного анастомоза. Решено ограничиться паллиативным вмешательством. Стенки ранее вскрытых постнекротических кист иссечены и объединены в единую полость, дном которой являлся панкреатический проток. Наложен цистоеюноанастомоз на отключенной по Ру петле тощей кишки. Послеоперационный период протекал без осложнений. По дренажной трубке, подведенной к анастомозу, выделялась прозрачная жидкость в объеме 500 мл в сутки, не содержавшая амилазу. Ситуация была расценена как выделение транссудата, обусловленного асептическим воспалением. На 5-е сутки после операции количество отделяемого по дренажу сократилось до 100 мл, дренаж был удален. В удовлетворительном состоянии больной выписан на 8-е сутки после операции.
Первое сообщение о внутренних панкреатических свищах у 2 больных хроническим панкреатитом, осложненным ПА, опубликовано в 1953 г. [25]. Панкреатогенным считается асцит, возникший вследствие неопухолевого заболевания поджелудочной железы и характеризующийся содержанием амилазы более 1000 Е/л, а также уровнем белка не менее 3 г/л [5, 7]. В 43-80% наблюдений развитие ПА связано с поступлением панкреатического сока через дефект постнекротической кисты, в 10% наблюдений – через дефект панкреатического протока. У 10% больных причина асцита остается неуточненной [11, 18, 21].
ПА является редким осложнением хронического панкреатита. Частота его у больных с хроническим панкреатитом составляет 3,5-14% [4, 6, 17]. P. Broe и J. Cameron [5] описали 185 больных с панкреатогенным асцитом, причинами которого были хронический панкреатит (77,6%), травматическое повреждение поджелудочной железы (8,4%), стеноз выходного отдела главного панкреатического протока и вирсунголитиаз (4%); в 10% наблюдений причина не установлена.
ПА чаще встречается у мужчин в возрасте 20-50 лет [6]. Клинические проявления заключаются в снижении массы тела при значительном увеличении размера живота, болях в животе различной интенсивности [9]. Отсутствие перитонеальных симптомов при наличии в брюшной полости панкреатогенной жидкости некоторые авторы связывают с инактивацией панкреатических ферментов при поступлении их в свободную брюшную полость [7, 10, 23]. За счет экскреторной недостаточности наблюдаются мальабсорбция, нарушение усвоения белка, витаминов, микроэлементов, что ведет к истощению, нарушению гомеостаза.
Диагностический поиск должен проходить в трех направлениях: оценка общего состояния пациента и нутритивного статуса; уточнение природы асцита; визуализация панкреатического протока для уточнения возможной локализации его дефекта [1, 5, 6].
Для уточнения природы асцита проводится пункция брюшной полости с анализом полученной жидкости для определения уровня амилазы и белка.
Уточнение возможной локализации дефекта панкреатического протока или постнекротической кисты является важной диагностической составляющей и играет роль в планировании объема оперативного вмешательства. Ранее с этой целью проводили интраоперационную панкреатикографию. С развитием эндоскопических методов диагностики стали чаще применять эндоскопическую ретроградную панкреатикографию.
Недостатком эндоскопической ретроградной панкреатикографии является инвазивный характер этого исследования, которое сопряжено с возможным развитием кровотечения из большого сосочка двенадцатиперстной кишки, а также острого панкреатита. С развитием современных методов диагностики, таких как компьютерная томография (КТ), магнитно-резонансная томография, магнитно-резонансная панкреатикохолангиография (МРПХГ), актуальность эндоскопических методов утрачена. По данным КТ может быть получена исчерпывающая информация о состоянии паренхимы поджелудочной железы, парапанкреатических скоплениях, размерах и ходе панкреатического протока, наличии конкрементов, стриктур и постнекротических кист. Выявление причины и уточнение локализации дефекта с помощью этого метода возможны у половины больных. Точность КТ и МРПХГ составляет 50 и 67% соответственно, при их сочетании вероятность визуализации внутреннего панкреатического свища достигает 94% [12]. Таким образом, в клинической практике рекомендуется использование обоих этих методов.
Лечение пациентов с панкреатическим свищом и ПА является сложной задачей. Наличие у больных алиментарной недостаточности вплоть до кахексии, анемии, белковой недостаточности, нарушений свертывающей системы, а также сахарного диабета и прочих метаболических нарушений требует интенсивной предоперационной подготовки.
Больные, не способные перенести радикальное хирургическое вмешательство, подлежат консервативному лечению. Терапия заключается в подавлении секреторной активности поджелудочной железы аналогами соматостатина, энтеральном и парентеральном питании, коррекции водно-электролитного дисбаланса, контроле массы тела. При возникновении признаков дыхательной недостаточности необходим лапароцентез [13, 19]. Целесообразна попытка выполнения эндоскопического лечения – эндоскопической ретроградной панкреатикографии со стентированием панкреатического протока [8, 15].
Радикальное хирургическое лечение заключается в устранении панкреатической гипертензии за счет формирования панкреатоеюно- или цистоеюноанастомоза [2, 22, 24].
Источник
Жидкость в поджелудочной железе начинает скапливаться на ранних стадиях развития острого панкреатита. Такие скопления не образуют четко ограниченную полость и постепенно рассасываются самостоятельно по мере устранения воспаления. Однако в 1-2% случаев через 5-6 недель после начала заболевания этого не происходит, и формируются ложные кисты, представляющие собой фибринозные полости, заполненные панкреатическим секретом. При инфицированном панкреатите в паренхиме пораженного органа формируются абсцессы, содержимым которых является гной и расплавленные некротические ткани самой железы.

Причиной скопления жидкости в поджелудочной железе часто становится острый панкреатит
Что такое жидкость в поджелудочной железе
Скопление жидкости в поджелудочной железе свидетельствует о развитии кисты органа. Развитие происходит на фоне опухолей, паразитарной инвазии, травматических повреждений. Сама по себе киста представляет собой ограниченную полость, заполненную серозным или геморрагическим содержимым. На УЗИ определяется как анэхогенное образование с четкими краями. Различают истинные и псевдокисты. Внутренняя поверхность кисты истинного типа изнутри выстлана эпителием, ложной – представлена плотной фиброзной капсулой.
По длительности течения кисты разделяются на острые (до 3 месяцев с момента образования), подострые (3-6 месяцев) и хронические (более полугода). По течению могут быть простыми и осложненными. В последнем случае отмечается нагноение содержимого, перфорация кистозной стенки или ее перерождение с обретением свойств злокачественной опухоли.

Клинически заболевание проявляется тупой болью в эпигастральной области, диспепсическими явлениями. Пальпаторно определяется плохо, так как поджелудочная железа прикрыта желудком. Диагноз ставится на основании клинической картины, имеющихся предрасполагающих заболеваний, данных УЗИ, компьютерной томографии, рентгенографического обследования. Лечение оперативное, проводится путем вскрытия или тотального удаления кисты. При малигнизации очага проводится субтотальная резекция ПЖ в соответствии с принципами онкологической терапии.
Причины отека поджелудочной железы
Отек поджелудочной железы является свидетельством развития острого панкреатита в легком варианте его течения. Встречается в 80-85% случаев. Развивается при неумеренном потреблении алкоголя, рефлюксе желчи в билиарные протоки, травмах, аутоиммунных процессах, острых инфекционных заболеваниях, употреблении токсичных лекарств и химических веществ. В некоторых случаях возникает без видимых причин.
Отек носит воспалительный характер, является результатом поражения ткани ПЖ собственными ферментами (трипсин, химотрипсин). Развивается и при панкреонекрозе, однако здесь на первое место выходит глубокое поражение железистой ткани с ее отмиранием. Ферменты железы переваривают ее саму. Скопление жидкости при отеке является диффузным, распространяющимся на всю площадь органа. Пролиферация жидких фракций происходит за счет изменения проницаемости сосудов на фоне воспалительного процесса.

Отдельно следует рассматривать перипанкреатический инфильтрат, возникающий как следствие острого панкреатита (в IВ фазе). При этом жидкость скапливается как в тканях самой железы, так и около нее. Инфильтрат не имеет стенок из фиброзной ткани, располагается свободно, может преобразовываться в кисту или псевдокисту.
Причины появления псевдокист
Все специалисты едины во мнении, что скопление жидкости в поджелудочной железе происходит, прежде всего, при наличии острого воспаления органа, спровоцированного значительной дозой алкоголя или чрезмерным потреблением жирной и острой пищи.
Важно! Острый панкреатит может развиться при одноразовом поедании большого количества пищи, содержащей много жиров и углеводов, после продолжительной диеты или голодания. Особенно часто такое явление наблюдается на праздники, которым предшествуют длительные посты. Неграмотный выход из диеты является сильнейшим стрессом для организма, приводящим к молниеносному развитию патологических процессов в органах пищеварения, а иногда — к летальному исходу.
Незначительный процент случаев формирования ложных кист связан со следующими факторами:
- закрытые травмы верхней части живота (удары, падения, резкое сдавливание);
- патологические процессы в печени и желчном пузыре;
- закупорка панкреатических протоков гельминтами;
- сдавливание протоков железы злокачественными или доброкачественными новообразованиями;
- обострение хронической формы панкреатита;
- осложнения после хирургических операций на органах брюшной полости, находящихся в непосредственной близости к поджелудочной железе.

Жирная пища и алкоголь являются главными виновниками возникновения псевдокист
Клиницисты отмечают, что в группу риска также попадают пациенты с избыточной массой тела, страдающие сахарным диабетом.
Стадии формирования ложных кист
Формирование полости псевдокисты является достаточно длительным процессом, проходящем в 4 стадии. В течение этого времени организм пытается блокировать развитие патологии и купировать процесс разрастания данного образования.
- На первой стадии происходит формирование в зоне инфильтрации паренхимы органа начальной полости, не имеющей четких границ. Эта фаза продолжается около шести недель.
- На второй стадии стенки полости начинают выстилаться соединительной тканью, формирующей капсулу, внутри которой продолжаются процессы расплавления пораженных клеток. Продолжительность фазы составляет от 2 до 3 месяцев.
- Третья стадия характеризуется обволакиванием соединительнотканной капсулы волокнами фибрина, формирование которой заканчивается через 6 месяцев с начала заболевания.
- Для четвертой стадии характерно отвердение фибринозной ткани и ее отделение от окружающей паренхимы.

Псевдокисты различаются по месту локализации, стадии формирования и внутреннему содержимому
На любом этапе развития ложных кист может произойти их нагноение, перфорация, образование свищей, а также перерождение в злокачественное образование.
Клиника заболевания
Основным симптомом, по которому врач ставит предварительный диагноз «псевдокиста поджелудочной железы», является сильный болевой синдром в эпигастральной зоне. Наиболее интенсивны его проявления в начальный период, когда идет массовое разрушение клеток железы под действием панкреатических ферментов, и наблюдается сильный отек тканей.
Постепенно интенсивность боли стихает, изменяется ее формат — вместо резких приступов, не устраняемых нестероидными анальгетиками, она приобретает тупой и давящий характер.
На третьем этапе болевой синдром сменяется постоянным чувством дискомфорта, перемежающимся с периодами обострения во время сдавливания кистой протоков. Появляется ощущение кома в горле.
Резкий приступ боли может указывать на разрыв образования, развитие в нем гноеродной микрофлоры, а также на другие осложнения.
Локализация боли помогает установить дислокацию ложной кисты:
- при поражении головки ПЖ — правое подреберье;
- при поражении тела и хвоста — левое подреберье или область солнечного сплетения.
Болезненность может возрастать при физических нагрузках, резких наклонах или поворотах корпуса, сдавливании данной области тесной одеждой или поясом. Устраняется симптом путем небольшого наклона тела вперед.
Важно! Регистрируются случаи, когда кисты, диаметр которых не превышает 5 см, не оказывают давления на прилежащие внутренние органы и нервные волокна, тем самым никак не проявляя своего наличия. Обнаружить их помогает УЗИ, МРТ или компьютерная диагностика.

Боли в эпигастральной области и постоянная тошнота являются основными признаками ложных кист в ПЖ
К другим признакам развития кистозных образований относятся:
- тошнота;
- стойкое снижение аппетита;
- диарея, чередующаяся с метеоризмом и запором;
- рвота;
- сильная слабость.
Важно! Характерным симптомом заболевания является отсутствие облегчения после приступа рвоты.
Повышение общей температуры тела свидетельствует об инфицировании кистозного образования.
Диагностика
После сбора анамнестических данных, осмотра и пальпации, при которой может быть выявлена крупная псевдокиста, врач выписывает пациенту на правление в лабораторию на сдачу анализов.
Повышенный уровень амилазы в моче и крови подтверждает наличие воспалительного процесса в поджелудочной железе. Но обнаружить ложные кисты, определить место их локализации и стадию развития можно только проведя диагностические процедуры с использованием специального оборудования:
- Эзофагогастродуоденоскопия. Введение зонда с закрепленной на конце камерой позволяет обнаружить эрозии слизистой желудка и двенадцатиперстной кишки в месте их сдавливания увеличенной поджелудочной железой и ложными кистами.
- Рентгенография внутренних органов, расположенных в брюшной полости, дает возможность выявить тени псевдокист и смещение органов, прилегающих к ПЖ.
- УЗИ поджелудочной железы позволяет визуализировать новообразование, оценить его состояние и определить точное место локализации.
- Эндоскопическая ретроградная холангиопанкреатография проводится только перед проведением хирургической операции для выбора способа лечения.
- МРТ железы помогает наиболее полно оценить состояние органа и поставить окончательный диагноз.

УЗИ является наиболее распространенным и точным методом диагностики патологий поджелудочной железы
По результатам проведенного обследования врач разрабатывает схему консервативного лечения или принимает решение о целесообразности хирургического вмешательства.
Лечебные мероприятия при образовании псевдокист
Существует несколько ведущих принципов лечения любых патологий поджелудочной железы, к которым относятся:
- диета по Певзнеру (стол №5);
- снятие болевого синдрома;
- снятие явлений интоксикации;
- применение фармакологических препаратов, подавляющих активность функции пораженного органа.
При осложнении процесса проникновением патогенной микрофлоры назначаются антибиотики.
На данном этапе может быть принято решение о проведении наружного чрескожного дренирования кисты и установки катетера, через который осуществляется аспирация содержимого и промывание полости растворами антисептиков.

Чрескожное дренирование ложной кисты
При значительном разрастании новообразования и сдавливании им соседних органов применяется внутреннее дренирование или удаление пораженной части железы.
В случае сращений ложной кисты с задней стенкой желудка проводится эндоскопическая цистогастростомия.
В большинстве случаев врачи не прогнозируют исход заболевания до полного восстановления пациента после операции, так как летальность при данной патологии составляет не менее 50%.
Профилактика

Отказ от вредных продуктов и алкоголя способен минимизировать возможность образования псевдокист в поджелудочной железе
Минимизировать риск образования ложных кист можно, придерживаясь принципов здорового питания и избегая травм брюшной полости. Если же панкреатит будет спровоцирован другими факторами, то, зная, что это такое, можно по первым признакам предположить начало формирования ложной кисты и вовремя обратиться к специалисту. Это поможет сократить сроки лечения и повысить шансы на выздоровление.
Понравился материал: оцени и поделись с друзьями
Источник
