Взвесь в желчном пузыре и панкреатит
Самая распространенная причина взвеси в желчном пузыре – сладж-синдром, провоцирующий застой желчи. Посторонние примеси представляют собой кристаллы холестерина (жироподобное вещество), белок и соли кальция. Эхогенная взвесь чаще всего в желчном пузыре обнаруживается при УЗИ.
Стоит отметить, данное явление при отсутствии лечения приводит к желчекаменной болезни.
Очень часто отклонение протекает без явных признаков, ничем себя не выдавая. Когда течение усложняется, присутствуют следующие симптомы:
- Потеря аппетита;
- Боли в правом подреберье разной интенсивности, постоянные или приступообразные, как правило, усиливающиеся после трапезы;
- Постоянная тошнота;
- Возможна рвота с примесью желчи;
- Изжога;
- Расстройство стула (поносы, запоры, их чередование).
Взвесь в желчном пузыре может быть разной формы. Ее классифицируют на несколько видов и типов.
Так, по характеру содержимого различают следующие типы:
- замазкообразные сгустки – самостоятельно смещаются при УЗИ;
- микролитаз – мелкодисперсная взвесь, смещающаяся в желчном пузыре при смене положения тела, состоит из холестерина, белка и солей кальция;
- сочетания замазкообразной и микролитазы.
По составу примесей взвесь бывает с преобладанием кристаллов холестерина, больше солей кальция или с высоким уровнем билирубина (желчный пигмент).
По механизму развития бывают первичные и вторичные примеси. Первые являются самостоятельным нарушением, отсутствуют сопутствующие патологии. Вторые появляются на фоне иного заболевания, к примеру, воспаления поджелудочной железы, желчекаменной болезни, резкой потери весе.
- Резкое снижение массы тела. Ограничение потребления жира негативно сказывается на оттоке желчи;
- Хирургические вмешательства на органах ЖКТ;
- Прием ряда медикаментов (антибиотиков, цитостатиков, препаратов кальция);
- Серповидно-клеточная анемия. Эта наследственная патология характеризуется нарушением строения белка гемоглобина. Он становится серповидной формы, нарушается его функция (перенос кислорода);
- Трансплантация органов, костного мозга;
- Холестаз у людей с гепатитом;
- Разные формы панкреатита;
- Удаление камней ударно-волновой литотриписей;
- Желчекаменная болезнь;
- Цирроз печени;
- Водянка желчного пузыря;
- Длительное парентеральное питание;
- Диабет.
В группу риска появления взвеси в просвете желчного пузыря входят люди с наследственной предрасположенностью, ожирением, отдающие предпочтение неправильному питанию. Большинство случаев заболевания приходится на женщин возрастом 55-60 лет.
В первую очередь собирается анамнез: когда появились боли, где они локализуются, их характер и интенсивность и т. п.
Доктор учитывает такие данные, как прием лекарственных препаратов, наличие заболеваний ЖКТ, печени, алкогольной зависимости. Затем следует внешний осмотр, пальпация.
Обязательно нужно сдать анализ мочи, кала и крови для выявления фоновых или сопутствующих патология, осложнений.
Назначают биохимический анализ крови, чтобы выявить изменение ферментов печени, определить концентрацию билирубина и общего белка, холестерина, скорость обменного процесса. Может быть назначена консультация терапевта.
Что касается инструментальных вариантов исследования, назначают:
- УЗИ органов брюшной полости. Это основной метод диагностики сладж-синдрома. Оно позволяется выявить, имеется ли гиперэхогенная или любая другая взвесь в желчном пузыре. В процессе диагностики определяются сгустки, хлопья, их количество, смещаемость, а также оценивают состояние стенок пузыря;
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) органов брюшной полости применяется для выявления патологических изменений в печени и пузыре;
- Дуоденальное зондирование. Процедура заключается в сборе желчи из двенадцатиперстной кишки и ее микроскопическом исследовании.
Условно больных разделяют на 3 группы в зависимости от функционального состояния желчевыделительной системы и выраженности сладж-синдрома. Первые не нуждаются в лечении, проявления нарушения минимальны, а терапия направлена на устранение первопричины, при этом рекомендуется диета №5.
Вторая группа нуждается в консервативных методах лечения (безоперационных). Третья – самые сложные, лечение нарушения у них подразумевает лишь хирургическое вмешательство.
Диета при обнаружении взвеси в желчном предполагает ограничение употребления жиров. Исключают из рациона в первую очередь жирные сорта мяса, сливки, соусы и майонез, яйца, печень, сводят к минимуму крупы и мучное.
Разрешено употреблять такие продукты:
- натуральные фруктовые и ягодные соки (некислые), компоты, кисели, кофе с молоком, некрепкий чай;
- хлеб ржаной и пшеничный, несдобное печенье;
- кисломолочное – творог, сметана, твердый сыр;
- овощные супы с крупами и макаронами;
- растительное и сливочное масло (50 г в сутки);
- мясо – говядина, курица, отварное, запеченное;
- каши;
- зелень и овощи;
- 1 яйцо в день;
- варенье, сахар, мед;
- фрукты и ягоды (некислые).
Мелкодисперсная взвесь является поводом ограничить или полностью исключить из меню следующие продукты: сдоба; сало и кулинарный жир; супы на любых бульонах кроме овощного; овощи – редька, щавель, шпинат, редис, перья лука; жирные сорта мяса и рыбы; яйца вкрутую и жареные; маринады, консервы, икра и копчености; перец, хрен и горчица; кислые фрукты и ягоды; шоколад, мороженое, крем и какао; алкоголь.
Назначают препараты с урсодезоксихолевой кислотой, желчные кислоты. Они предназначены для лечения застоя желчи:
- защищают клетки печени;
- выводят из них вредные вещества.
Также необходимы спазмолитические средства для купирования болевого синдрома.
Если консервативное лечение не дает ожидаемого эффекта, прибегают к радикальным методам – удалению желчного пузыря.
Эхогенная примесь, а точнее ее причина, может вызвать;
- развитие острого панкреатита;
- желчную колику;
- застой желчи;
- холангит (воспаление желчевыводящих путей);
- холецистит (воспаление пузыря).
Необходимо нормализовать массу тела, но нельзя для этого использовать строгие диеты, голодовки и другие методы резкого снижения веса. Обязательно нужно лечить заболевания, на фоне которых образовалась взвесь, к примеру, гепатит, цирроз.
Стоит проявить внимательность к препаратам, которые способны спровоцировать данное состояние и по возможности сократить их применение.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Источник
Нередко случается, что при УЗИ органов брюшной полости у человека обнаруживают взвесь в желчном пузыре. Эта неприятная находка сигнализирует о начале патологического процесса, который может преобразоваться в серьезную болезнь.
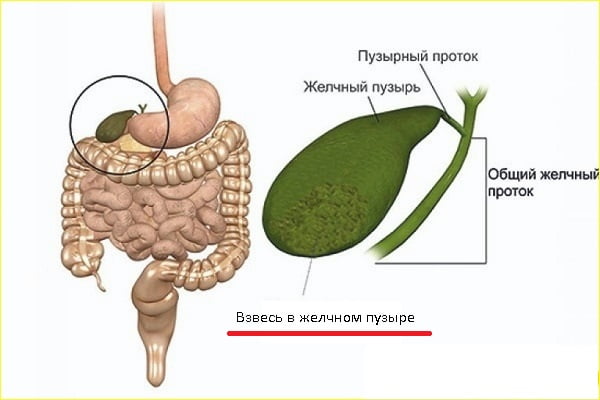
Взвесь в желчном пузыре – что это такое
Желчный пузырь – это орган, главной задачей которого является накопление, хранение и выдача желчи порциями. Она выполняет функцию расщепления жиров в процессе переваривания пищи. При нарушении нормальной работы желчевыделительной системы у человека возникает застой желчи. В результате желчь кристаллизуется в небольшие крупицы, и образуется взвесь в желчном пузыре.
В медицине это явление называется «сладж синдром желчного пузыря» – это патология, характеризующаяся образованием взвеси (осадок или хлопья в желчном пузыре), который можно обнаружить во время ультразвукового исследования органов брюшной полости.

Медицинский термин, обозначающий это явление, – «билиарный сладж». Он появился в гастроэнтерологии и гепатологии сравнительно недавно, поэтому алгоритмы диагностики и схемы терапии при данном диагнозе могут отличаться в различных медицинских учреждениях в связи с отсутствием единых стандартов.
Некоторые врачи считают сладж желчного пузыря транзиторным (быстропроходящим, временным) заболеванием, но последние исследования позволяют утверждать, что в большинстве случаев изменение литогенности желчи является начальной стадией холелитиаза (желчнокаменной болезни).
Типы и состав взвеси
Взвесь различается по происхождению, консистенции, химическому составу. Неоднородное содержимое желчного пузыря классифицируется по степени эхогенности, определяемой в ходе ультразвукового исследования.
С точки зрения химического состава взвесь может быть образована:
- Холестерином (это один из компонентов желчи);
- Желчным пигментом;
- Солями кальция.
По консистенции взвесь делится на песок, хлопья и сладж. Данные включения в зависимости от положения тела человека и его состояния (покой, физическая активность) меняют свою локацию в органе, перемещаясь в пузыре (пристеночная взвесь и т. д.). Быстрее всего оседают песчинки, медленное перемещение – характерная особенность хлопьевидного осадка и сладжа.
В зависимости от степени эхогенности взвесь может быть:
- Эхопозитивной;
- Гиперэхогенной;
- Билиарным сладжем.
Эхо-взвесь на экране УЗИ-монитора серая. Чем плотнее содержимое, тем оно светлее на УЗИ (при желчнокаменной болезни на экране видны белые конкременты). Эхопозитивная взвесь содержит хлопья, она образовывается в начале болезни. Этот вид осадка не имеет большой плотности.
Хлопья могут распадаться, в таком виде выходить по желчевыводящим протокам в кишечный тракт. Осадок окрашен в темные серые оттенки.
Гиперэхогенная взвесь указывает на то, что хлопья собираются в желеобразные сгустки, более объемные и плотные (они светлее на УЗИ). Эти сгустки носят название сладж. Подобную консистенцию медики еще сравнивают с замазкой.
Под общим названием билиарный сладж подразумеваются все виды эхо-взвеси, независимо от происхождения, размера и консистенции. В зависимости от размера, она бывает:
- Мелкодисперсная;
- Крупнодисперсная (6 мм и более).
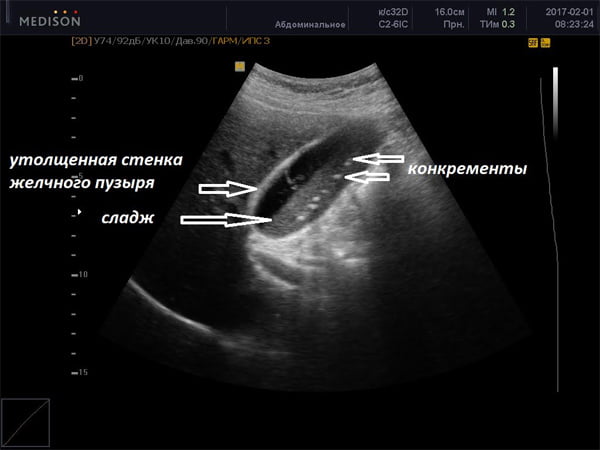
Мелкодисперсная взвесь не производит акустической тени. Билиарный сладж может быть начальной стадией камнеобразования в желчном пузыре. Сладжированная желчь представляет собой смесь различных элементов, по своей плотности превосходящих чистую желчь.
Ее появление означает прогрессирование застойных явлений. Наличие таких включений является предпосылкой для обязательного лечения, чтобы предотвратить холелитиаз.
Сладж — феномен, возникающий лишь на фоне застоя желчи.
Причины образования взвеси
Главные причины заболевания – застой желчи и ее сгущение. Это может быть следствием:
- Печеночных патологий (гепатиты, цирроз, жировая дистрофия);
- Патологий желчных протоков (сужение, обструкция);
- Воспаления поджелудочной железы и желчного пузыря (холецистопанкреатит);
- Дискинезии желчевыводящих путей;
- Медикаментозного лечения с применением препаратов, способствующих образованию включений в желчи;
- Пересадки тканей и органов;
- Анатомических особенностей билиарного тракта (перегиб пузыря, сужение протоков и др.);
- Неправильного питания с преобладанием животных жиров и простых углеводов;
- Злоупотребления алкоголем.
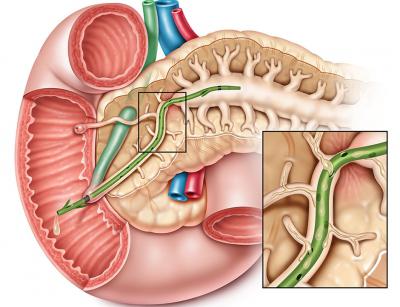
Чаще всего в анамнезе комбинированный фактор. Особенное внимание нужно уделять пациентам, перенесшим операцию камнедробления либо прошедшим курс лечения препаратами по растворению холелитов. Остаточные явления при этом – мелкие конкременты, образующие небольшое количество взвеси и раздражающие стенки органа и протоков.
Влияют на возникновение заболевания и другие факторы – возраст, пол, образ жизни. Большинство больных – женщины старше 50, хотя болезнь может быть диагностирована и у ребенка. Причина заболевания у детей доподлинно не известна.
Симптомы наличия желчи
Как таковых специфических признаков присутствия в организме сладжа не существует. Заболевание протекает абсолютно бессимптомно и проявляет себя только в стадии обострения или как следствие болезней, которые способствуют накоплению взвеси. Когда течение усложняется, присутствуют следующие симптомы:
- Потеря аппетита;
- Боли в правом подреберье разной интенсивности, постоянные или приступообразные, как правило, усиливающиеся после трапезы;
- Постоянная тошнота;
- Возможна рвота с примесью желчи;
- Изжога;
- Расстройство стула (поносы, запоры, их чередование).

Диагностика
Взвесь в полости желчного пузыря на разных стадиях патологии определяется по-разному:
- Эховзвесь визуализируется в виде хлопьев с неоднородной структурой, присутствие эхогенной взвеси свидетельствует о начальной стадии застоя желчи;
- Гиперэхогенная взвесь визуализируется как более плотное содержимое с меньшей однородностью, что обусловлено склеиванием частиц осадка и образованием желчных сгустков;
- Билиарный сладж — непосредственно сформированный осадок, представленный пигментами желчи, липидными частицами, солями.
В первую очередь собирается анамнез: когда появились боли, где они локализуются, их характер и интенсивность и т. п.
Доктор учитывает такие данные, как прием лекарственных препаратов, наличие заболеваний ЖКТ, печени, алкогольной зависимости. Затем следует внешний осмотр, пальпация.
Обязательно нужно сдать анализ мочи, кала и крови для выявления фоновых или сопутствующих патология, осложнений.
Назначают биохимический анализ крови, чтобы выявить изменение ферментов печени, определить концентрацию билирубина и общего белка, холестерина, скорость обменного процесса. Может быть назначена консультация терапевта.
Что касается инструментальных вариантов исследования, назначают:
- УЗИ органов брюшной полости. Это основной метод диагностики сладж-синдрома. Оно позволяется выявить, имеется ли гиперэхогенная или любая другая взвесь в желчном пузыре. В процессе диагностики определяются сгустки, хлопья, их количество, смещаемость, а также оценивают состояние стенок пузыря;
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) органов брюшной полости применяется для выявления патологических изменений в печени и пузыре;
- Дуоденальное зондирование. Процедура заключается в сборе желчи из двенадцатиперстной кишки и ее микроскопическом исследовании.
Лечение
Диета
Взвесь в желчном пузыре представляет собой пограничное состояние, основная опасность заключается в последующем образовании камней. Если это явление найдено случайно и не имеет симптоматики, то первостепенное значение в его устранении отдается соблюдению диеты, снижающей нагрузку на желчный пузырь и печень. Врачи рекомендуют:
- Соблюдение режима питания – не менее 4-5 приемов пищи в день.
- Выполнение питьевого режима – около 1,5 л в сутки в зависимости от возраста, пола и массы тела.
- Запрет на жирные мясные продукты, жареное, острое, соленое, консервированное, специи, мясные бульоны, алкоголь, кислое.
- Правильная температура пищи – еда должна быть теплой, поскольку холодное или горячее провоцирует повышение продукции и выделения желчи.
- Состав меню при наличии билиарного сладжа: постное мясо, крупы, овощи, кисломолочные продукты, яйца, хлеб (подсушенный/”вчерашний”). Желательно готовить пищу на пару, варить тушить.
Медикаментозная терапия
Медикаментозное лечение назначается при наличии симптоматики, не купирующейся назначением диеты, и только после ультразвукового исследования (обнаружена мелкая взвесь эхогенная, гиперэхогенная и мелкодисперсная). В терапии используются:
- Желчегонные средства (для улучшения оттока желчи) – Аллохол, Холестил, Циквалон, Осалмид.
- Спазмолитики (для купирования болевого синдрома) – Но-Шпа (в таблетках или инъекциях), Папаверин, Платифиллин.
Курс приема и режим дозирования определяет лечащий врач. После терапии проводится контроль при помощи ультразвукового исследования, если сладж сохраняется, то препараты назначают повторно.

Нетрадиционная медицина
Лечение народными средствами используется как дополнение к основному курсу и только после согласования с врачом.
Применяют следующие способы:
- “Чистка” желчевыводящих протоков при помощи минеральных вод – например, Боржоми. Воду пьют не менее 1 л в день в течение недели, подогретую до температуры тела, из них 0,5 л – натощак.
- Лесная земляника – в высушенном виде заваривают как чай, настаивая в термосе. Обладает мочегонным средством.
- Отвар кукурузных рылец – 2 ст. л. на 1 л кипятка, настаивают до достижения температуры +37…+40 градусов, пьют в течение дня, одновременно прикладывая теплый компресс в область правого подреберья. Противопоказано при склонности к тромбозам.
- Настойка полыни на водке из расчета 6 ст. л. сухого сырья на 0,5 л алкоголя, настаивают в течение месяца. Пьют по 5-10 капель в сутки, можно разводить в ½ стакана воды.
- Овощной сок – готовят его самостоятельно, используя сельдерей, морковь, петрушку. Солить и добавлять другие специи не рекомендуется.

Возможные осложнения и дальнейшие прогнозы
Последствия наличия взвеси в желчном пузыре представляют угрозу для всего организма, потому что некоторые из них приводят к развитию неотложных состояний. Среди основных выделяют:
- Развитие острого или хронического холецистита – воспаления желчного пузыря с приступами болей в правом подреберье, нарушениями работы желудочно-кишечного тракта.
- Появление камней в желчевыводящих протоках – чревато воспалением, закупоркой просвета протоков, формированием желтухи.
- Возникновение билиарного панкреатита – заброса желчи в протоки поджелудочной железы. Появляются боль в эпигастрии и правой подреберной области, желтуха, повышается температура до +37,5 градусов, рвота, изжога, уменьшается аппетит.
- Возникновение механической желтухи – желтого окрашивания кожи, слизистых, склер, генерализованного кожного зуда, вплоть до ядерной желтухи – поражения ядер головного мозга.
- Нарушения работы печени.

Присутствие взвеси в желчном не смертельно, но сигнализирует о начале проблем, которые без лечения могут преобразоваться в тяжелые болезни. Печень – один из важнейших органов человеческого тела. При подозрении на проблемы, даже косвенно касающихся здоровья желчного и печени, стоит строго выполнять все требования врача.
Правильная терапия и старания самого больного способны вылечить проблему полностью и сохранить здоровье.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник

Появление некоторых паталогий в организме может напрямую не приносить каких-либо неудобств либо проблем. Но, в процессе своего развития они могут стать причиной опасных болезней.
Поэтому при диагностировании таких отклонений не нужно к ним халатно относиться – стоит сразу обратить внимание на причину их появления и внести изменения в свой образ жизни, чтобы предупредить развитие проблемы.
Аномалии в желчном пузыре и желчевыводящих путях диагностируются у 35% населения. Начало развития болезни характеризуется образованием инородной взвеси в желчном пузыре.
Если не предпринимать никаких мер, ее состав кристаллизуется, провоцируя образование песка и камней. В пять раз чаще болезнь развивается у женщин, особенно часто при недостатке оптимальной физической нагрузки, употреблении в пищу жирных, калорийных продуктов.
Распознать начало болезни несложно, достаточно определить некоторые симптомы. В данной статье мы рассмотрим, что означает появление взвеси в желчном пузыре, чем это грозит и как исправить, а также какие есть меры профилактики появления данной патологии.
Что такое взвесь?
При ультразвуковом исследовании желчного пузыря часто в его полости обнаруживается взвесь. Взвесь является загустевшей желчью или субстанцией, состоящей из кристаллов холестерина, билирубиносодержащих пигментов, солей кальция.
Выявление взвеси может свидетельствовать о расстройстве двигательных функций желчевыводящих путей. В будущем нарушением может перейти в желчекаменную болезнь или калькулезный холецистит.
Часто первое обнаружение взвеси происходит при профилактическом осмотре.
Виды неоднородности желчи
Состав взвеси может быть следующих типов:
- микролитиаз, состоящий из 4-5-милимметровых инородных тел, обнаруживающихся в процессе смены положения тела;
- компоненты застойной желчи;
- разнотипный, когда микролитиаз связывается с застойной желчью.
Инородные кристаллы во взвеси могут состоять из:
- кристаллов холестерина в жидком состоянии;
- солей кальция в соединении белка с частями эпителиальных клеток (смешение солей кальция с белком и эпителием является одним из самых частых причин образования взвеси);
- сладжи компонентов застойной желчи.
Причины появления взвеси
Среди основных причин, приводящих к образованию взвеси можно выделить следующие:
- нарушенный холестериновый обмен, который развивается в результате отсутствия оптимальной физической нагрузки и чрезмерного употребления жирной, высококалорийной еды, фастфуда.
- период третьего триместра беременности, когда повышается внутрибрюшное давление, приводящее к застою желчи;
- прием противозачаточных препаратов, воздействующих на структуру желчи;
- резкое снижение употребления жира, в результате которого развивается нарушение динамической функции, увеличение тонуса сфинктера Одди и провоцируется застой желчи.
- избыток кальция в организме, вызванный приемом кальцийсодержащих препаратов;
- алкоголизм, наркомания, вызывающие необратимые процессы в желудочно-кишечном тракте.
- операции в брюшной полости.
Усиливает и провоцирует развитие заболевания сахарный диабет, гепатит, избыточный вес, цирроз печени.
Возможные осложнения
Развитие осложнений болезни характеризуется следующими этапами:
- перенасыщенность желчи холестрином;
- дисфункция подвижного баланса про- и антинуклеирующи факторов;
- факторы нуклеации и преципитации компонетов холестирина;
- объединение кристаллов в микролиты и последующее их увеличение.
Присутствие эхогенной взвеси может привести к осложнениям: острому панкреатиту, застою желчи, желчной колике, воспалительному процессу в желчевыводящих путях, холециститу.
Симптомы присутствия взвеси

На присутствие взвеси в медицине существуют два диаметрально противоположных мнения.
Одни медики считают, что данная проблема, как транзитное состояние, не требует особого вмешательства, другие считают, что наличие взвеси – начало развития желчекаменной болезни. Оптимальной считается точка зрения, согласно которой взвесь в желчном пузыре – явление обратимое, но при отсутствии соответствующего лечения приводящая к серьезным осложнениям.
О наличии взвеси можно судить по наличию интенсивных болей, затрудненного и болезненного пищеварения. Данные симптомы характерны в 80% случаев и только в 20% случаев наличие взвеси особо пациентом не ощущается.
Признаки наличия взвеси несколько отличаются от симптомов желчекаменной болезни:
- взвесь может без особых затруднений передвигаться по желчным путям, поэтому боль может ощущаться в различных местах;
- при наличии взвеси сократительная функция желчного пузыря страдает гораздо меньше, поэтому взвесь периодически может выводиться, вызывая болезненные ощущения.
- Болевые ощущения могут быть интенсивными, приступообразными, длительностью от минуты до 3-4 часов, боли периодически возвращаются, локализуются в одной области или распространяются по всей брюшной полости.
Диагностика
Диагностировать болезнь важно как можно раньше во избежание трансформации в более тяжелые формы холецистита или желчекаменной болезни. Диагностику осуществляют следующим образом:
- исследование жалоб: имеются ли боли в брюшной области, как они располагаются;
- исследование жизненных условий пациента: какие принимал лекарственные препараты, имеются ли заболевания пищеварительной системы, заболевания печени, вредные привычки (алкоголизм, наркомания).
- внешний осмотр пациента, определение болей в брюшной полости при пальпации;
- исследование результатов общего анализа мочи и крови;
- исследование результатов биохимического анализа крови для определения ферментного изменения печени, исследования показателей общего белка, билирубина, холестерина и пр.
- использование инструментальных методов диагностики
Основным методом инструментальной диагностики является ультразвуковое исследование, посредством которого определяются патологии консистенции желчи и наличие инородных тел.

Дуоденальное зондирование применяют, когда необходимо получить желчь для микроскопического исследования на наличие сгустков и инородных тел. Посредством компьютерной томографии устанавливаются аномальные видоизменения печени и желчного пузыря.
Лечение
Лечение осуществляется в соответствии с тремя схемами, в зависимости от сложности заболевания:
- Незначительные нарушения, не вызывающие сильных болевых ощущений, устраняются назначением корректирующей диеты №5. Из питания исключаются жирные, жареные, острые блюда, некоторые виды овощей, грибы, какао, шоколад. Применение лекарственных средств направлено на устранение первопричины недуга.
- Большинству пациентов назначают консервативное лечение. Применяются лекарственные препараты, разжижающие консистенцию желчи и устраняющие застои.
- Оперативное вмешательство назначается при более серьезных осложнениях, которыми являются холецистэктомия, лапароскопия, экстракорпоральная литотрипсия.
Профилактика

Профилактика образования взвести в желчном пузыре предполагает, прежде всего, диету. Основным элементом желчных конкрементов является холестерин, поэтому необходимо ограничить его потребление, особенно в более старшем возрасте.
Следует максимально уменьшить или исключить вовсе потребление таких продуктов как:
- жирное мясо;
- субпродукты (печень, почки);
- молочные каши;
- мучные изделия;
- желтки яиц.
Для профилактики заболевания нужно увеличить потребление продуктов с витамином А (отруби, морковь, сельдерей, шпинат), больше пить щелочной минеральной воды.
Разжижают желчь и противодействуют образованию песка и камней травяные настои: корней барбариса, мяты перечной, плодов шиповника. Настои заваривают в соответствии с дозировкой, указанной на упаковке. Принимают по 3-4 раза в день в течение двух недель по одному-двум стаканам.
Заключение
Подводя итог, можно отметить следующее:
- Развитию желчекаменной болезни предшествует появление взвеси в желчном пузыре. Данная субстанция состоит из загустевшей желчи, субстанции из кристаллов холестерина, билирубиносодержащих пигментов, солей кальция.
- К причинам образования взвеси относится: голодание, прием противозачаточных средств, беременность, чрезмерное потребление жирной, калорийной пищи, наличие вредных привычек.
- О наличии взвеси можно судить по периодическим болям в брюшной полости и затрудненном пищеварении.
- Диагностировать болезнь возможно по результатам анализов мочи и крови, результатам УЗИ или компьютерной томографии.
- Лечение проводится по трем схемам, в зависимости от сложности случая, диета, назначение лекарственных препаратов для разжижения желчи, оперативное вмешательство.
- Для профилактики развития болезни стоит ограничить потребление жирных, жареных, калорийных продуктов, фастфуда.
Комментарии для сайта Cackle
Источник

