Взвесь в желчном пузыре панкреатит
Нередко случается, что при УЗИ органов брюшной полости у человека обнаруживают взвесь в желчном пузыре. Эта неприятная находка сигнализирует о начале патологического процесса, который может преобразоваться в серьезную болезнь.
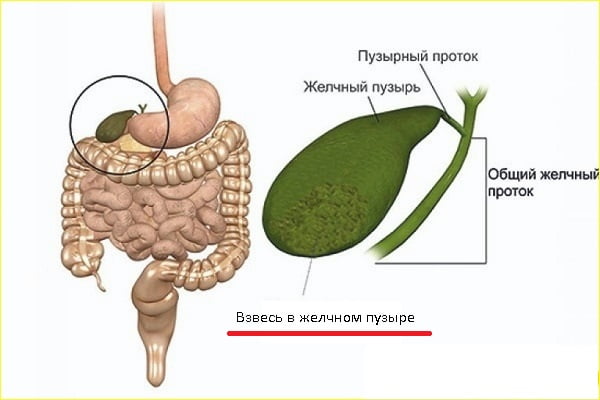
Взвесь в желчном пузыре – что это такое
Желчный пузырь – это орган, главной задачей которого является накопление, хранение и выдача желчи порциями. Она выполняет функцию расщепления жиров в процессе переваривания пищи. При нарушении нормальной работы желчевыделительной системы у человека возникает застой желчи. В результате желчь кристаллизуется в небольшие крупицы, и образуется взвесь в желчном пузыре.
В медицине это явление называется «сладж синдром желчного пузыря» – это патология, характеризующаяся образованием взвеси (осадок или хлопья в желчном пузыре), который можно обнаружить во время ультразвукового исследования органов брюшной полости.

Медицинский термин, обозначающий это явление, – «билиарный сладж». Он появился в гастроэнтерологии и гепатологии сравнительно недавно, поэтому алгоритмы диагностики и схемы терапии при данном диагнозе могут отличаться в различных медицинских учреждениях в связи с отсутствием единых стандартов.
Некоторые врачи считают сладж желчного пузыря транзиторным (быстропроходящим, временным) заболеванием, но последние исследования позволяют утверждать, что в большинстве случаев изменение литогенности желчи является начальной стадией холелитиаза (желчнокаменной болезни).
Типы и состав взвеси
Взвесь различается по происхождению, консистенции, химическому составу. Неоднородное содержимое желчного пузыря классифицируется по степени эхогенности, определяемой в ходе ультразвукового исследования.
С точки зрения химического состава взвесь может быть образована:
- Холестерином (это один из компонентов желчи);
- Желчным пигментом;
- Солями кальция.
По консистенции взвесь делится на песок, хлопья и сладж. Данные включения в зависимости от положения тела человека и его состояния (покой, физическая активность) меняют свою локацию в органе, перемещаясь в пузыре (пристеночная взвесь и т. д.). Быстрее всего оседают песчинки, медленное перемещение – характерная особенность хлопьевидного осадка и сладжа.
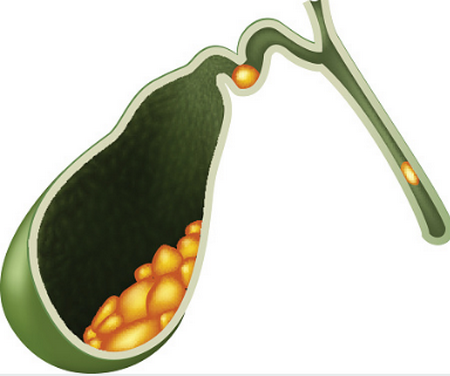
В зависимости от степени эхогенности взвесь может быть:
- Эхопозитивной;
- Гиперэхогенной;
- Билиарным сладжем.
Эхо-взвесь на экране УЗИ-монитора серая. Чем плотнее содержимое, тем оно светлее на УЗИ (при желчнокаменной болезни на экране видны белые конкременты). Эхопозитивная взвесь содержит хлопья, она образовывается в начале болезни. Этот вид осадка не имеет большой плотности.
Хлопья могут распадаться, в таком виде выходить по желчевыводящим протокам в кишечный тракт. Осадок окрашен в темные серые оттенки.
Гиперэхогенная взвесь указывает на то, что хлопья собираются в желеобразные сгустки, более объемные и плотные (они светлее на УЗИ). Эти сгустки носят название сладж. Подобную консистенцию медики еще сравнивают с замазкой.
Под общим названием билиарный сладж подразумеваются все виды эхо-взвеси, независимо от происхождения, размера и консистенции. В зависимости от размера, она бывает:
- Мелкодисперсная;
- Крупнодисперсная (6 мм и более).
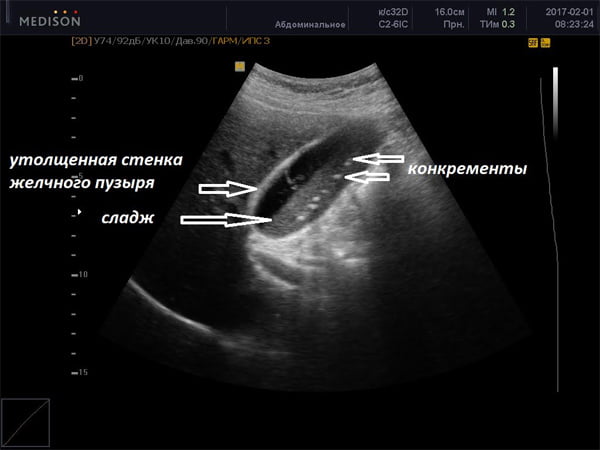
Мелкодисперсная взвесь не производит акустической тени. Билиарный сладж может быть начальной стадией камнеобразования в желчном пузыре. Сладжированная желчь представляет собой смесь различных элементов, по своей плотности превосходящих чистую желчь.
Ее появление означает прогрессирование застойных явлений. Наличие таких включений является предпосылкой для обязательного лечения, чтобы предотвратить холелитиаз.
Сладж — феномен, возникающий лишь на фоне застоя желчи.
Причины образования взвеси
Главные причины заболевания – застой желчи и ее сгущение. Это может быть следствием:
- Печеночных патологий (гепатиты, цирроз, жировая дистрофия);
- Патологий желчных протоков (сужение, обструкция);
- Воспаления поджелудочной железы и желчного пузыря (холецистопанкреатит);
- Дискинезии желчевыводящих путей;
- Медикаментозного лечения с применением препаратов, способствующих образованию включений в желчи;
- Пересадки тканей и органов;
- Анатомических особенностей билиарного тракта (перегиб пузыря, сужение протоков и др.);
- Неправильного питания с преобладанием животных жиров и простых углеводов;
- Злоупотребления алкоголем.
Чаще всего в анамнезе комбинированный фактор. Особенное внимание нужно уделять пациентам, перенесшим операцию камнедробления либо прошедшим курс лечения препаратами по растворению холелитов. Остаточные явления при этом – мелкие конкременты, образующие небольшое количество взвеси и раздражающие стенки органа и протоков.
Влияют на возникновение заболевания и другие факторы – возраст, пол, образ жизни. Большинство больных – женщины старше 50, хотя болезнь может быть диагностирована и у ребенка. Причина заболевания у детей доподлинно не известна.
Симптомы наличия желчи
Как таковых специфических признаков присутствия в организме сладжа не существует. Заболевание протекает абсолютно бессимптомно и проявляет себя только в стадии обострения или как следствие болезней, которые способствуют накоплению взвеси. Когда течение усложняется, присутствуют следующие симптомы:
- Потеря аппетита;
- Боли в правом подреберье разной интенсивности, постоянные или приступообразные, как правило, усиливающиеся после трапезы;
- Постоянная тошнота;
- Возможна рвота с примесью желчи;
- Изжога;
- Расстройство стула (поносы, запоры, их чередование).

Диагностика
Взвесь в полости желчного пузыря на разных стадиях патологии определяется по-разному:
- Эховзвесь визуализируется в виде хлопьев с неоднородной структурой, присутствие эхогенной взвеси свидетельствует о начальной стадии застоя желчи;
- Гиперэхогенная взвесь визуализируется как более плотное содержимое с меньшей однородностью, что обусловлено склеиванием частиц осадка и образованием желчных сгустков;
- Билиарный сладж — непосредственно сформированный осадок, представленный пигментами желчи, липидными частицами, солями.
В первую очередь собирается анамнез: когда появились боли, где они локализуются, их характер и интенсивность и т. п.
Доктор учитывает такие данные, как прием лекарственных препаратов, наличие заболеваний ЖКТ, печени, алкогольной зависимости. Затем следует внешний осмотр, пальпация.
Обязательно нужно сдать анализ мочи, кала и крови для выявления фоновых или сопутствующих патология, осложнений.
Назначают биохимический анализ крови, чтобы выявить изменение ферментов печени, определить концентрацию билирубина и общего белка, холестерина, скорость обменного процесса. Может быть назначена консультация терапевта.
Что касается инструментальных вариантов исследования, назначают:
- УЗИ органов брюшной полости. Это основной метод диагностики сладж-синдрома. Оно позволяется выявить, имеется ли гиперэхогенная или любая другая взвесь в желчном пузыре. В процессе диагностики определяются сгустки, хлопья, их количество, смещаемость, а также оценивают состояние стенок пузыря;
- Компьютерная и магнитно-резонансная томография (КТ и МРТ) органов брюшной полости применяется для выявления патологических изменений в печени и пузыре;
- Дуоденальное зондирование. Процедура заключается в сборе желчи из двенадцатиперстной кишки и ее микроскопическом исследовании.
Лечение
Диета
Взвесь в желчном пузыре представляет собой пограничное состояние, основная опасность заключается в последующем образовании камней. Если это явление найдено случайно и не имеет симптоматики, то первостепенное значение в его устранении отдается соблюдению диеты, снижающей нагрузку на желчный пузырь и печень. Врачи рекомендуют:
- Соблюдение режима питания – не менее 4-5 приемов пищи в день.
- Выполнение питьевого режима – около 1,5 л в сутки в зависимости от возраста, пола и массы тела.
- Запрет на жирные мясные продукты, жареное, острое, соленое, консервированное, специи, мясные бульоны, алкоголь, кислое.
- Правильная температура пищи – еда должна быть теплой, поскольку холодное или горячее провоцирует повышение продукции и выделения желчи.
- Состав меню при наличии билиарного сладжа: постное мясо, крупы, овощи, кисломолочные продукты, яйца, хлеб (подсушенный/”вчерашний”). Желательно готовить пищу на пару, варить тушить.
Медикаментозная терапия
Медикаментозное лечение назначается при наличии симптоматики, не купирующейся назначением диеты, и только после ультразвукового исследования (обнаружена мелкая взвесь эхогенная, гиперэхогенная и мелкодисперсная). В терапии используются:
- Желчегонные средства (для улучшения оттока желчи) – Аллохол, Холестил, Циквалон, Осалмид.
- Спазмолитики (для купирования болевого синдрома) – Но-Шпа (в таблетках или инъекциях), Папаверин, Платифиллин.
Курс приема и режим дозирования определяет лечащий врач. После терапии проводится контроль при помощи ультразвукового исследования, если сладж сохраняется, то препараты назначают повторно.

Нетрадиционная медицина
Лечение народными средствами используется как дополнение к основному курсу и только после согласования с врачом.
Применяют следующие способы:
- “Чистка” желчевыводящих протоков при помощи минеральных вод – например, Боржоми. Воду пьют не менее 1 л в день в течение недели, подогретую до температуры тела, из них 0,5 л – натощак.
- Лесная земляника – в высушенном виде заваривают как чай, настаивая в термосе. Обладает мочегонным средством.
- Отвар кукурузных рылец – 2 ст. л. на 1 л кипятка, настаивают до достижения температуры +37…+40 градусов, пьют в течение дня, одновременно прикладывая теплый компресс в область правого подреберья. Противопоказано при склонности к тромбозам.
- Настойка полыни на водке из расчета 6 ст. л. сухого сырья на 0,5 л алкоголя, настаивают в течение месяца. Пьют по 5-10 капель в сутки, можно разводить в ½ стакана воды.
- Овощной сок – готовят его самостоятельно, используя сельдерей, морковь, петрушку. Солить и добавлять другие специи не рекомендуется.

Возможные осложнения и дальнейшие прогнозы
Последствия наличия взвеси в желчном пузыре представляют угрозу для всего организма, потому что некоторые из них приводят к развитию неотложных состояний. Среди основных выделяют:
- Развитие острого или хронического холецистита – воспаления желчного пузыря с приступами болей в правом подреберье, нарушениями работы желудочно-кишечного тракта.
- Появление камней в желчевыводящих протоках – чревато воспалением, закупоркой просвета протоков, формированием желтухи.
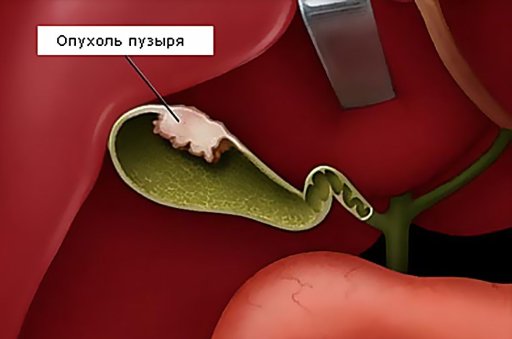
- Возникновение билиарного панкреатита – заброса желчи в протоки поджелудочной железы. Появляются боль в эпигастрии и правой подреберной области, желтуха, повышается температура до +37,5 градусов, рвота, изжога, уменьшается аппетит.
- Возникновение механической желтухи – желтого окрашивания кожи, слизистых, склер, генерализованного кожного зуда, вплоть до ядерной желтухи – поражения ядер головного мозга.
- Нарушения работы печени.
Присутствие взвеси в желчном не смертельно, но сигнализирует о начале проблем, которые без лечения могут преобразоваться в тяжелые болезни. Печень – один из важнейших органов человеческого тела. При подозрении на проблемы, даже косвенно касающихся здоровья желчного и печени, стоит строго выполнять все требования врача.
Правильная терапия и старания самого больного способны вылечить проблему полностью и сохранить здоровье.
Автор статьи врач-инфекционист, гепатолог
© 2019 – 2020. Все права защищены.
Источник
Заболевания билиарной системы очень часто поражают людей с малой подвижностью, чрезмерным употреблением вредной еды и алкоголя. Такое количество поступаемого холестерина засоряет организм, который отвечает отложением взвеси в желчном пузыре. С течением времени это вещество начинает кристаллизоваться и образует песчинки мелкого размера и довольно крупные образования, камни. Рассмотрим, как поддерживать здоровье билиарной системы, чтобы не образовалась взвесь в желчном пузыре.
Билиарный сладж
По каким симптомам можно определить взвесь?
Ряд симптомов указывает на образование взвеси в билиарном органе. Это может быть одно из проявлений или их совокупность:
- потеря или снижение аппетита, неприятие жирной пищи;
- развитие болей разной степени в правой половине живота под ребрами, появляющихся приступами или постоянно покалывающих. После приема еды неприятные ощущения становятся более интенсивными;
- частые приступы тошноты, лишь иногда заканчивающейся рвотой. В рвотных массах можно обнаружить зеленые прожилки от выходящей желчи;
- проявления диспепсии, диарея или частые запоры;
- отрыжка с горечью.
Последствия
В медицине существуют разночтения по поводу взвеси в жёлчном пузыре. Одни источники утверждают, что наличие таких частиц – это показание к обязательному медикаментозному лечению во избежание образования камней. Другие же специалисты допускают постоянное наличие взвеси без каких-либо последствий для организма.
Всё же билиарный сладж при отсутствии лечения и диеты может привести к желчнокаменной болезни, панкреатиту, холециститу, общему нарушению работы ЖКТ, ухудшению состояния печени. Поэтому при обнаружении хлопьев и мелких частиц в желчи нужно отказаться от некоторых привычек и перестроить свой образ жизни. Отказ от терапии на начальных стадиях может привести к прогрессированию заболевания.
Источник: lechim-prosto.ru
Какая бывает взвесь?
Первичная взвесь напоминает замазку на дне желчного пузыря. Это сгустки, которые видны только при ультразвуковом обследовании. С течением времени может образоваться взвесь мелкодисперсного типа, при которой осадок начинает передвигаться в полости желчного пузыря как только человек меняет положение тела в пространстве. Мелкодисперсная взвесь в своем составе имеет белки, которые не растворились из пищевых масс, соли кальция, холестерин и различные сочетания этих веществ.
Исходя из такого состава, взвесь в желчном пузыре может быть жировой, кальциевой или билирубиновой, пигментной. По механизму своего образования такой осадок может быть как первичным, так и вторичным. В одном случае взвесь появляется как следствие развитие желчнокаменного заболевания или при воспалениях в поджелудочной железе, в другом случае это явление самостоятельное и не сопровождается никакими другими патологиями.
Читать также: Как избавиться от паразитов в желчном пузыре?
Симптоматика заболевания
Явление, когда при проведении УЗИ в просвете желчного пузыря выявляются взвесь и хлопья, носит название билиарный сладж. Наличие взвеси становится причиной нарушения нормального функционирования билиарного тракта. Данное заболевание может протекать в двух формах: латентной (бессимптомной) и с клиническими симптомами. Латентная форма выявляется случайно при УЗИ органов брюшной полости. Симптомы билиарного сладжа проявляются следующим образом:
- ощущается тяжесть и болезненность в правом боку, усиливающаяся после тяжёлой жирной пищи;
- во рту привкус горечи;
- ухудшается аппетит;
- больного тошнит, появляется рвота, в тяжёлых случаях с желчью;
- нарушается стул: появляются запоры, диарея.
Симптомы нарастают по мере сгущения содержимого жёлчного пузыря. При продвижении сгущенной желчи по общему желчному протоку больной испытывает колики, для которых характерна кратковременная схваткообразная боль в подреберье справа. При большом количестве взвеси в полости жёлчного пузыря у человека наблюдается постоянная ноющая боль. Густая желчь с консистенцией замазки может вызвать закупорку желчного протока и механическую желтуху.
Типы и состав взвеси
Взвесь различается по происхождению, консистенции, химическому составу. Неоднородное содержимое жёлчного пузыря классифицируется по степени эхогенности, определяемой в ходе ультразвукового исследования.
С точки зрения химического состава взвесь может быть образована:
- холестерином (это один из компонентов желчи);
- жёлчным пигментом;
- солями кальция.
По консистенции взвесь делится на песок, хлопья и сладж. Данные включения в зависимости от положения тела человека и его состояния (покой, физическая активность) меняют свою локацию в органе, перемещаясь в пузыре (пристеночная взвесь и т. д.). Быстрее всего оседают песчинки, медленное перемещение – характерная особенность хлопьевидного осадка и сладжа.
В зависимости от степени эхогенности взвесь может быть:
- эхопозитивной;
- гиперэхогенной;
- билиарным сладжем.
Эхо-взвесь на экране УЗИ-монитора серая. Чем плотнее содержимое, тем оно светлее на УЗИ (при жёлчнокаменной болезни на экране видны белые конкременты). Эхопозитивная взвесь содержит хлопья, она образовывается в начале болезни. Этот вид осадка не имеет большой плотности. Хлопья могут распадаться, в таком виде выходить по желчевыводящим протокам в кишечный тракт. Осадок окрашен в тёмные серые оттенки.
Гиперэхогенная взвесь указывает на то, что хлопья собираются в желеобразные сгустки, более объёмные и плотные (они светлее на УЗИ). Эти сгустки носят название сладж. Подобную консистенцию медики ещё сравнивают с замазкой.
Важно! Хлопьевидная взвесь не представляет особой опасности для здоровья и её можно вывести из жёлчного пузыря консервативными методами. Но её наличие значительно ухудшает состояние больного.
Под общим названием билиарный сладж подразумеваются все виды эхо-взвеси, независимо от происхождения, размера и консистенции. В зависимости от размера, она бывает:
- мелкодисперсная;
- крупнодисперсная (6 мм и более).
Мелкодисперсная взвесь не производит акустической тени.
Билиарный сладж может быть начальной стадией камнеобразования в жёлчном пузыре. Сладжированная желчь представляет собой смесь различных элементов, по своей плотности превосходящих чистую желчь. Её появление означает прогрессирование застойных явлений. Наличие таких включений является предпосылкой для обязательного лечения, чтобы предотвратить холелитиаз.
Почему в желчном пузыре появляется взвесь?
Причинами появления взвеси в билиарном органе могут быть различные факторы, от резкого снижения массы тела, до резкого прекращения употребления еды с высоким содержанием жирных кислот. Сбой работы желчного накопителя бывает при хирургическом вмешательстве в лечении желудочно-кишечного тракта и пищеварительной системы. Фактором, провоцирующим формирование взвеси, может стать курс приема препаратов с кальцием в терапии имеющегося заболевания.
Часто взвеси появляются при анемии тканей клеточно-серповидного типа. Эта болезнь наследственная и отличается клеточным изменением белковых гемоглобинов в плазме крови. С развитием патологии снижаются функции гемоглобина, что усложняет доставку кислорода к тканям и органам различных систем. Мелкодисперсная взвесь в билиарном органе бывает при циррозах печени, водянке желчного пузыря, трансплантациях органов и костного мозга, долгом перентеральном питании пациента.
В группу риску включают людей с сахарным диабетом и генетической предрасположенностью к любой стадии ожирения, а также тех, кто ведет недостаточно активный образ жизни. Клиническая медицина доказывает своей практикой, что взвесь появляется чаще у женщин старше 60 лет с постоянным неправильным питанием и отсутствием зарядки.
Осадок у ребенка
В медицине описаны случаи желчнокаменной болезни у детей, начиная с первого года жизни, но такие случаи встречаются исключительно редко. Тем не менее билиарный сладж у детей – явление довольно распространенное в наше время. В литературе описаны наблюдения визуализации осадка у ребенка первых месяцев жизни при ультрасонографии. Причин такого «омоложения» болезни может быть множество:
- недостаточное питание ребенка, несбалансированное кормление, потеря в весе;
- несостоятельность ферментных систем печени, и, как следствие, недостаточная утилизация некоторых групп медикаментов, особенно у детей младшего возраста;
- дети после оперативных вмешательств по пересадке органов и тканей – вынужденный системный прием препаратов, препятствующих отторжению донорских тканей, нарушает обмен желчных кислот;
- врожденные состояния, препятствующие адекватному оттоку желчи;
- заболевания матери, необходимость системного использования медикаментозных средств во время беременности и грудного вскармливания;
- стрессовые факторы, способные вызывать длительные спазмы гладкой мускулатуры, в т.ч. желчевыводящих протоков, актуально для детей подросткового возраста;
- другие факторы, встречающиеся у взрослого населения.
Постановка диагноза в детском возрасте не составляет сложностей, при условии тщательно собранного анамнеза и своевременного обследования ребенка.
Диагностика билиарной взвеси
Ряд диагностических методик выявляет наличие взвеси в полости желчного пузыря. первично на осмотре гастроэнтеролога у пациента узнают симптоматике, место болезненности, ощущения. После этого выполняется несколько исследований урины и крови, каловых масс в лаборатории, что необходимо для определения показателей билирубина, холестерина и белка.
Из инструментальных методов наиболее распространены:
- ультразвуковое обследование, выявляющее хлопья мельчайшего диаметра в желчном пузыре, их плотность и число;
- дуоденальное зондирование для забора части желчи на биохимический анализ её химического состава;
- МРТ (магнитно-резонансная томография), исследующая патологии в слизистых оболочках печени и билиарного органа.
Читать также: Все о деформациях желчного пузыря
Возможные осложнения
Развитие осложнений болезни характеризуется следующими этапами:
- перенасыщенность желчи холестрином;
- дисфункция подвижного баланса про- и антинуклеирующи факторов;
- факторы нуклеации и преципитации компонетов холестирина;
- объединение кристаллов в микролиты и последующее их увеличение.
Присутствие эхогенной взвеси может привести к осложнениям: острому панкреатиту, застою желчи, желчной колике, воспалительному процессу в желчевыводящих путях, холециститу.
Как питаться при взвесях в желчном пузыре?
В большинстве лечебных диет при взвесях в билиарном органе требуется понизить употребление продуктов, содержащих жиры и холестерин. Из ежедневного рациона исключают мясо и рыбу жирных сортов, кетчупы и майонезы, куриные яйца и сливки. Постепенно нужно огранить все крупяные блюда. Следует вводить большее количество свежих овощей и фруктов, соки и травяные чаи, компоты и кисели, хлеб из ржаной и пшеничной муки. Масло предпочитают растительное или сливочное, из кисломолочных продуктов творог и сметана не должны быть слишком жирными, а сыры – твердых сортов.
При выявлении взвеси в билиарном пузыре нужно исключить жирные бульоны, выпечку и сало, копчености и консервацию, шоколад, спиртное и мороженое, чтобы не произошла трансформация в песок или камни.
Как лечить взвесь?
После прохождения осмотра врач на основании результатов анализов назначает наиболее подходящую терапию медикаментами. Основное лечение проводится урсодезоксихолевой кислотой, которая может разжижать выделяемую желчь и нормализовать процессы пищеварения и обмена веществ.
Инна Лавренко
автору
Пока пациент проходит медикаментозное лечение ему придется пить спазмолитики, чтобы снять боли и дискомфорт. В случае, когда лечебная методика не приносит ожидаемого эффекта, то необходимо прибегнуть к радикальному способу, хирургическому вмешательству, способному лечить эффективно на 100%.
Чем может помочь народная медицина
Помимо средств традиционной медицины, лечебной диеты, физических упражнений, курса медикаментов, можно дополнить терапию комплексом травяных отваров и настоек. Лечение народными средствами не может излечить заболевание, но способно облегчить состояние пациента и улучшить отток желчи. Хороший естественный пассаж желчи позволяет избежать взвеси. Чтобы снять воспаление можно использовать способы с применением лечебных растений – это семена укропа, а также сок свежей капусты.
Устранить застойные явления желчи можно регулярным употреблением настоек и отваров полыни и плодов шиповника, зверобоя и замляничных листьев. Сок и жмых свеклы помогают улучить химический состав желчи.
Читать также: Главные и первые симптомы воспаления желчного пузыря у женщин
Опасности застойных желчных явлений
Если не начать медикаментозную терапию вовремя, то застой может вызвать острый панкреатит. Часто следствием становится воспаление здоровых тканей, которые окружают желчный пузырь. Во избежание таких неприятных последствий нужно следить за весом, не допуская лишнего веса. Также следует избегать частого соблюдения диет с низкой калорийностью, которые рекомендуются для быстрого сброса избыточной массы тела.
Пациент должен проводить профилактику гепатитов и застоя, которые чаще всего приводят к формированию взвеси в желчном пузыре. Столь же тщательно нужно выбирать медикаменты для терапии. Все препараты нужно согласовывать с лечащим врачом, который укажет на побочные эффекты и возможные противопоказания. По возможности рекомендуется пить химию как можно меньше.
Лечение
Нарушение диеты нивелирует медикаментозное лечение и приводит к ухудшению состояния, увеличению количества осадка и укрупнению конкрементов. Это грозит закупоркой жёлчных протоков.
Медикаментозное лечение
Основные правила:
- Лекарства для курса лечения подбирает только врач. Он же может в случае необходимости корректировать список препаратов. Пациенту нельзя самостоятельно принимать какие-либо средства (таблетки, которые, по мнению пациентов, для них лучше, могут на самом деле ухудшить состояние).
- Препараты для лечения принимаются строго в прописанной дозировке и на протяжении курса лечения, назначенного врачом.
- Если больной чувствует резкое изменение состояния, нужно немедленно вызывать врача и прекратить приём медикаментов.
Для лечения используются желчегонные препараты (Урсосан, Аллохол, Урсофальк), спазмолитики (Но-шпа, Папаверин). Назначают лечение только после обследования на предмет закупорки крупными конкрементами и пониженного тонуса стенок жёлчного и протоков. Опасно принимать желчегонное при большом количестве крупнодисперсной взвеси. А спазмолитики – при отсутствии тонуса усилят застой желчи.
Важно! Если можно лечить больного только диетой и физиотерапией, медикаменты не назначают.
Методы народной медицины
Убрать взвесь из жёлчного пузыря поможет народная медицина. Для этого готовят фитопрепараты, отвары и настои, которые не только выводят взвешенные частицы, но и препятствуют их формированию.
Важно! Лечение народными средствами всегда должно быть согласовано с лечащим врачом, а лучше всего – рекомендовано им. Советы друзей и знакомых не всегда полезны, даже если им какое-либо средство действительно помогло.
Минеральная вода
Очень популярна такая процедура, как тюбаж (чистка протоков) минеральной водой (Боржоми, Ессентуки и подобные им). Принимать минералку нужно подогретой до 40°С, суточный объём – 1 л. Половину этого количества пьется после пробуждения, остальное делится поровну и употребляется перед каждым приёмом пищи. Лечатся водой 7 дней, после чего следует пауза 14 дней.
Лесная земляника
Одна из причин образования взвеси – недостаток кремния. Земляника богата этим микроэлементом, поэтому она благотворно влияет на состояние жёлчного пузыря. Можно есть собранные свежие ягоды, они содержат полезные для организма вещества. Высушенные растения (стебель с корнем и цветком) заваривают из расчёта два стебля на 1 л кипятка, настаивают в термосе и пьют остывшим, как чай.
Высушенные плоды способствуют растворению и выведению конкрементов: 1 ст. л. сушёной земляники на термос 1 л. Это средство применяют и при песке в почках и мочевом пузыре, поскольку оно является природным диуретиком.
Кукурузные рыльца
Подсушенный кукурузный волос (рыльца) заливают 1 л воды (нужно взять 40 г сухих рылец). Этот объём настаивают до остывания и выпивают, дробно в течение дня. Действие отвара более эффективно, если сопровождается прикладыванием тепла к области жёлчного пузыря.
Важно! Кукурузный волос нельзя принимать при варикозе, склонности к тромбозу и повышенной свёртываемости крови.
Полынь
Полынь является эффективным желчегонным средством, её высушивают и заливают водкой: на стакан водки 3 ст. л. сухой полыни. Настаивают средство 3 недели. Пьют по 5 капель перед едой (можно капать в воду).
Применяют для очищения желчи также средства на зверобое, одуванчике, облепихе и других травах. Перед использованием обязательно следует ознакомиться с противопоказаниями.
Источник
