Что такое хронический панкреатит билиарнозависимая форма
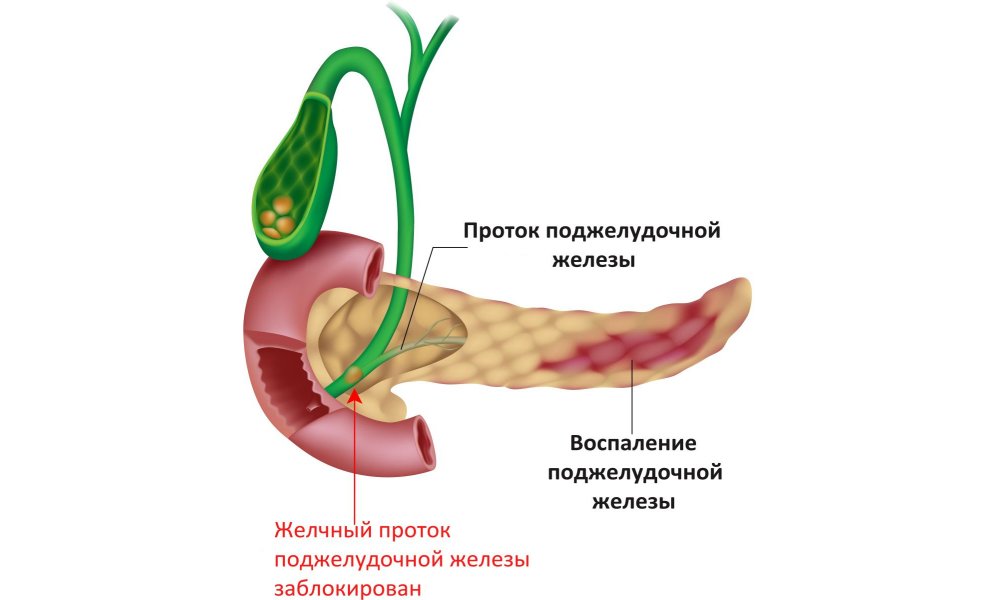
 Билиарнозависимая форма панкреатита
Билиарнозависимая форма панкреатитаВ наше время большое число людей страдает заболеваниями пищеварительного тракта, происходит это в связи с употреблением некачественной либо слишком жирной, острой пищи, а также вследствие злоупотребления алкогольными напитками.Одним из часто встречающихся заболеваний является воспаление поджелудочной железы, а если воспалительные процессы вызваны попаданием желчи в ее пути, и симптоматика проявляется более 6 месяцев, диагностируют хронический билиарнозависимый панкреатит. Чаще всего патология возникает на фоне образовавшихся камней в желчном пузыре, которые заграждают протоки, тем самым провоцируя появление сильного давления, под которым выходит секрет. У 85% людей с билиарнозависимым панкреатитом причиной развития патологии становится желчнокаменная болезнь.
Что провоцирует возникновение хронического панкреатита билиарной формы
Панкреатит возникает при нарушенном функционировании желчного пузыря вследствие разнообразных факторов. Главными причинами хронического билиарнозависимого панкреатита являются:
- холецистит, который характеризуется скоплением холестерина на стенках желчного пузыря, происходит это от предпочтения пищи с высоким содержанием холестерина; желчный пузырь воспаляется и становится отечным, поэтому отток кислоты ухудшается, выбрасывая ее в поджелудочную железу;
- камни в желчном пузыре – образовавшиеся камни полностью или частично перекрывают пути оттока желчной кислоты;
- опухолевые новообразования – они могут возникать как доброкачественные полипы либо как образования злокачественного характера;
- дискинезия желчных путей возникает вследствие нарушения работы вегетативной нервной системы;
- предпочтение жирной, жареной пищи и частое употребление алкогольных напитков.
Для начала воспалительных процессов поджелудочной железы достаточно одного из описанных факторов. Если у больного отмечается одновременно появление двух перечисленных патологий, это может усугубить его состояние и ускорить появление хронического билиарного панкреатита.
После того как кислота попадает в поджелудочную железу, отмечается увеличение органа, воспалительные процессы, некроз отдельных участков органа, дегенеративные процессы.
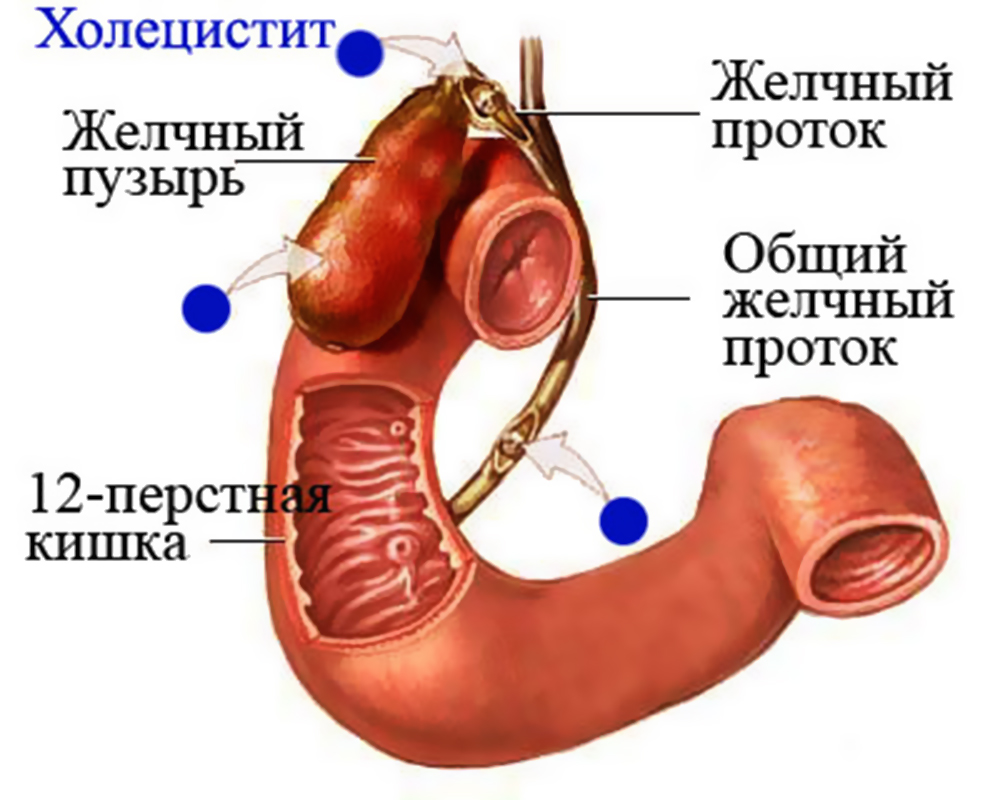 Одна из причин панкреатита — холецистит
Одна из причин панкреатита — холецистит
Как проявляется билиарнозависимая форма панкреатита
Симптомы хронического билиарнозависимого панкреатита схожи с признаками других нарушений в работе пищеварительной системы, поэтому, как только начнут проявляться признаки заболевания, необходимо посетить специалиста для установления правильного диагноза и назначения адекватного лечения.
Главными симптомами являются болезненные ощущения в области живота, имеющие острый характер. Возникает болезненность при обострении заболевания и через некоторое время после употребления жареной и жирной пищи. Также боль может проявляться со стороны левой руки или в районе лопатки, начинает тянуть спину в поясничной области. Характерным при патологии является то, что препараты для снятия спазмов оказываются бесполезными, не помогают и анальгетики.
Важно! Симптоматика при паренхиматозном хроническом билиарнозависимом панкреатите в период ремиссии может не проявляться, что может принести более серьезные проблемы в будущем, когда лечение патологии будет начато слишком поздно.
Часто у больных может появляться чувство тошноты и позывы рвоты, происходит это вследствие недостаточного содержания ферментов для переработки пищи.
 Тошнота и рвота — частые гости при данном заболевании
Тошнота и рвота — частые гости при данном заболевании
Так как пища, попадающая в кишечник, находится в непереваренном виде, возникают поносы и вздутие живота, стул, как правило, жидкий, содержащий частички пищи.
Из-за нарушения нормального функционирования желчного пузыря больной ощущает горечь во рту, которая не проходит, а иногда и чувство сухости.
Если причиной билиарнозависимого панкреатита хронического течения стала желчнокаменная болезнь, может проявляться желтушность на кожных покровах.
Кроме того, при воспалительных процессах в пищеварительной системе у больного появляется слабость и усталость, часто может кружиться голова. При таких признаках лучше сразу же обратиться в больницу для выявления причин данного состояния.
Если в двенадцатиперстную кишку попадает желчь, это может повлиять на цвет мочи (становится более темной) и кала (светловатый со слизью).
Как справиться с возникшей патологией?
При появлении вышеописанной симптоматики необходимо сразу обратиться за врачебной помощью. Вначале лечащий специалист назначит обследование, которое будет заключаться в проведении:
- ультразвуковой диагностики поджелудочной железы и гепатобилиарной системы (исследуют протоки на наличие камней, исследуют состояние поджелудочной железы);
- КТ желчевыводящих протоков (наиболее достоверный способ выявления камней, в основном проводится с применением контраста);
- эндоскопическое УЗИ (считается довольно информативным методом для определения камней в протоках).
После обследования специалист сможет определиться с необходимым лечением.
 Эндоскопическое УЗИ позволяет наиболее полно оценить характер патологии и поставить точный диагноз
Эндоскопическое УЗИ позволяет наиболее полно оценить характер патологии и поставить точный диагноз
Наиболее продуктивно проходит лечение хронического билиарнозависимого панкреатита, которое проводится на ранних стадиях болезни. Для улучшения состояния пациента будет достаточно соблюдать диету и принимать назначенные лекарства.
Важно! Самым главным моментом является соблюдение специального питания, которое поможет справиться с болезнью и станет профилактикой дальнейшего развития панкреатита. В период обострения заболевания назначается голодание в течение трех дней, разрешается только питье (минеральная вода со щелочью без газа).
Когда начинают вводить пищу, следят за потреблением жиров и углеводов, количество которых должно быть минимальным в дневном рационе. Диета заключается в отказе от вредных продуктов, раздражающих органы пищеварения. Обычно специалист расписывает диетическое питание, которое полностью исключит употребление алкогольных напитков, острых, жареных и жирных блюд. В дневной рацион включают продукты, содержащие большое количество белка.
Порции должны быть небольшими, а питание частым — примерно 5-6 раз за день. Поначалу пищу готовят в виде пюре — так облегчается выработка желудочного сока и ферментов пищеварения.
 При панкреатите пациенту важно соблюдать диету
При панкреатите пациенту важно соблюдать диету
Если же пациент обращается в клинику с запущенным заболеванием, специалист после обследования может назначить хирургическое лечение. Чаще всего операции показаны больным с хроническим билиарным панкреатитом, возникшим вследствие образования камней в желчном пузыре.
Какие могут возникать осложнения хронического билиарнозависимого панкреатита
При своевременном обращении в больницу пациент сможет вскоре вернуться к привычному образу жизни.
Важно! А вот если не соблюдать диету и медикаментозное лечение, назначенное врачом, камни могут пройти в желчевыводящие пути, что значительно затруднит функционирование пищеварительной системы.
Поэтому болезненность начнет проявляться все чаще и более остро, в таком случае лечение должно проводиться в условиях стационара с применением хирургического вмешательства, но при этом появится необходимость придерживаться строгой диеты на протяжении всей жизни.
 В запущенном состоянии при отсутствии должного лечения могут возникнуть различные осложнения
В запущенном состоянии при отсутствии должного лечения могут возникнуть различные осложнения
Чтобы уберечь себя от возникновения билиарного панкреатита хронической формы, следует придерживаться здорового питания, исключить алкогольные напитки и при возникновении проблем в работе пищеварительного тракта сразу же обратиться за квалифицированной помощью.
Источник
Билиарный панкреатит – одна из форм острого панкреатита, развивающийся на фоне желчнокаменной болезни либо на фоне заболеваний двенадцатиперстной кишки и большого дуоденального сосочка, сопровождающихся застоем желчи в протоках.
Данный панкреатит относительно недавно выделен в отдельную нозологическую форму. Связано это с тем, что заболевание имеет особое клиническое течение, чёткую этиологию и патогенез. А это значит, что и подход к лечению, диагностике и профилактике данного заболевания имеет свои особенности.
Заболевание может протекать в острой и хронической форме. Если в организме больного идёт острый процесс, то принято говорить о билиарном панкреатите, если заболевание приняло хроническую форму, то говорят о билиарнозависимом панкреатите.

Этиология
Билиарный панкреатит широко распространён во всём мире. Анатомическая и функциональная общность панкреатобилиарной системы обуславливает возникновение заболевания на фоне патологии желчевыводящей системы в 50% случаев.
Заболевание имеет полиэтиологическую природу. По своей сути воспаление органа возникает вторично, то есть инфекционные агенты заносятся из других органов и систем, а сам панкреатит возникает уже на фоне другой патологии. Это может быть:
- Желчнокаменная болезнь (хронический калькулёзный холецистит, холедохолитиаз).
- Дискинезии желчевыводящих путей.
- Врождённые стриктуры и другие аномалии желчевыводящих путей и желчного пузыря.
- Функциональные или органические расстройства двенадцатиперстной кишки и большого дуоденального сфинктера (между главным желчным протоком и полостью кишечника).
- Заболевания печени (гепатиты, циррозы).
Патогенез
Механизмы развития воспаления при билиарнозависимом панкреатите многообразны. Есть три пути инфицирования:
- Лимфогенный. При этом инфекционные агенты заносятся в поджелудочную железу из печени, желчного пузыря или желчных протоков по лимфатическим сосудам. После происходит гнойное расплавление ткани органа, заболевание принимает острую форму и, если вовремя не вмешаться, может достаточно быстро привести к летальному исходу.
- Гипертензионный. Желчь – агрессивный агент. В ней содержатся особые соединения, которые способны расщеплять любые органические вещества. Если работа желчевыводящих путей нарушена (либо нарушена функция сфинктера Одди), происходит застой желчи. Постоянное скопление желчи приводит к тому, что она забрасывается обратно в поджелудочные протоки, после чего начинает агрессивно воздействовать на саму железу. Возникает асептическое хроническое воспаление, что и называют билиарнозависимым панкреатитом.
- Дуаденопанкреатический рефлюкс. При заболеваниях двенадцатиперстной кишки происходит нарушение моторики кишечника, внутрикишечное повышение давления. Всё это способствует нарушению оттока желчи из холедоха в полость кишки, и возникает билиарнозависимый панкреатит.
Клинические формы билиарного панкреатита
Заболевание протекает в несколько стадий:
- Лёгкая форма (отёчная).
- Стерильный панкреонекроз.
- Инфицированный панкреонекроз.
Воспаление может затрагивать как часть железы (головку, тело, хвост), так и весь орган.
Клиническая картина заболевания
Клиника билиарнозависимого панкреатита складывается из нескольких симптомов.
- Боль – первый симптом, который заставляет пациентов обратиться к врачу. Она может носить опоясывающий характер или иррадиировать в спину или в подреберье. При билиарном панкреатите боль возникает после приёма жареной, жирной пищи, так как такие блюда являются желчегонными. Боли возникают через пару часов после последнего приёма пищи, но могут наблюдаться и по ночам на голодный желудок. В связи с длительным перевариванием жиров боли могут наблюдаться на протяжении нескольких часов.
- Диспепсические расстройства (рвота, тошнота, метеоризм, горечь во рту, ощущение тяжести в желудке, отрыжка горьким, задержка или отсутствие кала). Чаще пациенты замечают многократную рвоту едой, которая возникает на высоте болей. Рвота облегчения не приносит, а новые позывы возникают уже через несколько минут.
- Симптомы интоксикации: повышение температуры тела, слабость, снижение аппетита.
- Желтуха: желтушное окрашивание склер, слизистой полости рта, ногтевых пластин, кожи.
Важно! Если данные симптомы принимают затяжной характер и беспокоят больного уже на протяжении месяца и больше, то это признак хронизации воспалительного процесса. С этого момента говорят о хроническом билиарнозависимом панкреатите.

Диагностика и лабораторные методы исследования
Диагноз билиарнозависимого панкреатита ставится после сбора жалоб больного и анамнеза, объективного осмотра пациента. Наличие у пациента предрасполагающих заболеваний (желчнокаменной болезни, болезней печени или двенадцатиперстной кишки) помогут заподозрить сбой в работе поджелудочной железы.
При осмотре стоит обратить внимание на окрашивание склеры и слизистых оболочек, провести пальпацию живота. Как правило, при билиарном панкреатите живот не доступен для глубокой пальпации в эпигастральной и подрёберной областях. Кроме того, отмечается боль в проекционных точках желчного пузыря.
Чтобы подтвердить наличие заболевания, назначаются дополнительные лабораторные и инструментальные методы исследования:
- Общий клинический анализ крови (вне обострения билиарного панкреатита наблюдают умеренное увеличение количества лейкоцитов, при обострении – выраженный лейкоцитоз со сдвигом лейкоцитарной формулы влево).
- Биохимический анализ крови. Здесь смотрят количество печёночных ферментов: амилазы (при обострении билиарного панкреатита превышение значения может быть в 10 раз и выше), трансфераз (АсАТ, АлАТ), щелочной фосфатазы, липазы.
- Анализ кала на присутствие в нём жира.
- Ультразвуковое исследование – золотой стандарт диагностики. При этом обнаруживают объёмные плотные образования в желчном пузыре или в его протоках, застой желчи, утолщенную стенку желчного пузыря, диффузные изменения поджелудочной железы (неоднородная структура, неровные контуры, отёк, кальцификаты и петрификаты в ткани органа).
- Динамическая холецистография и ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) помогут определить, есть ли изменения в большом дуоденальном сосочке и в терминальных отелах поджелудочных протоков. В ходе ЭРХПГ зачастую делают папиллосфинктеротомию для удаления конкремента и снятия гипертензии в желчных протоках.
- ЭФГДС (эзофагогастродуоденоскопия) проводится всем пациентам с подозрением на билиарный панкреатит. В ходе обследования полностью осматривается пищеварительный тракт. Особое внимание уделяют области большого дуоденального сосочка, осматривая его на наличие фиброзных изменений, стриктур и других патологических процессов.

Лечение билиарнозависимого панкреатита
При лёгких формах предпочтение отдают консервативной терапии. Здесь главное строго соблюдать диету и принимать антисекреторные препараты.
При наличии конкрементов в желчном пузыре или его протоках, прибегают в хирургическому вмешательству, в ходе которого происходит их удаление. Операция проводится и при запущенных формах билиарнозависимого панкреатита, когда уже наблюдается некроз ткани железы. Данная операция является экстренной, проводится по жизненным показаниям.
Диета
При обострении билиарного панкреатита пациентам назначается голод в течение первых 4-5 дней. Это снижает ферментативную нагрузку на поджелудочную железу, создаёт ей функциональный покой. Затем больному назначается щадящая диета (стол №5) с ограничением жирной, солёной, жареной, консервированной пищи.
Важно! Из рациона полностью исключаются газированные и алкогольные напитки, блюда, увеличивающие нагрузку на поджелудочную железу, и трудноперевариваемые продукты.
При билиарном панкреатите упор делается на белковую пищу, которая поступает из нежирных сортов мяса и рыбы, круп и кисломолочных продуктов. Из напитков разрешаются чаи, отвары, компоты из сухофруктов, кисель. За день можно употребить до 50 грамм сахара и кусочек подсушенного (не свежего) хлеба.
Консервантивное лечение
Параллельно с диетой назначается медикаментозная терапия:
- Борьба с болью. При наличии боли назначаются спазмолитики (но-шпа, папаверин, платифиллин и др.) Может быть такое, что боль обусловлена атонией желчного пузыря. В этом случае, напротив, применяются вещества, спазмирующие гладкую мускулатуру (домперидон, церукал и др.) Последние улучшают моторику кишечника, благодаря чему налаживается работа пищеварения.
- Антисекреторная терапия. При обострении билиарнозависимого панкреатита важно подавить ферментообразующую функцию поджелудочной железы. Для этого назначают Фамотидин, Ранитидин или препарат последнего поколения – Октреотид. Одновременно с этим блокируют желудочную секрецию Омепразолом, что способствует восстановлению поджелудочной.
- Антикоагулянтная терапия. Проводится низкомолекулярными гепаринами, которые препятствуют образованию тромбов в сосудах железы, улучшают микроциркуляцию, увеличивают приток крови к органу.
Если имеется спазм сфинктера большого сосочка, то назначается миотропный спазмолитик – Мебеверин. Это улучшает циркуляцию желчи, снимает гипертензию и застой в протоках.
При наличии конкрементов небольшого диаметра в терапию билиарнозависимого панкреатита добавляют препараты дезоксихолевой кислоты, способствующие растворению камней и выведению их в полость кишечника (напр. Урсосан).
Недостаток секрета поджелудочной железы компенсируют заместительной терапией. При этом назначаются ферментные препараты (напр. Креон), которые улучшают полостное пищеварение, снимают гипертензию. Тем самым ускоряют отток желчи и нормализую работу пищеварительного тракта.
При наличии холецистита бактериальной этиологии или гнойных очагов воспаления в самой железе больному в срочном порядке назначаются антибиотики широкого спектра действия.

Хирургическое лечение
При наличии желчнокаменной болезни решается вопрос об оперативном вмешательстве. Предпочтение отдают малоинвазивным методикам. При этом происходит удаление этиологического фактора, что способствует скорому полному выздоровлению, снятию всех симптомов билиарнозависимого панкреатита.
Лапароскопия. Применяется чаще всего, так как операция проводится из трех мини-доступов с передней брюшной стенки. Преимущество операции в том, что она позволяет удалить желчный пузырь с камнями любых размеров и форм. Осложнения у таких операций, как правило, не возникают.
Папиллосфинктеротомия. Проводится прямо в ходе ЭРХПГ. При этом специальным инструментом под контролем зрения проводится рассечение сфинктера большого сосочка и терминальных отелов протока поджелудочной железы. Данная операция делается только при наличии небольших конкрементов (до 5 мм в диаметре), так как только такие камни после манипуляции могут самостоятельно выйти в полость кишечника и вывестись их организма с калом.
Баллонная дилатация. Подразумевает под собой постановку стента в желчные протоки с целью их расширения. Процедура также проводится в ходе диагностической ЭРХПГ либо самостоятельно.
Дистанционная ударно-волновая терапия. В ходе такой процедуры камни в полости пузыря или протока дробятся ударными волнами ультразвука, которые следуют с определённой силой и периодичностью. Песок и оставшиеся части конкрементов самостоятельно выходят в полость кишечника, а отток желчи налаживается. Процедура показана при небольших камнях, которые ещё поддаются дроблению.
Открытая операция. С целью удаления конкрементов сейчас применяется крайне редко. Делается только при отсутствии в стационаре лапароскопической техники или при наличии камней огромных размеров, которые с трудом поддаются оперативному удалению. Чаще всего открытую операцию делают по поводу панкреонекроза по жизненным показаниям. При этом удаляются омертвевшие участки ткани либо происходит резекция всего органа целиком.

Заключение
Билиарнозависимый панкреатит – серьёзное хирургическое заболевание, как правило, возникающее на фоне желчнокаменной болезни или патологии большого дуоденального сосочка. При этом происходит асептическое или гнойное воспаление ткани поджелудочной железы, которое может охватывать весь орган полностью или только его часть. Первые симптомы, позволяющие заподозрить билиарный панкреатит, — это боль, тошнота и многократная рвота, привкус горечи во рту, желтуха. Подтвердить диагноз может УЗИ и рентгенологические исследования с контрастированием. Для лечения заболевания могут применяться консервативные и хирургические методы лечения. Выбор метода зависит от конкретной ситуации и заболевания.
Специальное видео: Способствующие факторы развития билиарнозависимого панкреатита
Источник
