Что такое колитах при хроническом панкреатите
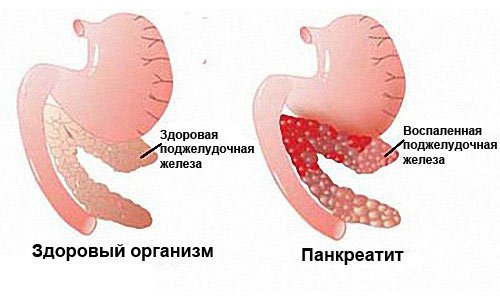

Панкреатит – это воспаление тканей поджелудочной железы (ПЖ) с нарушением оттока ее секретов. Заболевание вызвано плохой проходимостью выводящих протоков на фоне повышенной активности ферментных систем. При этом выделяемые соки не успевают выходить в просвет двенадцатиперстной кишки, а накапливаются и начинают переваривать собственные ткани железы.
За последние 10 лет «популярность» заболевания выросла в 3 раза и стала характерным явлением не только для взрослых, но и для подрастающего поколения. Наиболее частые причины – нарушение рациона питания и отсутствие правильной культуры потребления алкогольных напитков.
Причины заболевания
Основные причины развития панкреатита:
- Длительное и неумеренное потребление алкоголя. Этиловый спирт повышает насыщенность панкреатических соков и провоцирует спазм сфинктера, который регулирует их поступление в двенадцатиперстную кишку. Статистика: 40% пациентов с панкреатитом больны алкоголизмом; 70% – периодически злоупотребляют алкоголем.
- Желчнокаменная болезнь – желчный конкремент способен вызывать закупорку выносящих протоков и стать причиной воспаления железистой ткани. Статистика: 30% пациентов имеют в анамнезе камни в желчном пузыре.
- Нарушение липидного обмена, связанное с перееданием и ожирением, приводит к повышенной выработке ферментов, что провоцирует риск воспаления. Статистика: 20% случаев сопровождается избыточным весом и заболеваниями липидного обмена.
- Вирусные инфекции, в том числе гепатиты, туберкулез, ветряная оспа, паротит, корь, брюшной тиф и др.
- Нарушение кальциевого обмена – гиперкальциемия. Приводит к склеротизации (затвердению) тканей железы с нарушением секреторной функции и спазмом протоков.
- Аутоиммунные заболевания – некоторые виды аллергии могут провоцировать аутоиммунную агрессию антител к собственным клеткам ПЖ.
- Паразитарные инвазии – скопление крупных паразитов, например аскарид, способно перекрыть выносящие протоки органа.
- Повреждения протоков при травмах и во время операций.
- Отравление или интоксикация организма — приводит к перегрузке ферментных систем с избыточной выработкой пищеварительных соков.
- Эндокринные заболевания — прямо или косвенно влияют на работу всех желез внутренней и внешней секреции. Особенно пагубно воздействуют на ПЖ нарушения работы щитовидной железы и сахарный диабет.
- Патологии структур пищеварительной системы – энтероколит, колит, дуоденит, дивертикулит, язвенная болезнь, синдром Рейе (жировое перерождение печени).
- Длительный прием некоторых лекарств – стероидных препаратов, определенных видов мочегонных средств, антибиотиков, сульфаниламидов.
- Сосудистые патологии (артериальная гипертензия, атеросклероз) с нарушением кровообращения в области поджелудочной железы, а также осложнения в период беременности у женщин.
- Гемолитические заболевания – в том числе гемолитико-уремический синдром.
- Наследственные патологии (чаще всего муковисцидоз). Связанное с ним загустение внутренних секретов, в том числе панкреатических соков, приводит к нарушению их оттока.

Вызывающие панкреатит причины могут проявляться самостоятельно или и в комплексе. Это определяет не только этиологию заболевания, но и степень ее проявления, тяжесть протекания и терапевтический прогноз.
Повторные приступы острого панкреатита провоцируют переход заболевания в хроническую форму. Из-за частого воспаления орган покрывается рубцовой тканью (фиброзное перерождение) и теряет способность вырабатывать нужное количество ферментов. Если повреждению подвергаются участки, вырабатывающие инсулин (островки Лангерганса), развивается инсулинозависимая форма сахарного диабета.
Как проявляется панкреатит: симптомы и признаки
Основной список симптомов при острой форме:
- выраженная боль в подреберье – с учетом причины заболевания и сопровождающих патологий может быть опоясывающей, право- или левосторонней;
- реакции со стороны пищеварительного тракта – икота, отрыжка с неприятным запахом, тошнота и многократные приступы рвоты, запоры или диарея;
- общее ухудшение состояния – обезвоживание организма, ощущение сухости во рту, слабость, повышение или понижение артериального давления, одышка, усиленное потоотделение, высокая температура;
- внешние проявления – тусклая, землистого цвета кожа, синюшные или коричневатые пятна в области поясницы и надпупочной зоне, возможна механическая желтуха.
Внимание! Острая форма требует срочной госпитализации с последующим лечением в стационаре.
При хронической форме признаки панкреатита выражены слабее:
- боль проявляется только после приема жареной и жирной пищи или алкоголя; в остальное время в области подреберья могут наблюдаться легкие неприятные ощущения;
- реакции со стороны пищеварительной системы проявляются только при диспептической форме в виде метеоризма, поноса или запора;
- внешние кожные проявления в виде легкой желтушности; при длительном отсутствии лечения наблюдается потеря веса, анемия, сахарный диабет 2-го типа.
В латентной стадии заболевание протекает бессимптомно; при фиброзной форме рубцовая ткань может разрастаться с образованием псевдоопухолевый структур.
Важно! Панкреатит поджелудочной железы редко проявляется как самостоятельное заболевание. Обычно патологический процесс объединяет несколько органов пищеварения, вовлекая в него гепатобилиарную систему (печень, желчный пузырь и протоки), двенадцатиперстную кишку, желудок. Данный факт требует проводить диагностику всей пищеварительной системы человека.
Как проходит обследование
Диагностика и лечение панкреатита находятся в компетенции гастроэнтеролога. Для вынесения диагноза врач собирает анамнез, проводит осмотр и назначает диагностические процедуры.
Осмотр врача
Процедура включает оценку состояния кожных покровов, глазных склер, языка, работы слюнных желез. Затем пациента помещают на кушетку и проводят пальпацию и простукивание для выявления объективных симптомов панкреатита:
- симптом Мюсси-Георгиевского, или френикус-симптом – болезненные ощущения при надавливании кончиками пальцев в области над левой ключицей – там, где между ножками кивательных мышц проходит диафрагмальный нерв;
- чувствительность в зоне Шоффара – в области проекции головки поджелудочной железы, на 5-6 см выше и правее пупка;
- симптом Губергрица-Скульского – болезненность проявляется в зоне проекции тела поджелудочной железы, чуть левее зоны Шоффара;
- болезненность в зоне Мейо-Робсона – левый реберно-позвоночный угол – область расположения хвоста поджелудочной железы;
- симптом Дежардена – чувствительность в точке, расположенной на 5-6 см над пупком по линии, соединяющей пупок и подмышечную впадину; как и зона Шоффара, точка является проекцией головки поджелудочной железы;
- гипотрофический признак Гротта – недостаток подкожно-жировой клетчатки в области проекции железы;
- геморрагический симптом Тужилина, или симптом «красных капелек», проявляется в виде мелких бордовых высыпаний или коричневой пигментации над областью железы;
- симптом Кача – болезненность при пальпации на выходе отростков нервов на уровне грудных позвонков: 8-9-го – слева, 9-11 – справа.
- симптом Воскресенского – при увеличении поджелудочной железы с отеком клетчатки пульс брюшной аорты не прощупывается.
Вместе с опросом пальпация позволяет определить наличие диспептических явлений со стороны пищеварительного тракта: метеоризма, отрыжки, тошноты, диареи, запора.
Внимание! Признаком хронического панкреатита может быть выраженная потеря веса. Она развивается вследствие нарушения процесса переваривания пищи на фоне снижения секреторной функции железы и дефицита ферментов. Сопровождается повышенной сухостью кожи, анемией, головокружением.
Диагностические процедуры
Лабораторные методы диагностики:
- общий анализ крови выявляет признаки воспаления – высокий уровень лейкоцитов, пониженный СОЭ;
- биохимический анализ крови определяет уровень панкреатических ферментов – амилазы, щелочной фосфатазы, а также пигмента билирубина;
- анализ мочи показывает остаточное содержание ферментов амилазы и диастазы;
- беззондовые методы диагностики оценивают активность пищеварительного процесса введением субстратов для ферментов поджелудочной железы с последующим отслеживанием их усвоения;
- анализ кала на паразитов проводят по необходимости.
Инструментальный набор методик:
- УЗИ – определяет форму и размеры органа, наличие уплотнений и фиброзных участков;
- гастроскопия — оценивает степень воспаления стенок желудка и двенадцатиперстной кишки;
- рентгенография и ее разновидность – эндоскопическая ретроградная холангиопанкреатография – помогают обнаружить в протоках скопления сгустков или камней, вызывающих закупорку;
- зондовые методы определения внешнесекреторной функции железы – секретин-панкреозиминовый тест, тест Лунда;
- КТ или МРТ позволяет оценить степень некроза тканей у тяжелых пациентов;
- лапароскопия используется в сложных случаях для визуальной оценки и биопсии тканей.
Как лечить панкреатит поджелудочной железы
Три правила при лечении данной патологии – покой, холод и голод:
- покой замедляет кровообращение и снижает приток крови к больному органу;
- холодные компрессы на область подреберья понижают температуру воспаления и выраженность болевого синдрома;
- голодание в течение 1-6 дней приостанавливает выработку ферментов, вызывающих воспаление.
Дополнительно назначают консервативное лечение с использованием медикаментов, физиотерапии и фитотерапии.
Медикаментозное лечение:
- спазмолитики и НПВС для устранения спазмов ЖКТ и воспаленной поджелудочной железы;
- антибиотики – при активном инфекционном процессе;
- антисекреторные препараты – для подавления внешней (ферментной) и внутренней (гормональной) секреции;
- панкреатические ферменты – для поддержания здорового пищеварения в период лечения, а также при значительном перерождении тканей железы;
- инсулиновые препараты – при повреждении зон выработки гормона.
Физиотерапию подключают к лечению после снятия острой фазы воспаления. Наиболее действенные методики:
- электрофорез с обезболивающими и противовоспалительными препаратами повышает интенсивность их действия, лучше снимает боль и воспаление;
- ультразвук используют как обезболивающее при опоясывающем болевом синдроме;
- диадинамические токи – воздействие низкочастотными импульсами улучшает кровоснабжение, усиливает тканевой обмен, обезболивает;
- лазерное и УФ-облучение крови снимают воспаление, улучшают микроциркуляцию жидких сред и регенерацию тканей;
- переменное магнитное поле успешно помогает ликвидировать отек и воспаление.
Фитотерапию используют в качестве сопроводительного лечения – для усиления действия медикаментозных препаратов и устранения возможных «побочек». В этих целях используют растения с противовоспалительным, детоксикационным, спазмолитическим, успокаивающим действием. К ним относят ромашку, календулу, зверобой, полынь, одуванчик, лопух, золотой ус, пустырник, бессмертник, барбарис, тмин и ряд других трав, которые используют как поодиночке, так и в составе комплексных сборов.
В тяжелых случаях, когда консервативные методы лечения не помогают, прибегают к хирургическому удалению органа или его части с последующим назначением заместительной ферментной терапии на постоянной основе. Показания: полный распад органа, наличие кист, некрозов, опухолей, абсцессов, свищей, стойкой закупорки протоков камнями.
После снятия острого воспаления назначают специальное диетическое питание. При хроническом панкреатите или в случае хирургического лечения железы оно должно быть пожизненным.
Диета №5 при панкреатите
При панкреатите железа не в состоянии справиться с большим набором разнообразной пищи, поэтому наилучший выход – это дробное раздельное питание. Полностью исключают продукты, стимулирующие повышенную секрецию: жирное, соленое, жареное, копченое, специи, шоколад, кофе, крепкий чай, мясные, рыбные, грибные бульоны, грубую клетчатку в виде свежих фруктов и овощей, а также любые алкогольные напитки.
Строгая диета №5п (по Певзнеру) актуальна в первые дни после обострений. Особенности:
- дробное питание мелкими порциями 8 раз в сутки; размер разовой порции – не более 300 г.;
- структура пищи – термически обработанные, измельченные в кашицу продукты: пюре, кисели, пудинги, слизистые каши на воде, размягченные в чае сухарики;
- состав пищи – отваренные в воде или на пару овощи (морковь, картофель, кабачки, тыква), нежирные мясо и рыба, нежирная молочная продукция, куриный белок, овощные бульоны, макароны, крупы, полусладкие ягоды и фрукты; акцент следует сделать на белковую пищу с пониженным содержанием жиров и углеводов;
- потребление соли – не более 10 г в сутки; вместо сахара желательно использовать сахарозаменитель;
- еда должна быть теплой – температура 20-52 градуса; горячее и холодное есть нельзя!
При достижении ремиссии требования диеты немного смягчаются:
- количество приемов пищи сокращают до 5 раз в день с увеличением порций;
- допускается употребление неизмельченных продуктов, тушеных и запеченных блюд, молочных каш;
- можно увеличить количество углеводов.
Внимание! Большое значение имеет отказ от курения, особенно если заболевание спровоцировано плохим состоянием сосудов.
Единичный случай острого панкреатита при своевременном и качественном лечении может пройти без последствий для организма. При переходе заболевания в хроническую форму полное восстановление ПЖ невозможно. Однако при соблюдении строгой диеты и рекомендаций по медикаментозному лечению можно добиться стойкой ремиссии со значительным улучшением качества жизни.
Источник
Просмотров: 19461
Время на чтение: 6 мин.
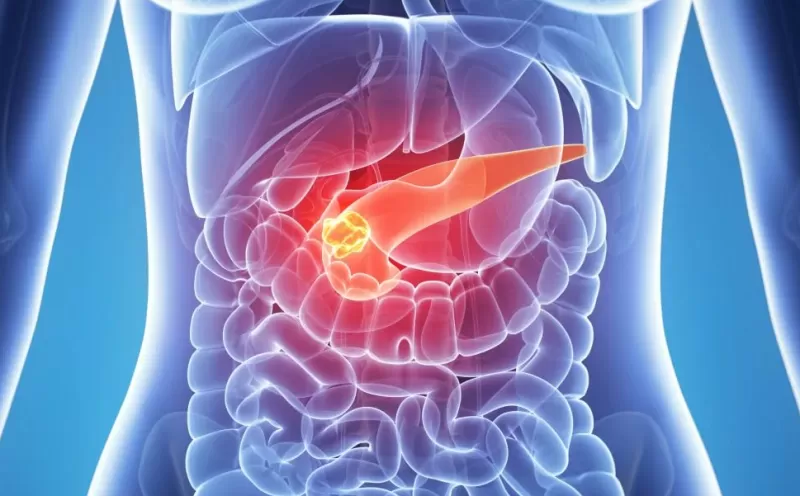
Хронический панкреатит – это воспаление поджелудочной железы
Хронический панкреатит – воспалительно-деструктивное заболевание поджелудочной железы, которое приводит к нарушению её внутри- и внешнесекреторной функции. Распространенность хронического гепатита высока: на его долю приходится до 10% всех патологий пищеварительной системы.
Если раньше эту патологию относили к числу возрастных (средний возраст заболевших был 45-55 лет), то сейчас заболевание стало более “молодым”. Пик заболеваемости у женщин приходится на 35 лет. В основном панкреатит развивается в результате злоупотребления алкоголем: 75% случаев вызваны именно этой причиной. Этим объясняется, почему мужчины болеют панкреатитом чаще женщин.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Основные причины развития хронического панкреатита – это злоупотребление алкоголем и желчнокаменная болезнь (точно так же, как в случае острого панкреатита). Спиртное является главным токсическим фактором для поджелудочной. При желчных камнях воспаление развивается из-за проникновения инфекции из желчных протоков в железу либо вследствие заброса желчи.
Причины и факторы риска хронического панкреатита:
- Злоупотребление алкогольными напитками. Ежедневное употребление двух литров пива или 100 граммов водки через 3-5 лет приводит к изменениям в тканях поджелудочной железы, а через 10-15 лет – к хроническому панкреатиту. Длительное токсическое воздействие алкоголя на клетки поджелудочной железы вызывает их гибель. Это ведет к снижению секреторных функций. На месте погибших клеток разрастается фиброзная (рубцовая) ткань.
- Курение усиливает пагубное действие алкоголя на железу. Курящие вдвое чаще страдают хроническим панкреатитом. Чем больше ежедневное количество сигарет и стаж курения, тем выше риск развития болезни.
- Заболевания желчного пузыря, желчевыводящих путей и 12-перстной кишки;
- Обилие жирной, острой и жареной пищи, а также уменьшение в рационе белков и витаминов;
- Длительный приём некоторых лекарственных препаратов (гормонов, цитостатиков) и индивидуальная повышенная чувствительность к лекарственным средствам (чаще сульфаниламидам, нестероидным противовоспалительным, некоторым мочегонным);
- Нарушение кровоснабжения вследствие тромбоза, атеросклероза, эмболии сосудов железы;
- Иммунные сбои;
- Наличие специфических генных мутаций.
СИМПТОМЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Первые симптомы панкреатита проявляются довольно поздно, когда изменения в тканях органа значительны и необратимы. Течение заболевания носит волнообразный характер – обострения сменяются ремиссиями.
- При обострении хронического панкреатита болевой синдром ярко выражен. Боль локализуется в эпигастральной области, левом подреберье, может быть опоясывающей. Иногда отдает левую лопатку, симулируя приступ стенокардии. Пациент принимает вынужденное положение лежа на боку с приведенными к телу ногами.
- Диспепсия – тошнота, рвота, отрыжка, изжога. Рвота может быть частой, изнуряющей, не приносящей облегчения.
- Экзокринная недостаточность. Вследствие снижения выработки ферментов, нарушаются процессы пищеварения в тонком кишечнике, что способствует размножению патогенной микрофлоры, вздутию живота, метеоризму, поносу, стеаторее (наличию в кале непереваренного жира). Длительное нарушение пищеварения приводит к похудению, гиповитаминозу.
- Эндокринная недостаточность развивается из-за снижения продукции ключевых ферментов углеводного обмена – инсулина и глюкагона, вырабатываемых клетками островков Лангерганса хвостовой части органа. Эндокринная недостаточность отмечается примерно у трети пациентов и проявляется либо гипогликемическим синдромом, либо признаками сахарного диабета.
- Общие симптомы: повышение температуры, слабость, снижение аппетита и веса, бледность с землистым оттенком. Может отмечаться желтушность кожи и склер.
ДИАГНОСТИКА ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Диагноз устанавливается на основании характерной клинической картины и данных дополнительных методов исследования: лабораторных и функциональных анализов.
- Во время обострения в общем анализе крови обнаруживают типичные для воспалительного процесса: увеличение содержания лейкоцитов, скорости оседания эритроцитов (СОЭ). В период ремиссии отклонения, как правило, отсутствуют.
- При биохимическом исследовании сыворотки крови увеличение активности ферментов поджелудочной железы (амилазы, липазы, эластазы) выявляется редко. Может регистрироваться небольшое повышение концентрации билирубина. На пике воспаления, особенно при присоединении бактериальной инфекции, появляется С-реактивный белок. Систематическое определение уровня глюкозы в крови натощак и после углеводной нагрузки, а также концентрации гликозилированного гемоглобина A1c (HBA1C) позволяет выявить эндокринную недостаточность.
- При копрологическом исследовании (в кале) обнаруживают обилие нейтрального жира, неперевариваемой клетчатки, крахмала, йодофильной флоры.
Позволяют выявить морфологические и структурные изменения органа:
- Рентгенологическое исследование;
- Ультразвуковое исследование (УЗИ);
- Компьютерная томография (КТ);
- Эндоскопическое ультразвуковое исследование (ЭУЗИ).
Для диагностики нарушения функций железы определяют нейтральный жир и активность фермента эластазы-1 в кале.
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Задачи:
- Прекратить токсическое воздействие на поджелудочную железу;
- Обеспечить органу покой, снизив его секреторную активность;
- Купировать болевой синдром;
- Компенсировать недостаток ферментов;
- Скорректировать нарушения углеводного обмена;
- Профилактировать осложнения.
В острую фазу для обеспечения максимального покоя рекомендуется в течение 1-5 дней полный отказ от пищи и обильное питьё (гидрокарбонатная минеральной воды без газа). Для снижения интоксикации и восполнения объема жидкости назначают белковые растворы, электролиты, глюкозу, гемодез.
При уменьшении боли пациентов переводят на щадящую низкокалорийную диету с исключением крепких мясных бульонов, кофе, какао, молочных продуктов с высоким содержанием кальция (сыр, творог), кислых, острых, жирных продуктов, консервов, газированных напитков. В рацион включают яичный белок, постное отварное мясо, нежирную отварную рыбу, протертые сырые овощи.
Прием пищи должен быть дробным, небольшими порциями. Блюда подаются теплыми, пациенты должны есть медленно, тщательно пережевывая. При стихании обострения постепенно рацион расширяется, увеличивается содержание белков, углеводов и общая калорийность.
Для уменьшения секреции панкреатического сока назначают периферические М-холинолитики – препараты-аналоги гормона поджелудочной железы соматостатина. Для снижения кислотности желудочного сока целесообразно применение антацидных препаратов, блокаторов Н2 рецепторов гистамина, ингибиторов протонового насоса.
- Купирование болевого синдрома. При обострении заболевания в целях уменьшения боли назначают нестероидные противовоспалительные препараты, спазмолитики (но-шпа, папаверин, платифиллин). Если они не эффективны, рекомендуется добавить трамадол. В тяжёлых случаях могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетений;
- Компенсация внешнесекреторной ферментативной недостаточности. Основная цель – снизить степень стеатореи путем заместительной терапии. В арсенале врача имеется широкий спектр ферментных препаратов. Лечение подбирается индивидуально. Ферментные препараты назначают на длительный курс, часто пожизненно. Критерием эффективности лечения является снижение стеатореи и увеличение массы тела пациента;
- При желчнокаменной болезни для улучшения желчеоттока рекомендуют препараты урсодезоксихолевой кислоты (урсосан);
- Коррекция нарушений углеводного обмена сводится к лечению сахарного диабета, развившегося на фоне хронического панкреатита.
ОСЛОЖНЕНИЯ
Хронический панкреатит может привести к следующим осложнениям:
- обтурационная желтуха,
- желудочно-кишечные кровотечения,
- абсцессы и флегмоны забрюшинного пространства,
- воспаление желчных путей,
- непроходимость 12-перстной кишки,
- сахарный диабет,
- опухоли поджелудочной железы,
- асцит.
ПРОГНОЗ И ПРОФИЛАКТИКА
По статистике смертность пациентов, страдающих хроническим панкреатитом, в 3,6 раз выше, чем в общей популяции. Продолжение злоупотребления спиртными напитками сокращает выживаемость на 60%. Отказ от алкоголя и курения и правильно подобранное лечение замедляют прогрессирование заболевания, улучшают качество жизни больных.
Интересное:
Читайте также:
Желудочно-кишечное кровотечение (ЖКК)
Желудочно-кишечное кровотечение (ЖКК) — опасное состояние, при котором кровь «выливается» в полый орган ЖКТ (в кишку или желудок). Проявляется чаще всего… читать целиком »

Атрезия пищевода
При атрезии пищевода новорождённому требуется экстренная операция в течение первых 36 часов жизни. читать целиком »
Папиллит
Зуд и дискомфорт после похода в туалет, ощущение инородного тела в заднем проходе – это может быть папиллит читать целиком »
Пилоростеноз
Пилоростеноз обозначает приобретенное (у взрослых) или врожденное (у младенцев) нарушение проходимости привратника (выходного отдела желудка), обусловленное… читать целиком »
Хронический колит
Хронический колит – хронический воспалительный процесс в кишечнике. Причины и виды колита, диета, рекомендуемые медикаменты. читать целиком »
Прокталгия
Прокталгия- заболевание прямой кишки, характеризующееся режущими болями. На данный момент причины, симптомы и течение заболевания изучены не полностью.… читать целиком »
Источник
