Если гастрит холецистит панкреатит

Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. – 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. – 2004
Источник
Панкреатит – заболевание воспалительного характера, возникшее вследствие воспаления поджелудочной железы. Панкреатит бывает двух видов – острый и хронический. В зависимости от характера болезни, необходимо подобрать правильное питание, которое поможет снять болевой синдром и предотвратит повторные приступы.
Питание при остром панкреатите
При обострении панкреатита необходимо соблюдать комплекс правил, которые направлены на восстановление функций поджелудочной железы. В зависимости от степени тяжести протекания панкреатита в острой форме лечение должно проходит в стационаре либо амбулаторно, но обязательно под наблюдением врача. Первые двое суток необходимо придерживаться строгого голодания, разрешается только пить воду без газа. На третий день можно начинать принимать пищу маленькими порциями, но только низкокалорийные продукты, без соли. Категорически запрещено употребление жиров. Затем врач прописывает диету.
Список продуктов, которые можно есть при остром панкреатите:
- овощной бульон,
- обезжиренный творог,
- некрепкий чай, молоко и кефир с низким процентом жирности, натуральные соки, но только разбавленные водой,
- нежирную рыбу и говядину, курицу,
- еду, приготовленную на пару.
Продукты, которые противопоказано употреблять:
- газированные напитки, кофе, соки с содержанием красителей, алкогольные напитки,
- хлебобулочные и кондитерские изделия,
- макаронные изделия.
Примерное меню на неделю
Для того чтобы наладить выработку ферментов и не вызывать перенапряжение поджелудочной железы, нужно соблюдать диету. Для того чтобы было проще соблюдать диету необходимо распределить примерный рацион на неделю. При хроническом панкреатите употреблять можно такие продукты:
- молочные продукты с самым низким процентом жирности,
- различные крупы,
- овощи, приготовленные на пару, за исключением капусты и бобовых,
- сухарики либо черствый хлеб,
- постное мясо птицы, рыба, говядина,
- употребление сладостей и сахаросодержащих продуктов необходимо свести к минимуму,
- тушенная или отварная пища,
- необходимо ограничить употребление соли по максимуму.
Холецистит
Холецистит – заболевание, при котором воспаляется желчный пузырь. Одной из наиболее распространенных причин возникновения болезни является неправильное питание. Холецистит может протекать как в острой, так и в хронической форме. Правильное подобранная диета поможет устранить воспаление, и нормализовать выделение желчи.
Режим питания при острой форме
При остром течении холецистита лечение должно начинаться с трехдневного голодания, при этом необходимо соблюдать питьевой режим. В этот период необходимо пить теплую жидкость около двух литров в день. Пить лучше всего небольшими глотками, но часто. Полезно употребление травяных отваров. Также разрешается пить негазированную минеральную воду и некрепкий чай. Затем понемногу вводится перетертая пища. С уменьшением симптомов холецистита и улучшением состояния список питания понемногу расширяется: сухарики, нежирный творог, любые овощи, мясо должны быть приготовлены на пару и перетерты. После того как острый период холецистита стих, необходимо продолжать соблюдать диету как минимум в течение месяца, но она более щадящая, чем при хроническом течении болезни. Составление примерного меню на неделю поможет упростить соблюдение диеты.
Примерное меню на неделю при хроническом течении болезни
Основным принципом лечения при холецистите является соблюдение диеты. Правильное питание поможет разгрузить желчный пузырь.
Список разрешенных продуктов:
- различные каши: манка, гречка, овсянка, обязательно должны быть разваренными,
- некрепкий чай, отвар шиповника, компоты, отвар шиповника,
- кефир, творог, сыры — обязательно нежирные,
- вегетарианские супы, желательно перетертые,
- сухарики, несладкое печенье, черствый или ржаной хлеб,
- яичный белок и омлет из него,
- салат, огурцы, картофель, морковь,
- мясо курицы, говядина, телятина, нежирные сорта рыбы, некоторые морепродукты.
Гастрит
Гастрит – это воспалительное заболевание слизистой оболочки желудка.
В случае, когда воспаление распространяется и на двенадцатиперстную кишку развивается гастродуоденит.
Общие правила питания
При гастрите и гастродуодените следует придерживаться нескольких основных правил в питании:
- Употреблять перетертую или измельченную пищу.
- Жидкости и еду подогревать до комнатной температуры.
- Питание должно быть частым от четырех до шести раз в день.
- Отказаться от жареного.
Список разрешенных продуктов:
- крупы,
- отвар шиповника; слабый чай, компоты и кисели,
- макаронные изделия,
- перетертые супы,
- яйца,
- сухарики, черствый хлеб, не сдобная выпечка,
- свежие или запеченные фрукты,
- молочные продукты,
- нежирные сорта мяса, вареная колбаса, рыба, птица,
- овощи и зелень,
- сахар, варенье, мед.
Главными задачами диеты при гастрите и гастродуодените является нормализация функционирования пищеварительного тракта и предотвращение обострений.
В лечении заболеваний желудочно-кишечного тракта самое главное – это диета. Правильное питание является обязательным условием комплексного лечения. Лечебная диета поможет смягчить протекание болезни, а также избежать обострений и предупредить развития других заболеваний.
Похожие записи
Источник
Опубликовано: 15 октября 2014 в 10:28
 Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит и панкреатит являются воспалениями, в первом случае стенки желудка, во втором – поджелудочной железы. Оба они имеют хроническую форму и периоды обострений, очаги воспаления, схожие симптомы.
Гастрит, холецистит, панкреатит: общие симптомы
Симптомы трех болезней возникают сразу, общими являются признаки:
- чередование слюноотделения и сухости во рту
- головокружение
- слабость, апатия, беспокойство
- тошнота и рвота
Постоянное воспаление превращает болезнь в хроническую, сочетание двух резко увеличивает вероятность смерти. Собранные вместе, три заболевания гарантируют долгое трудное лечение. Все органы склонны к саморазрушению, поскольку в них присутствуют ферменты, занимающиеся перевариванием продуктов питания.
Диагностика гастрита, холецистита, панкреатита
 Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
Диагностика зависит от используемых методик, оборудования, основывается на опыте врачей. Все существующие методы делятся на:
- рентгеноскопию
- УЗИ
- биопсию
- ФГДС
- томографию
Биопсия и ФГДС не используются для исследования поджелудочной железы и желчного, зато, дают отличную картину состояния желудка. Опасен гастрит кровотечением, перерастающем либо в язву, либо в рак. Холецистит диагностируют и лечат биорезонансным методом, не требующим вскрытия кожного покрова, дающим максимальный эффект.
Лечение гастрита и панкреатита традиционное
Голодание в момент обострения традиционно для всех трех болезней (исчезновения симптомов является сигналом к началу осторожного питания по жесткой диете). Витаминные препараты, восстановители слизистой, спазмолитики, антимикробные лекарства помогают желудку. В зависимости от кислотности, ее уменьшают или стимулируют оставшиеся железы, в том числе, поджелудочную.
Лечение гастрита и панкреатита инновационное
Дозы антибиотиков назначает врач, так же, как блокаторы и ингибиторы – метронидазол, кларитромицин, ранитидин и омепразол, соответственно. К новым методикам относится биорезонансная, терапия, основанная на подавлении колебаний больных органов и клеток, замене их колебаниями с вызыванием резонанса клеток здоровых. Терапия производится тем же оборудованием, что и диагностика, позволяя сокращать время лечения и увеличивая его эффективность. Гастрит и поджелудочная железа нуждаются в одинаковой профилактике, что существенно облегчает жизнь пациентам.
Хронический гастрит и панкреатит
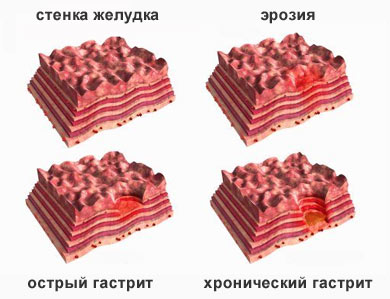 Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Гастрит – воспаление слизистой желудка, которое может быть острым и хроническим. Его характерные симптомы – острые или ноющие, тупые боли в подложечной области живота. Кроме того, отмечается тошнота, рвота, отсутствие аппетита, отрыжка, вздутие живота. У больного появляется слабость, головокружение, чувство переполненности после еды, снижение веса, неприятный привкус во рту. Стул неустойчивый, со склонностью к поносам.
Панкреатит – воспаление поджелудочной железы, которое также может быть острым и хроническим. Проявляется сильными болями в животе с иррадиацией в область спины, появляющимися после приема пищи или независимо от нее. Заболевание проявляется лихорадкой, тошнотой, резкими приступами рвоты, отрыжкой, слабостью, снижением аппетита, массы тела, отвращением к жирной пище. Характерными симптомами является кашеобразный, зловонный стул, чередование поноса и запора, повышенное слюноотделение.
Как отличить симптомы гастрита от панкреатита?
 Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Хронический гастрит и панкреатит, во многом, имеют схожие симптомы. Из-за близкого расположения органов можно не сразу отличить, какой именно из них воспалился. Однако различия есть, и они касаются, прежде всего, места локализации боли. При гастрите они возникают в центральной верхней части живота, проявляются в виде спазмов, колик, или бывают тупыми, ноющими. А при панкреатите их характер опоясывающий, постоянный и схваткообразный, и проявляются они интенсивнее, продолжительнее. Если воспаление захватило головку поджелудочной железы, боли будут отмечаться в верхней правой части эпигастральной области. При поражении тела они локализуются с левой верхней части живота, если захвачен хвост, болеть будет в левом подреберье. Кроме того, болевой синдром может иррадиировать в область спины и грудной клетки.
Также при этих заболеваниях можно четко проследить связь возникновения боли с приемом пищи. Как правило, при гастрите она возникает сразу после еды, особенно при заболевании с повышенной кислотностью. В основном, гастрит обостряется при нарушении диеты. При панкреатите связь с приемом пищи не столь очевидна, болевой синдром может возникнуть спустя несколько часов, а при приеме алкоголя даже и через сутки.
Естественно, по этим симптомам можно приблизительно оценить, какой именно орган воспалился. Наиболее точно определить и отличить заболевания помогут клинические и инструментальные методы диагностики.
Источник
Консультация терапевта высшей квалификационной категории с первичным назначением лечения
1600 руб.
Болезни ЖКТ — желудочно-кишечного тракта — поражают людей с ослабленным иммунитетом и наследственной предрасположенностью, а также тех, кто не привык следить за питанием, злоупотребляет алкоголем и табаком. Заболевания встречаются в острой и хронической форме, всегда сопровождаются неприятными симптомами, а в ряде случаев сильными нестерпимыми болями. Конечно, при своевременном обращении к терапевту риск развития любой болезни ЖКТ можно свести к нулю.
Если вы страдаете гипертонией или ишемической болезнью сердца, запишитесь на прием к терапевту в ближайшую клинику «Диамед» по телефонам:
- Клиника на Щелковской 8 (495) 221-21-14
- Клиника в Текстильщиках 8 (499) 322-23-97
- Клиника в Марьиной Роще 8 (495) 221-21-16
- Клиника в Митино 8 (495) 212-90-47
Терапевты в наших клиниках имеют обширный опыт лечения заболеваний желудочно-кишечного тракта. Наблюдения у специалистов в наших клиниках гарантирует вам своевременное эффективное лечение и все необходимые диагностические процедуры. Вы сможете сдать полный комплекс анализов, сделать УЗИ брюшной полости, сделать дыхательный тест на Хеликобактер пилори. В клинике в Митино вы сможете сделать гастроскопию. Запишитесь на прием прямо сейчас.
Болезни ЖКТ
В клиниках «Диамед» проводится эффективное лечение следующих заболеваний желудочно-кишечного тракта:
- гастрит
- язвенная болезнь желудка и двенадцатиперстной кишки
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- жировой гепатозд
- дискинезия желчевыводящих путей
- дискинезия кишечника
- холецистит
- хронический панкреатит
Гастрит
Это заболевание является одним из самых распространенных болезней ЖКТ. Еще в недавнем прошлом специалисты говорили о том, что гастрит вызывают стрессы и неправильное, нерегулярное питание.
Сейчас специалисты говорят о том, что болезнь вызывают бактерии Helicobacter pylori. Эта инфекция необычайно распространена во всем мире. Если иммунная система ослаблена, начинается воспаление слизистой желудка, развивается гастрит. При отсутствии адекватного лечения, заболевание переходит в хроническую форму. Необходимо знать, что гастрит – серьезное заболевание, которое может привести к серьезным проблемам, например, нарушению всасывания полезных веществ, анемии, раку. При малейшем подозрении на развитие гастрита следует посетить терапевта.
Язвенная болезнь желудка и двенадцатиперстной кишки
При язве разрушается слизистая желудка или кишечника, повреждаются стенки органа. Данная болезнь ЖКТ образовывается из-за повышенной кислотности, большого количества соляной кислоты. К причинам, приводящим к язве, относят наследственные особенности, нарушения режима питания, стрессы, прием некоторых медикаментов. Существуют и другие факторы, провоцирующие язву, включая микроорганизмы хеликобактер.
Симптомы язвенной болезни:
- боль в подложечной области или в области желудка;
- тошнота;
- изжога;
- рвота;
- запоры.
Язва может приводить к серьезным осложнениям, таким, как кровотечение, прободение стенки органа, образование рубцов и опухолей и др. Лечение язвы желудка и двенадцатиперстной кишки должно проводиться специалистами. Помимо использования лекарственных средств необходимо по возможности уменьшить стрессовые факторы, исключить курение и употребление алкоголя, кофе и пищи, которая раздражает слизистую (острая, соленая, жирная, жареная).
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Данное заболевание – следствие рефлюкса, который, в свою очередь, представляет собой заброс содержимого желудка или двенадцатиперстной кишки в пищевод. При этом могут повреждаться гортань, слизистая пищевода, трахея, глотка и др.
Причины возникновения ГЭРБ:
- уменьшение тонуса сфинктера пищевода;
- увеличение внутрибрюшного давления;
- быстрое или излишнее употребление пищи;
- диафрагмальная грыжа и др.
Изжога, одинофагия, дисфагия – ярко выраженные симптомы ГЭРБ. Есть и прочие симптомы, в том числе и внепищеводные.
При подозрении на ГЭРБ следует проконсультироваться в терапевтом. Только он может поставить точный диагноз и определить, каким должно быть лечение. Лечение ГЭРБ необходимо осуществлять под наблюдением врача. Главная задача терапии – избежать осложнений: появления рубцов, эрозий, язв и пр.
Жировой гепатоз
Жировой гепатоз представляет собой процесс дистрофии печени. Такое состояние возникает, когда скапливается большое количество жиров в печени. Как и многие другие, эта болезнь ЖКТ во многом является результатом нарушений питания.
Патологические изменения печени обратимы. При нормализации питания орган начинает худеть, как и весь организм в целом.
Существуют и прочие причины развития ожирения печени: воздействие лекарственных препаратов, сахарный диабет, гипертензия, атеросклероз и др. Наследственная предрасположенность также играет большую роль в развитии данного заболевания.
Лечение жирового гепатоза назначается врачом на основании полного обследования. Хорошие результаты приносит медикаментозное лечение и фитотерапия при обязательном соблюдении диеты.
Дискинезия желчевыводящих путей
Болезнь возникает, когда отток желчи нарушается. К факторам риска относят генетическую предрасположенность, нарушения питания, стрессы, тяжелые физические нагрузки, недостаток движения, присутствие паразитов и пр.
Заболевание проявляется сухостью во рту, болезненными ощущениями, тошнотой, и др. Все это говорит о том, что пищеварение нарушено. В некоторых случаях желчь производится в норме, но не попадает в достаточном объеме в кишку.
Поставить диагноз может исключительно терапевт гастроэнетролог, причем, на основе комплексного обследования. Лечение дискинезии желчевыводящих путей требует обязательно участия специалистов. Следует следить за питанием, возможно употребление минеральной воды по рекомендации врача. Пациентам показана физиотерапия. Принимать лекарства следует лишь по рецепту доктора. При отсутствии своевременного лечения могут возникнуть осложнения: холецистит, холангит, авитаминоз, анемия и др.
Дискинезия кишечника
Данная болезнь ЖКТ возникает в результате нарушений двигательных функций кишечника. При этом орган перестает нормально функционировать. Дискензия кишечника проявляет себя болезненными ощущениями в области живота, которые могут иметь различную локализацию и интенсивность. Пациенты могут отмечать, что интенсивность болевых ощущений усиливается после еды и в результате воздействия стрессовых факторов. Диагностику и лечение дискинезии кишечника следует доверять профессионалам.
Холецистит
Холецистит представляет собой воспалительное заболевание желчного пузыря. Как и некоторые другие болезни ЖКТ, холецистит связывают с низкой недостаточной подвижностью, характером питания, эндокринными нарушениями. Интересно, что женщины страдают от данной болезни чаще мужчин. К причинам появления холецистита относят инфекции, дискинезию желчевыводящих путей, аномалии развития желчного пузыря, дисхолию, генетическую предрасположенность и др.
Холецистит часто принимает хроническую форму. При отсутствии должного лечения возникают различные осложнения. Вот почему при подозрении на холецистит обращаться к доктору нужно незамедлительно.
Хронический холецистит проявляет себя болями в правом или левом подреберье, а также верхней части живота. При холецистите наблюдаются проблемы с сердцебиением, солярный синдром, тошнота, рвота, кожный зуд, невротические синдромы и пр. Симптомы различны и многообразны, поэтому диагноз может поставить только квалифицированный врач – терапевт или гастроэнтеролог.
Лечение холецистита назначается по результатам анализов. Оно включает антибактериальное лечение. Кроме того, назначается симптоматическое лечение в зависимости от индивидуальных особенностей пациента и тяжести заболевания. Пациентам, страдающим от холецистита, показаны лечебное питание, санаторно-курортное лечение, соблюдения режима, физиотерапия (УВЧ, индуктотермия, электрофорез с бромом и др.). Неправильное лечение нередко приводит к осложнениям и даже утрате работоспособности.
Хронический панкреатит
Это заболевание поджелудочной железы, в результате которой происходит отмирание железистой ткани органа. При этом железа хуже выполняет свои функции. При отсутствии лечения болезнь прогрессирует, развивается истощение ткани.
Среди причин развития заболевания и употребление алкоголя, и патология сфинктера Одди, и генетическая предрасположенность, и нарушения обмена веществ, и инфекционные процессы, и травмы, и отравления, и множество прочих факторов.
Прогрессирует болезнь медленно. При этом поджелудочная железа все хуже справляется со своей работой. Время от времени болезнь затихает, но вскоре напоминает о себе вновь.
Симптомы этой болезни ЖКТ многообразны, что осложняет постановку точного диагноза. Для уточнения проводится широкий комплекс диагностических исследований. Лечение хронического панкреатита должно проводиться гастроэнтерологом или терапевтом, самолечение исключено и приведет к усугублению заболевания. Больным показаны диета и медикаментозное лечение.
Болезни ЖКТ требуют своевременного лечения. Только обращение к терапевту и эффективное лечение помогут избежать хронической формы большинства заболеваний и избавят вас от неприятных симптомов.
Источник
