Оперативные доступы при остром панкреатите

Оглавление темы “Лечение панкреатита. Острый холецистит.”:
1. Диагностические и лечебные аспекты острого панкреатита. Первая неделя панкреатита.
2. Панкреонекроз. Вторая неделя острого панкреатита.
3. Третья неделя острого панкреатита. Панкреатический абсцесс. Чрескожное дренирование.
4. Операция при остром панкреатите. Техника операции при остром панкреатите.
5. Три главных оперативных подхода при остром панкреатите.
6. Практически важные моменты операции при остром панкреатите.
7. Острый холецистит. Острый калькулезный холецистит.
8. Сопутствующая желтуха при остром холецистите. Консервативное лечение острого холецистита.
9. Хирургическое лечение острого холецистита. Экстренная холецистэктомия. Ранняя холецистэктомия.
10. Показания к экстренной холецистэктомии. Острый холецистит при циррозе печени.
Операция при остром панкреатите. Техника операции при остром панкреатите.
Хирургическое вмешательство по поводу инфицированного или неинфицированного панкреонекроза не имеет существенных различий и заключается в удалении некротизированных тканей. (Надеемся, что у вас не возникает слишком много поводов для операций при стерильном панкреонекрозе?)
Ключевые вопросы оперативного пособия:
• Время— ранняя или поздняя операция.
• Доступ —- чрез- или забрюшинный.
• Техника — резекция железы или удаление некротической ткани (некрэктомия).
• Завершение операции — закрытое или открытое (лапаростомия) ведение.
• Послеоперационное ведение — с продолжительной ирригацией панкреатического ложа или без нее.
• Повторная операция — плановая или срочная.
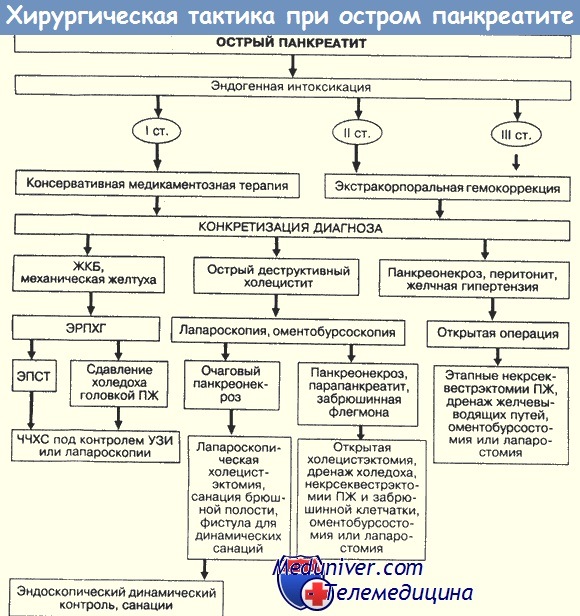
Вы можете достичь зоны некроза через фронтальный, чрезбрюшинный доступ или внебрюшинно — через разрез боковой стенки живота. Последнее предохранит брюшную полость от контаминации и уменьшит количество раневых осложнений, но эта техника «вслепую» чревата высоким риском повреждения ободочной кишки и ретроперитонеальной геморрагией.
Кроме того, указанный доступ затрудняет обнажение поджелудочной железы и некрэктомию. Мы предпочитаем длинный чрезбрюшинный поперечный разрез (шевронообразный) который обеспечивает достаточный доступ ко всей брюшной полости. Срединная лапаротомия также дает адекватный доступ, но манипуляции мовут быть затруднены предлежащей тонкой кишкой, особенно при планируемой повторные операции или при необходимости лапаростомии.
Внебрюшинные доступы приобретают значение в тех редких случаях, когда процесс локализуется в области хвоста, левых отделов железы или в области головки справа. Чаще всего эти доступы используют для удаления некротизированных жировых секвестров во время последующих повторных операций.
Ваши основные цели при операции:
– Эвакуировать некротические и инфицированные субстраты.
– Дренировать токсические продукты процесса.
– Предотвратить дальнейшее накопление этих продуктов.
– Избежать повреждения соседних органов и сосудистых структур.
Подчеркнем, что инфицированный панкреонекроз коренным образом отличается от других видов хирургической инфекции, с которыми вы встречаетесь, так как этот некроз склонен к прогрессированию, несмотря на заведомо адекватную очистку от некротизированных тканей и дренирование сальниковой сумки.
– Также рекомендуем “Три главных оперативных подхода при остром панкреатите.”
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Поджелудочная железа – орган уникальный в том плане, что она является одновременно железой внешней и внутренней секреции. В ней вырабатываются ферменты, необходимые для пищеварения и поступающие по выводным протокам в кишечник, а также гормоны, которые поступают непосредственно в кровь.
Поджелудочная железа расположена в верхнем этаже брюшной полости, непосредственно позади желудка, забрюшинно, довольно глубоко. Условно разделяется на 3 части: головку, тело и хвост. Она прилежит ко многим важным органам: головку огибает двенадцатиперстная кишка, задняя ее поверхность тесно прилежит к правой почке, надпочечнику, аорте, верхней и нижней полым венам, многим другим важным сосудам, селезенке.

строение поджелудочной железы
Поджелудочная железа – уникальный орган не только в плане своей функциональности, но и в плане строения и расположения. Это паренхиматозный орган, состоящий из соединительной и железистой ткани, с густой сетью протоков и сосудов.
Кроме этого, можно сказать, что орган этот мало понятен в плане этиологии, патогенеза, и, соответственно, лечения поражающих его заболеваний (особенно это касается острого и хронического панкреатита). Врачи всегда насторожено относятся к таким пациентам, так как течение заболеваний поджелудочной железы никогда невозможно предсказать.
Такая структура этого органа, а также его неудобное положение делают его чрезвычайно неудобным для хирургов. Любое вмешательство в этой области чревато развитием многих осложнений – кровотечений, нагноений, рецидивов, выхода агрессивных ферментов за пределы органа и расплавление окружающих тканей. Поэтому можно сказать, что оперируется поджелудочная железа только по жизненным показаниям – когда ясно, что никакие другие методы не могут облегчить состояние больного или предотвратить его гибель.
Показания к хирургическому вмешательству
- Острое воспаление с панкреонекрозом и перитонитом.
- Некротический панкреатит с нагноением (абсолютное показание для экстренной операции).
- Абсцессы.
- Травмы с кровотечением.
- Опухоли.
- Кисты и псевдокисты, которые сопровождаются болями и нарушением оттока.
- Хронический панкреатит с выраженным болевым синдромом.
Виды операций на поджелудочной железе
- Некрэктомия (удаление омертвевших тканей).
- Резекция (удаление части органа). Если необходимо удаление головки, проводится панкреатодуоденальная резекция. При поражении хвоста и тела – дистальная резекция.
- Тотальная панкреатэктомия.
- Дренирование абсцессов и кист.
Операции при остром панкреатите

Нужно сказать, что единых критериев для показаний к операции при остром панкреатите нет. Но есть несколько грозных осложнений, где хирурги едины во мнении: невмешательство неминуемо приведет к смерти больного. К хирургическому вмешательству прибегают при :
- Инфицированном панкреонекрозе (гнойном расплавлении тканей железы).
- Неэффективности консервативного лечения в течение двух суток.
- Абсцессах поджелудочной железы.
- Гнойном перитоните.
Нагноение панкреонекроза – это самое грозное осложнение острого панкреатита. При некротическом панкреатите встречается в 70% случаев. Без радикального лечения (операции) смертность приближается к 100%.
Операция при инфицированном панкреонекрозе – это открытая лапаротомия, некрэктомия (удаление омертвевших тканей), дренирование послеоперационного ложа. Как правило, очень часто (в 40% случаев) возникает необходимость повторных лапаротомий через определенный промежуток времени для удаления повторно образующихся некротизированных тканей. Иногда для этого брюшную полость не ушивают (оставляют открытой), при риске кровотечений место удаления некроза временно тампонируют.
Однако в последнее время операцией выбора при данном осложнении является некрэктомия в сочетании с интенсивным послеоперационным лаважем: после удаления некротических тканей в послеоперационном поле оставляют дренажные силиконовые трубки, через которые проводится интенсивное промывание антисептиками и растворами антибиотиков, с одновременной активной аспирацией (отсасыванием).
Если причиной острого панкреатита стала желчнокаменная болезнь, одновременно проводится холецистэктомия (удаление желчного пузыря).

слева: лапороскопическая холецистэктомия, справа: открытая холецистэктомия
Малоинвазивные методы, такие как лапароскопическая операция, при панкреонекрозе не рекомендована. Она может проводиться только как временная мера у очень тяжелых больных для уменьшения отека.
Абсцессы поджелудочной железы возникают на фоне ограниченного некроза при попадании инфекции или в отдаленном периоде при нагноении псевдокисты.
Цель лечения, как и любого абсцесса – вскрытие и дренирование. Операция может быть проведена несколькими способами:
- Открытый метод. Проводится лапаротомия, вскрытие абсцесса и дренирование его полости до полного очищения.
- Лапароскопическое дренирование: под контролем лапароскопа производится вскрытие абсцесса, удаление нежизнеспособных тканей, и постановка дренажных каналов, так же, как при обширном панкреонекрозе.
- Внутреннее дренирование: вскрытие абсцесса производится через заднюю стенку желудка. Такую операцию можно выполнить или лапаротомическим доступом, или лапароскопически. Результат – выход содержимого абсцесса происходит через сформированный искусственный свищ в желудок. Киста постепенно облитерируется, свищевое отверстие затягивается.
Операции при псевдокистах поджелудочной железы
Псевдокисты в поджелудочной железе образуются после разрешения острого воспалительного процесса. Псевдокиста- это полость без сформировавшейся оболочки, заполненная панкреатическим соком.

Псевдокисты могут быть достаточно больших размеров (более 5 см в диаметре), опасны тем, что:
- Могут сдавливать окружающие ткани, протоки.
- Вызывать хронические боли.
- Возможно нагноение и формирование абсцесса.
- Содержимое кисты, содержащее агрессивные пищеварительные ферменты, может вызвать эрозию сосудов и кровотечение.
- Наконец, киста может прорваться в брюшную полость.
Такие большие кисты, сопровождающиеся болями или сдавлением протоков, подлежат оперативному удалению или дренированию. Основные виды операций при псевдокистах:
- Чрезкожное наружное дренирование кисты.
- Иссечение кисты.
- Внутреннее дренирование. Принцип – создание анастомоза кисты с желудком или петлей кишки.
Резекция поджелудочной железы
Резекция – это удаление части органа. Резекция поджелудочной железы производится чаще всего при поражении ее опухолью, при травмах, реже – при хроническом панкреатите.
В силу анатомических особенностей кровоснабжения поджелудочной железы удалить можно одну из двух частей:
- Головку вместе с двенадцатиперстной кишкой (так как они имеют общее кровоснабжение).
- Дистальный отдел (тело и хвост).
Панкреатодуоденальная резекция
Довольно распространенная и хорошо отработанная операция (операция Уиппла). Это удаление головки поджелудочной железы вместе с огибающей ее двенадцатиперстной кишкой, желчным пузырем и частью желудка, а также расположенными рядом лимфоузлами. Производится чаще всего при опухолях, расположенных в головке поджелудочной железы, раке фатерова сосочка, а также в некоторых случаях при хроническом панкреатите.

Кроме удаления пораженного органа вместе с окружающими тканями очень важным этапом является реконструкция и формирование оттока желчи и панкреатического секрета из культи поджелудочной железы. Этот отдел пищеварительного тракта как бы собирается заново. Создаются несколько анастомозов:
- Выходного отдела желудка с тощей кишкой.
- Протока культи поджелудочной железы с петлей кишечника.
- Общего желчного протока с кишкой.
Существует методика вывода панкреатического протока не в кишечник, а в желудок (панкреатогастроанастомоз).
Дистальная резекция поджелудочной железы
Проводится при опухолях тела или хвоста. Нужно сказать, что злокачественные опухоли этой локализации почти всегда неоперабельны, так как быстро прорастают в сосуды кишечника. Поэтому чаще всего такая операция проводится при доброкачественных опухолях. Дистальная резекция обычно проводится вместе с удалением селезенки. Дистальная резекция в большей степени связана с развитием в послеоперационном периоде сахарного диабета.

Дистальная резекция поджелудочной железы (удаление хвоста поджелудочной железы вместе с селезенкой)
Иногда объем операции нельзя предсказать заранее. Если при осмотре выявляется, что опухоль очень распространилась, возможно полное удаление органа. Такая операция называется тотальная панкреатэктомия.
Операции при хроническом панкреатите
Оперативное вмешательство при хроническом панкреатите проводится только как метод облегчения состояния пациента.
-
 Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой).
Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой). - Резекция и дренирование кист.
- Резекция головки при механической желтухе или стенозе двенадцатиперстной кишки.
- Панкреатэктомия (при выраженном стойком болевом синдроме, механической желтухе) при тотальном поражении органа.
- При наличии камней в протоках поджелудочной железы, препятствующих оттоку секрета или вызывающих сильные боли может проводиться операция вирсунготомии (рассечения протока и удаления камня) или дренирование протока выше уровня обструкции (панкреатоеюноанастомоз).
Предоперационный и послеоперационный периоды
Подготовка к операции на поджелудочной железе мало чем отличается от подготовки к другим операциям. Особенность состоит в том, что операции на поджелудочной железе проводятся в основном по жизненным показаниям, то есть только в тех случаях, когда риск невмешательства намного превышает риск самой операции. Поэтому и противопоказанием для таких операций является только очень тяжелое состояние пациента. Операции на поджелудочной железе проводятся только под общим наркозом.

После операции на поджелудочной железе первые несколько суток проводится парентеральное питание (питательные растворы вводятся через капельницу в кровь) или же во время операции устанавливается кишечный зонд и специальные питательные смеси вводятся через него сразу в кишечник.
Через три дня возможно сначала питье, затем протертая полужидкая пища без соли и сахара.
Осложнения после операций на поджелудочной железе
- Гнойные воспалительные осложнения – панкреатиты, перитониты, абсцессы, сепсис.
- Кровотечения.
- Несостоятельность анастомозов.
- Сахарный диабет.
- Нарушения переваривания и всасывания пищи – синдром мальабсорбции.
Жизнь после резекции или удаления поджелудочной железы
Поджелудочная железа, как уже было сказано, очень важный и уникальный орган для нашего организма. В ней вырабатывается целый ряд пищеварительных ферментов, а также только поджелудочная железа производит гормоны, регулирующие углеводный обмен – инсулин и глюкагон.
Однако нужно отметить, что и та и другая функция этого органа может быть с успехом компенсирована заместительной терапией. Человек не сможет выжить, например, без печени, но без поджелудочной железы при правильном образе жизни и адекватно подобранном лечении, он вполне может жить долгие годы.
Какие правила жизни после операций на поджелудочной железе (особенно это касается резекции части или всего органа)?
-
 Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.
Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира. - Абсолютное исключение алкоголя.
- Прием ферментных препаратов в кишечнорастворимой оболочке, назначенных врачом.
- Самоконтроль уровня сахара крови. Развитие сахарного диабета при резекции части поджелудочной железы – совсем не обязательное осложнение. По разным данным, оно развивается в 50% случаев.
- При установлении диагноза сахарного диабета – инсулинотерапия по схемам, назначенным эндокринологом.
Обычно в первые месяцы после операции организм приспосабливается:
- Пациент, как правило, теряет в весе.
- Ощущается дискомфорт, тяжесть и боли в животе после приема пищи.
- Наблюдается частый жидкий стул (обычно после каждого приема пищи).
- Отмечается слабость, недомогание, симптомы авитаминоза из-за нарушения всасывания и ограничений в диете.
- При назначении инсулинотерапии первое время возможны частые гипогликемические состояния (поэтому рекомендуется уровень сахара держать выше нормальных величин).
Но постепенно организм приспосабливается к новым условиям, пациент также обучается саморегуляции, и жизнь в конце концов входит в нормальную колею.
Видео: лапароскопическая дистальная резекция поджелудочной железы
Видео: заболевания поджелудочной железы, при которых необходима операция
Источник
Хирургическое лечение острого панкреатита. Принципы
Хирургическое лечение в стадии токсемии и парапанкреатического инфильтрата у больных пожилого и старческого возраста следует считать тактической ошибкой.
Особое внимание хирургов в настоящее время направлено на ситуации, когда первичная консервативная терапия панкреонекроза не приводит к желаемому результату и сопровождается ухудшением состояния больных. Предлагаемое при этом хирургическое лечение (лапаротомия) у лиц преклонного возраста приводит к летальному исходу в 100% случаев.
Несмотря на успехи в анестезиологии и реаниматологии, активную хирургическую тактику при стерильном панкреонекрозе даже при органосохраняющих вмешательствах у соматически отягощенных больных следует считать неоправданной. Исключение составляют вынужденные операции, показанием к которым служат аррозивные внутрибрюшные, профузные желудочно-кишечные кровотечения и гнойный перитонит.
При верификации инфицированного панкреонекроза и формировании гнойных очагов, гнойного перитонита показания к хирургическому лечению становятся абсолютными, а проводимый комплекс лечебных мероприятий до операции служит подготовкой к хирургическому вмешательству.
К ним следует отнести малоинвазивные вмешательства (пункционные и дренирующие), открытые операции и сочетанное лечение. При пункционных вмешательствах используется местная анестезия и внутривенный наркоз. Для обширных ревизий (лапаротомии, люмботомии) требуется, как правило, эндотрахеальный наркоз.
Доступ и объем хирургического вмешательства определяются распространенностью гнойного процесса и его характером (инфицированная киста, абсцесс, флегмона клетчаточных пространств). Чрезвычайно важно определение топической диагностики очага на основании комплексного обследования.
В настоящее время основными хирургическими доступами при лечении инфицированного панкреонекроза считаются срединная лапаротомия, мини-лапаротомия, внебрюшинный (люмботомия) и двухподреберный доступы.
Срединная лапаротомия и трансректальные доступы, как правило, используются в экстренных ситуациях.
Срединная мини-лапаротомия применяется для доступа к сальниковой сумке, через желудочно-ободочную связку и для формирования оментобурсостомы путем подшивания краев lig. gastrocolicum к брюшной стенке.
Оментобурсостомия дает возможность осуществлять динамический контроль состояния поджелудочной железы и парапанкреатической клетчатки. Данный вид оперативного вмешательства целесообразно применять при локализованном поражении парапанкреатическои клетчатки и очагах, расположенных в пределах сальниковой сумки.
При локализованном поражении забрюшинной клетчатки оправданы внебрюшинные доступы: люмботомия и передне-боковой. При массивном инфицировании забрюшинной клетчатки оправдан двухподреберный внутрибрюшинный доступ с мобилизацией ободочной кишки, обеспечивающий широкий доступ к поджелудочной железе и клетчаточным пространствам. При жидкостных очагах различной локализации у больных пожилого и старческого возраста оправдано использование дренирующих манипуляций, проводимых под визуальным ультразвуковым контролем.
При кистах и абсцессах данная методика позволяет достичь весьма обнадеживающих результатов.
В настоящее время пункционное дренирование может быть окончательным вариантом лечения, а при его неэффективности становится первым этапом санации последующей операцией. В этом случае эвакуация жидкого гноя способствует уменьшению интоксикации, после чего операция у соматически отягощенных пациентов производится в более благоприятных клинических условиях.
При чрескожном дренировании предпочтителен внебрюшинный (транслюмбальный) доступ к очагу. После установления дренажа проводится рентгенологическая фистулография для оценки распространенности поражения, выявления кишечных и панкреатических свищей.
Помимо внебрюшинного доступа визуальный контроль позволяет направленно провести пункционное дренирование по оптимальной траектории.
Пункционное дренирование инфицированных очагов не приемлемо при апостематозном поражении поджелудочной железы и забрюшинной клетчатки.
При наличии секвестров в очаге у больных пожилого и старческого возраста может быть использована методика чресфистульной эндоскопической санации. Для обеспечения доступа производится либо бужирование дренажного канала, либо разрез по ходу дренажной трубки.
Окончательный этап этого варианта хирургического лечения — санация с помощью холедохоскопа и лапароскопа. При этом удаляются подвижные секвестры и нежизнеспособные ткани.
Лечебная видеоскопия может быть с успехом использована для динамической санации, ревизии очагов в послеоперационном периоде, в том числе после оментобурсостомии.
– Также рекомендуем “Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности”
Оглавление темы “Хирургическая патология поджелудочной железы”:
- Инструментальная диагностика острого панкреатита у пожилых. Методика
- Консервативное лечение острого панкреатита. Принципы
- Хирургическое лечение острого панкреатита. Принципы
- Хирургические вмешательства у больных инфицированным панкреонекрозом в пожилом возрасте. Особенности
- Результаты лечения инфицированного панкреонекроза. Исходы
- Трансплантация поджелудочной железы. Показания
- Требования к трансплантату поджелудочной железы. Подготовка доноров
- Техника изъятия поджелудочно-дуоденального комплекса. Принципы
- Селекция реципиентов поджелудочной железы. Принципы
- Техника трансплантации поджелудочной железы. Методики
Источник
