Пенетрация язвы желудка неотложная помощь
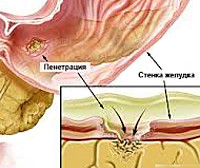
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.

Пенетрация язвы
Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:
- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения. Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
- Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов. Помимо врача-гастроэнтеролога для обследования больного с пенетрацией привлекают хирурга, онколога.
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.
- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Источник
Тактика врача
на амбулаторно-поликлиническом этапе
при осложнениях язвенной болезни:
Кровотечение
Язвенная болезнь
осложняется кровотечением у каждого
десятого больного. Язвы 12-перстной кишки
кровоточат в 4-5 раз чаще.
Основные симптомы:
1. Кровавая рвота
желудочное содержимое имеет вид кофейной
гущи (за счет соляно-кислого гематина)
Характерен симптом Бергмана (внезапное
исчезновение болевого синдрома)
2. Дегтеобразный
стул (мелена): черный, неоформленный,
блестящий, липкий.
3. Общие симптомы
острой кровопотери:
При кровопотере
400-500 мл (10 % ОЦК) может наблюдаться легкая
тошнота, сухость во рту, общая слабость,
тенденция к снижению артериального
давления.
Кровопотеря
700-1300 мл (15-25% ОЦК) вызывает развитие
компенсированного геморрагического
шока: бледность кожных покровов, сознание
не нарушено, тахикардия 90-100 ударов в
минуту, снижение артериального давления,
олигурия.
При кровопотере
1300-1800 мл (25-45% ОЦК) развивается
декомпенсированный обратимый
геморрагический шок: бледность и цианоз
кожи, одышка, тахикардия 120-140 ударов в
минуту, АД ниже 100 мм рт.ст., олигурия,
сознание сохранено.
Кровопотеря
2000-2500 мл (50 % ОЦК) вызывает развитие
декомпенсированного необратимого
геморрагического шока: отсутствие
сознания, одышка, кожа бледная, покрыта
липким потом, тахикардия более 140 ударов
в минуту, систолическое АД может не
определяться, олигоанурия.
Дополнительные
методы обследования:
1.Общий анализ
крови: снижение гемоглобина и эритроцитов.
2.ФГДС: является
основным методом диагностики.
3. ЭКГ: синусовая
тахикардия, экстрасистолия, возможно
снижение интервала ST книзу от изолинии,
у пожилых – ишемические изменения в
миокарде.
4. Рентгенография
органов грудной клетки: признаки отека
легких при тяжелой степени геморрагического
шока.
1.Неотложные
мероприятия:
-обеспечение
проходимости дыхательных путей (положение
на боку, введение назогастрального
зонда).
–пузырь со льдом
на область живота, внутрь – небольшие
кусочки льда;
-восстановление
ОЦК (переливание физиологического
раствора);
-эндоскопическая
электро-, диатермо- и лазерная коагуляция
кровоточащего сосуда;
-при невозможности
проведения ФГДС выполняют промывание
желудка ледяной водой, внутривенное
введение антисекреторных препаратов
(40 мг омепразола, 20 мг фамотидина 2-4 раза
в сутки), внутривенно капельно вводят
100,0-200,0 мл 5% раствора эпсилон-аминокапроновой
кислоты, внутривенно струйно 5,0-10,0 мл
10% раствора хлористого кальция.
2. Лечение основного
заболевания, вызвавшего кровотечение.
3. Профилактика
рецидива кровотечения: применение
антисекреторных препаратов (ИПП,
антациды, Н2-блокаторы), цитопротекторов
(вентер по 0,5-1,0г. 4 раза в сутки, де-нол
по 120 мг 4 раза в сутки).
Перфорация язвы
Типичная перфорация
язвы (в свободную брюшную полость).
1.Период болевого
шока:
-внезапно появляется
сильная, жестокая, «кинжальная» боль в
животе;
-вынужденное
положение (на спине или на боку с
приведенному к животу ногами);
-лицо больного
бледное с пепельно-цианотичным оттенком,
испарина на лбу, руки и ноги холодные;
-дыхание поверхностное
учащенное, брадикардия;
-«доскообразное»
напряжение передней брюшной стенки;
-положительный
симптом Щеткина-Блюмберга;
-симптом Жобера
(тимпанит над областью печени);
2. Период мнимого
благополучия (развивается через несколько
часов после перфорации):
-боли в животе
уменьшаются или исчезают;
-эйфория;
-язык и губы сухие;
-тахикардия,
снижение АД;
-напряжение передней
брюшной стенки, положительный симптом
Щеткина-Блюмберга, уменьшение печеночной
тупости, парез кишечника;
3. Развитие
перитонита.
Прикрытая перфорация
язвы. Выделяют 3 фазы:
1 фаза – прободение
язвы: кинжальная боль в эпигастрии,
локальное напряжение мышц передней
брюшной стенки.
2 фаза – затихание
клинической симптоматики: уменьшение
боли и напряжения мышц передней брюшной
стенки; характерно отсутствие газа в
свободной брюшной полости.
3 фаза – осложнения:
ограниченные абсцессы брюшной полости,
иногда – разлитой перитонит.
Дополнительные
методы обследования:
1.Общий анализ
крови: лейкоцитоз со сдвигом влево,
увеличение СОЭ;
2.Биохимический
анализ крови: повышение билирубина,
АЛТ;
3.Обзорная
рентгенография брюшной полости: наличие
газа в виде серпа под диафрагмой справа;
4.УЗИ органов
брюшной полости: воспалительный
инфильтрат в брюшной полости при
прикрытой перфорации или в забрюшинной
области при перфорации в эту зону;
5.ЭКГ: диффузные
изменения в миокарде.
Лечебная тактика:
Экстренная
госпитализация в хирургический стационар,
хирургическое лечение.
Пенетрация язвы
Клинические
проявления:
1. Боли в эпигастрии
становятся интенсивными и постоянными,
теряют суточный ритм и связь с приемом
пищи. При пенетрации в поджелудочную
железу боль иррадиирует в правую, реже
– в левую поясничную область, в спину,
или приобретает опоясывающий характер.
При пенетрации язвы желудка в малый
сальник боль иррадиирует вверх и вправо.
При пенетрации постбульбарной язвы в
брыжейку толстой кишки боль иррадиирует
вниз к пупку;
2. Выраженная
локальная болезненность и воспалительный
инфильтрат в проекции пенетрации;
3. Симптомы поражения
тех органов, в которые пенетрирует язва;
4. Субфебрильная
температура тела.
Дополнительные
методы обследования:
1. Общий анализ
крови: нейтрофильный лейкоцитоз,
ускоренное СОЭ;
2. ФГДС: круглые
или полигональные края язвы, возвышающиеся
в виде вала, глубокий кратер язвы;
3. Рентгеноскопия
желудка: увеличение глубины язвы,
ограничение подвижности зоны расположения
язвы;
4. Лапароскопия:
припаянность к желудку или к 12-перстной
кишке органа, в который пенетрировала
язва;
5. УЗИ органов
брюшной полости: изменение акустической
картины печени или поджелудочной железы.
Лечебная тактика:
Экстренная
госпитализация в хирургический стационар,
хирургическое лечение.
Стеноз привратника
и ДПК
1. Компенсированный
стеноз:
-чувство переполнения
в эпигастральной области после еды;
-изжога, отрыжка
кислым и рвота пищей, приносящая
облегчение;
-при рентгенологическом
исследовании определяется высоко
начинающаяся усиленная сегментирующая
перистальтика желудка, существенного
замедления опорожнения желудка нет.
2. Субкомпенсированный
стеноз:
-обильная рвота
пищей, съеденной накануне, приносящая
облегчение;
-отрыжка тухлым;
-боли и чувство
распирания в эпигастрии после приема
небольшого количества пищи;
-перистальтические
волны в прекции желудка; – опущение
нижней границы желудка, шум плеска
натощак;
-при рентгенографии:
умеренное расширение желудка, задержка
контрастного вещества более 6 часов
3. Декомпенсированный
стеноз:
-частая рвота, не
приносящая облегчения;
-постоянная отрыжка
тухлым;
-чувство переполнения
желудка;
-прогрессирующее
истощение;
-признаки дегидратации
и электролитных нарушений;
-постоянно
определяющийся шум плеска;
-очень низко
расположенная нижняя граница желудка.
Дополнительные
методы обследования:
1. Общий анализ
крови: анемия, при прогрессировании-
повышение количества эритроцитов (за
счет сгущения крови), ускорение СОЭ;
2. Биохимический
анализ крови: снижение общего белка и
альбумина, электролитные нарушения;
3. ЭКГ: выраженные
диффузные изменения в миокарде, признаки
гипокальциемии, гипонатриемии;
4. ФГДС;
5. Рентгеноскопия
желудка.
Малигнизация
язвы
Симптомы:
-постоянная боль
в эпигастрии, усиливающаяся в ночное
время, иррадиирующая в спину; исчезает
симптом локальности боли при пальпации;
-прогрессирующее
падение массы тела больного,
-исчезновение
аппетита;
-немотивированная
слабость;
Дополнительные
методы обследования:
1. Общий анализ
крови: прогрессирующая анемия, стойкое
увеличение СОЭ;
2. Анализ кала на
скрытую кровь: постоянно положительная
реакция Грегерсена;
3. ФГДС с гистологическим
исследованием биоптатов: язва неправильной
формы, с неровными, нечеткими краями;
дно язвы бугристое, плоское, неглубокое,
покрыто сероватым налетом; диффузная
инфильтрация и деформация стенки желудка
в зоне язвы; ригидность и повышенная
кровоточивость при проведении биопсии;
4. Рентгеноскопия
желудка: широкий вход в язвенный кратер,
атипичный рельеф слизистой вокруг
«ниши», исчезновение складок и
перистальтики в зоне поражения, вал
инфильтрации вокруг язвы превышает
диаметр кратера, появление дефектов
наполнения.
Показания к
консультации гатроэнтеролога
– охранение
клинически выраженных симптомов
заболевания
– длительно
нерубцующиеся язвы
– неэффктивность
проведенной эрадикации
Показания к
консультации хирурга
– длительно
нерубцующиеся язвы
– «гигантские»
язвы
– осложнённые
язвы (кровотечения, пенетрация, перфорация,
малигнизация)
Источник
