Обострение панкреатита во время беременности лечение

Воспаление поджелудочной железы, которое называют панкреатитом, можно охарактеризовать как одно из самых грозных заболеваний ЖКТ. Лечение заболевания сложное и длительное. Оно заключается в приеме препаратов и строжайшей диете, иногда возникает потребность в хирургическом вмешательстве. Панкреатит может сильно осложнить течение беременности в первом триместре, а если у женщины будет диагностирована острая форма, то процесс вынашивания малыша может и вовсе прерваться. Чем грозит диагноз «панкреатит» женщине в особом положении, можно ли лечить панкреатит при беременности традиционными препаратами, какие могут быть осложнения?
Период беременности и панкреатит
Начнем с того, что же такое панкреатит. С медицинской точки зрения, под термином «панкреатит» подразумевается группа нарушений и симптомов, которые развиваются на фоне дисфункции поджелудочной железы воспалительной природы.
Механизм поражения органа заключается в следующем: поджелудочная железа все время синтезирует огромное количество пищеварительных ферментов, которые в норме направляются в двенадцатиперстную кишку и отвечают за переваривание пищи. Если в работе органа происходит сбой, ферменты вместо того, чтобы выполнять свои функции, остаются в железе и начинают ее разрушать (орган переваривает сам себя).
Однако кроме разрушения поджелудочной железы, происходит отравление всего организма токсинами, которые образуются в процессе неправильной деятельности ферментов. В итоге, полностью нарушается процесс пищеварения, происходит системное отравление мозга, печени, легких и почек. Поэтому очевидно, что панкреатит на ранних сроках гестации является крайне нежелательным и опасным процессом, который может привести к прерыванию беременности.
Также воспаление поджелудочной железы можно назвать развитие у женщины и малыша дефицита полезных веществ в результате неполноценного усвоения пищи и рвоты. Это приводит к замедлению внутриутробного развития, а в худшем случае — к внутриутробной гибели плода.
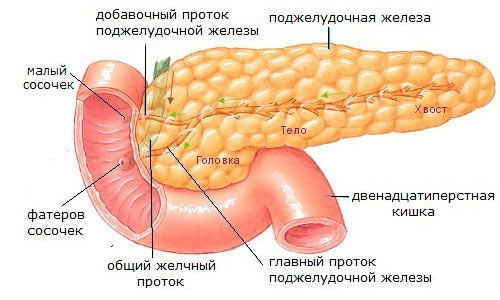
Формы панкреатита у беременных
Отдельное внимание следует уделить форме панкреатита. Если болезнь протекает остро, риски, связанные с панкреатитом значительно выше. Как правило, острое воспаление поджелудочной железы несовместимо с первыми неделями беременности. Что касается хронического панкреатита, то прогноз более благоприятный, поскольку существенного негативного влияния на малыша панкреатит не оказывает.
Острый панкреатит при беременности
Острое воспаление поджелудочной железы — редкое явление в гестационном периоде. Но при этом данное состояние крайне опасное и может значительно осложнить течение беременности.
Острая форма болезни заключается в нарушении проходимости протока органа с последующим разрывом стенок протока и стремительном разрушении клеток органа. На фоне таких процессов наблюдается полное нарушение пищеварения и дисфункция большинства систем организма.
Лидирующая причина такого состояния беременной женщины — патологии желчного пузыря. Ситуацию усугубляет резкое ухудшение самочувствия женщины и плода (в результате панкреатита ухудшается обеспечение плода полезными веществами).
Острый приступ панкреатита при беременности отличается стремительным развитием, поэтому трудностей с диагностикой не возникает. У женщины внезапно развивается сильный болевой синдром, локализирующийся в левом подреберье. Боль может растекаться по всему животу и спине. Кроме того, у женщины повышается температура тела и возникают диспепсические явления — рвота, понос, тошнота.
Тем не менее, неспецифичность симптомов может вводить в заблуждение, поэтому нередки случаи проведения лечения кишечной инфекции и других расстройств пищеварения вместо панкреатита. По этой причине тошнота и боли в животе должны побуждать женщину к обращению за медицинской помощью. Врачи на основании биохимических анализов смогут точно поставить диагноз и предотвратить осложнения.
Важно! Лечение острого панкреатита на ранних сроках беременности проводят только в хирургическом стационаре. Длительность лечения зависит от степени панкреатита и может составлять от 7 дней до трех недель.

Хронический панкреатит и беременность
Нередки случаи, когда острый панкреатит не был полноценно вылечен и перешел в хроническую форму. Порой больные даже не догадываются об этом.
Если у женщины на момент беременности протекает хронический панкреатит в скрытой форме, его обострение может вызвать множество факторов. Как правило, обострение панкреатита при беременности проявляется в первом триместре, но симптомы патологии часто воспринимают как признаки беременности. Это утренняя тошнота, отвращение к еде, дискомфорт в животе. Часто симптомы могут вовсе отсутствовать.
Тем временем панкреатит вызывает проблемы с усвоением витаминов, белков и жиров. У женщины вначале нарушается стул, снижается вес, учащаются приступы рвоты. Далее развивается дисбактериоз, гиповитаминоз, пищевая аллергия. Могут быть тупые боли опоясывающей локализации.
Особенно тяжело протекает беременность при панкреатите и холецистите (воспаление желчного пузыря). Если состояние обременено еще и наличием камней в желчном, состояние женщины постоянно ухудшается. В случае закупорки желчного протока может потребоваться экстренная операция. Без лечения и коррекции диеты женщина ослабевает, у нее снижается гемоглобин, появляются сонливость и апатия. Негативно сказывается панкреатит и на малыше: в условиях дефицита полезных веществ малыш начинает отставать в развитии и росте.

Почему развивается панкреатит во время беременности
Манифестирует панкреатит всегда в острой форме. Спровоцировать такой патологический процесс могут многие факторы, а именно:
- холецистит (основная причина);
- кишечная инфекция;
- медикаментозная интоксикация;
- длительное употребление алкоголя;
- оперативное вмешательство на внутренние органы в анамнезе.
К счастью, острый панкреатит при беременности встречается редко. Значительно чаще наблюдается панкреатит в хронической форме, который склонен к обострению. Стать причиной ухудшения состояния поджелудочной железы с хроническим панкреатитом при беременности может:
- несоблюдение рационального питания (много жирной пищи в меню, переедание или длительные голодовки);
- нехватка белковой пищи;
- дефицит витаминов;
- аллергические реакции;
- патологии ЖКТ;
- бактериально-вирусные заболевания:
- проблемы с обменом веществ.
Важно! Обострению хронического панкреатита при беременности способствует давление матки с плодом на внутренние органы и последующее нарушение пищеварения.
Панкреатит при беременности — симптомы
Панкреатит имеет определенные симптомы при беременности:
- Нарастающие приступы тошноты и рвоты, которые часто принимают за проявления токсикоза.
- Беспричинное повышение температуры до отметки 37,5⁰С.
- Тяжесть в верхнем сегменте живота и левом подреберье. Ноющая боль постепенно становится острой и пульсирующей.
- Учащение дефекации, стул чаще жидкий и блестящий за счет большого количества непереваренных жиров.
- В животе постоянно слышно урчание и бульканье.
- Присутствует отвращение к пище.
- Часто возникают проблемы со сном.

Методы диагностики панкреатита у беременных
Диагностикой панкреатита у беременных женщин занимается гастроэнтеролог. При первичном осмотре проводится пальпации внутренних органов, а потом врач составляет список необходимых лабораторных исследований. Это могут быть следующие анализы:
- Биохимия крови.
- ОАК, ОАМ.
- Копрологическое исследование.
Вспомогательный диагностический метод — УЗИ. Специалист визуально оценивает состояние тканей поджелудочной железы, желчного пузыря и печени. Проводят исследование натощак.
Панкреатит при беременности — лечение
Острый или хронический панкреатит в стадии обострения лечат в стационаре. Первые трое суток женщине показан голод. Далее, в тяжелых случаях, когда женщина не может самостоятельно принимать пищу, проводят парентеральное питание. После стабилизации состояния и улучшения аппетита, женщину переводят на диетическое пероральное питание. В дальнейшем тактику лечения выстраивают с учетом тяжести процесса.
Лечение панкреатита таблетками при беременности зависит от формы панкреатита и сопутствующих патологий.
Медикаментозная терапия:
- спазмолотики — Дротаверин, Новокаин; Папаверин;
- ингибиторы протонной помпы — Омез, Рабимак;
- антиферметные лекарства — Гордокс, Пантрипин.
- ферменты (назначают вне обострения) — Мезим, Панкреатин.
Важно! Режим дозирования и длительность приема любых препаратов от панкреатина подбирает только врач.
При образовании кист в поджелудочной проводят их хирургическое удаление. В период беременности операцию не проводят и откладывают вмешательство на послеродовой период.
Особых показаний к кесареву сечению при панкреатите у беременных женщин нет. Удовлетворительное состояние будущей роженицы позволяет малышу появится на свет естественным путем.
Панкреатит у беременных: диета
Рацион расширяют постепенно, добавляя легкие блюда с преобладанием белков и углеводов. При беременность диета при панкреатите предполагает:
- Шестиразовое питание маленькими порциями.
- Отказ от жирных и острых блюд.
- Увеличение продуктов с повышенным содержанием белков.
- Дополнительный прием поливитаминов.
- Ограничение сладких блюд.
- Употребление пищи и жидкости только в теплом виде.
- Приготовление продуктов щадящим методом (варка, запекание, тушение).
Питание при панкреатите проходит по диете №5.
Список разрешенных продуктов:
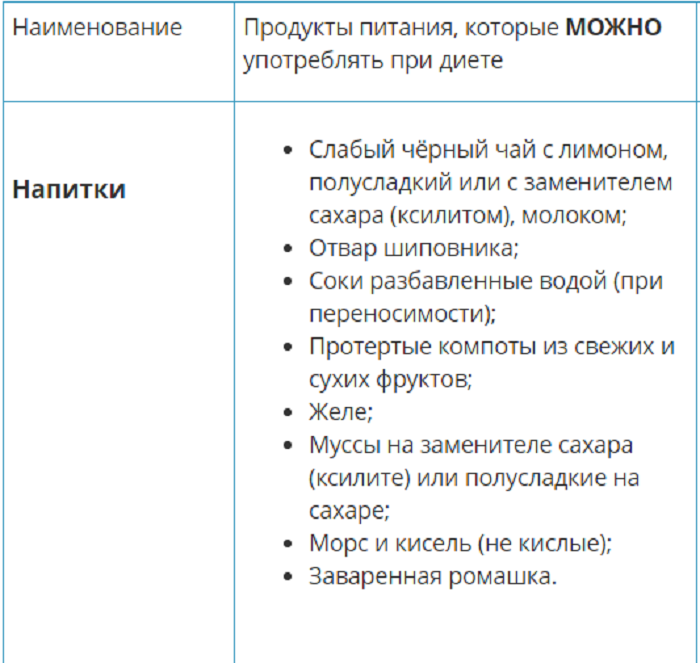








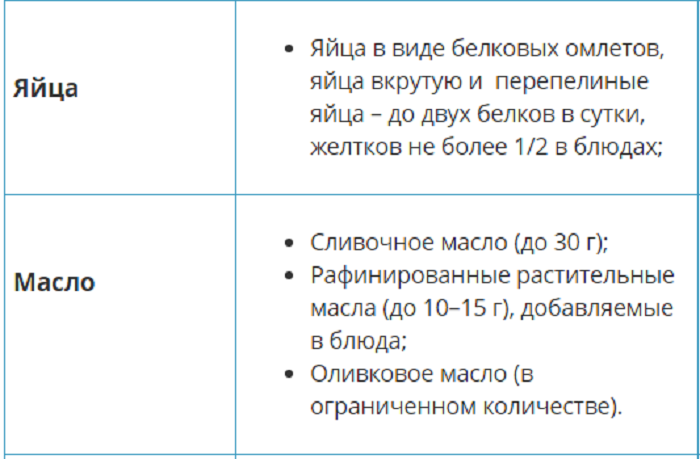



Панкреатит при беременности — осложнения
Панкреатит без лечения может вызывать необратимые изменения в поджелудочной железе и негативно влиять на общее здоровье женщины.
К числу вероятных осложнений относятся:
- Запоры, сменяющиеся диареей.
- Отвращение к пище.
- Тромбоз селезеночной вены.
- Сахарный диабет.
- Гепатоз.
- Кистозные новообразования в органе.
- Абсцесс поджелудочной железы.
- Усугубление токсикоза.
- Стремительное похудение до 7 кг в месяц.
На заметку! Во втором триместре панкреатит не оказывает никакого влияния на развитие малыша, поэтому не так опасен, как в 1 триместре.
Панкреатит при беременности — отзывы
Анна: «У меня панкреатит появился еще до беременности в результате камня в желчном пузыре. Врач сразу настроил на строгое соблюдение диеты во время беременности. Поначалу досаждала сильная тошнота, но может это и сама беременность вызвала. Если не нарушала диету, болей и рвоты не было. Правда, пару раз не удержалась и наелась жареной картошки, врач долго ругал. В общем, особых осложнений не было, родила вполне здорового малыша. Зря только страшилок в интернете начиталась и переживала всю беременность.»
Наталья: «Где-то на 14 неделе беременности попала в больницу с пищевым отравлением, но в итоге поставили панкреатит. Меня жутко тошнило и сильно болел желудок, чуть в обморок не падала. Две недели капельниц и строжайшей диеты. Сейчас чувствую себя хорошо, аппетит восстановился. Приходится пить ферменты и следить за режимом питания. Болезнь, конечно же, неприятная и омрачает беременность, но жить можно. Теперь пью витамины и стараюсь не нарушать диету.»
Видео: Панкреатит при беременности: что делать?
Источник
Каждая женщина знает, что вынашивание ребенка – серьезная нагрузка на весь организм. В этот момент все органы и системы работают в усиленном режиме, именно по этой причине могут возникать в период беременности разнообразные заболевания.
Часто сталкиваются при беременности с панкреатитом, и такой недуг требует быстрой диагностики.
Отметим, что воспаление поджелудочной железы в таком положении лечится по-другому принципу. Поэтому при первых симптомах необходимо обратиться к доктору.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Причины

Панкреатит при беременности может возникнуть на фоне:
- Если у девушки высокое дно матки, которое сдавливает желчевыводящие протоки.
- Частые запоры на ранних сроках.
- Если имеются болезни ЖКТ.
- При наличии вирусных или бактериальных поражений органа.
- Прием витаминов без предварительной консультации с доктором.
К дополнительным причинам возникновения болезни можно отметить пониженную активность органов пищеварения, язву двенадцатиперстной кишки или желудка.
Клиническая картина
 Панкреатит при беременности очень опасен, ведь его можно спутать с простым токсикозом, особенно если недуг возник на ранних сроках. Чтобы предотвратить всевозможные болезни и осложнения, необходимо внимательно следить за своим здоровьем.
Панкреатит при беременности очень опасен, ведь его можно спутать с простым токсикозом, особенно если недуг возник на ранних сроках. Чтобы предотвратить всевозможные болезни и осложнения, необходимо внимательно следить за своим здоровьем.
Если возникают после 3-х месяцев такие симптомы, как тошнота и рвота, необходимо немедленно обратиться к доктору. Ведь это явные признаки того, что поджелудочная железа не справляется со своей функцией.
Рассмотрим дополнительные симптомы панкреатита у беременных:
- Диспепсические признаки. В медицинской практике, все дискомфортные ощущения пищеварительного тракта, принято называть диспепсическими. Основные симптомы расстройств является: метеоризм, рвота, тошнота, резкая потеря веса. Помимо этого, у больной в кале можно обнаружить частички непереваренной пищи.
- Болевые признаки. Панкреатит у беременных сопровождается сосредоточением приступов. Болевой синдром локализован в верхней части живота, опоясывающая боль в спине.
- Симптоматические признаки. Такие симптомы определить трудно, ведь нет четкой клинической картины.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
В этом случае врачи обращают внимание на дополнительные жалобы больной. Так как при таком воспалительном процессе поджелудочной железы возникает сбой в работе ферментативного органа, то у больной могут возникать разнообразные нарушения.
Например:
- Появляется аллергическая реакция, порой возникает дерматит.
- Витаминная недостаточность.
- Дисбактериоз.
В редких случаях наблюдается грибковое поражение женских половых органов, в частности влагалища.
Панкреатит во время беременности также может протекать в стадии обострения. В этом случае повышается температура тела, начинает резко снижаться артериальное давление. У женщины также возникают сильное головокружение, часто недуг протекает с судорогами.
Если у вас возник хоть один из перечисленных признаков, немедленно обратитесь к доктору. Ведь недуг может привести к преждевременным родам, а в некоторых случаях и до летального исхода будущей мамы.
Диагностика
Основная цель диагностических мероприятий – различить основной диагноз, от токсикоза. Второй этап диагностики заключается в выздоровлении, врачи подбирают щадящие методы.
Тактика врачей:
- Выявить форму.
- Исключить осложнения.
На ранних сроках беременности при панкреатите женщину чаще всего отправляют на ультразвуковое обследование.
Помимо этого выдается направление на лабораторные методы диагностики:
- обычный анализ мочи, поможет определить какой на данный момент у женщины уровень ферментов;
- анализ крови, покажет какой гемоглобин, а также можно выяснить в каком состоянии находится белковый обмен;
- анализ кала, помогает установить информацию по перевариванию жиров.
 Отметим, выше мы писали, что пациентку направляют на УЗИ. Такая диагностика показывает изменение и структуру пораженного органа.
Отметим, выше мы писали, что пациентку направляют на УЗИ. Такая диагностика показывает изменение и структуру пораженного органа.
Обратите особое внимание! Если срок большой, то могут провести ЭГДС (эзофагогастродуоденоскопия).
Каждый должен понимать, что находясь в таком положении, необходимо защитить себя и плод от проникновения лучей. Поэтому даже при подозрении на данное заболевание, ни в коем случае не проходить рентген или КТ, ведь это приведет к осложнениям.
Принципы лечения
 Лечить любой диагноз в таком положении тяжело, ведь большую часть препаратов нельзя принимать. Лечение панкреатита при беременности происходит по определённой схеме.
Лечить любой диагноз в таком положении тяжело, ведь большую часть препаратов нельзя принимать. Лечение панкреатита при беременности происходит по определённой схеме.
В первую очередь доктор проводит полную корректировку питания будущей мамы. В зависимости от степени поражения и общего состояния пациентки специалистами подбирается специальная диетическая программа.
Второй этап заключается в понижении кислотности пищеварительных соков. Поэтому доктора используют буферные анациды.
Третий этап – заместительная терапия. Назначают один из препаратов: Мезим или Фестал. В эти лекарственные средства входят пищеварительные ферменты, которые облегчать общее состояние.
Важно! Фестал назначают только при хроническом течении недуга, в острой фазе его принимать нельзя.
Если ни один из средств не помогает, то прописывают аналоги. Самостоятельно покупать аналоги лекарственных препаратов запрещается. Ведь каждое средство обладает своим спектром действия и имеет определенные противопоказания.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Четвертый этап – назначают лекарственные препараты, которые содержат бифидобактерии. Такие лекарства способны нормализовать пищеварение и провести полную коррекцию дисбактериоза. Прописывают чаще всего Линекс (имеет противопоказания, внимательно изучите инструкцию по применению).
В заключительный этап входит нормализация желчевыводящих путей.
Многие спрашивают, можно ли лечиться народной медициной? Нет, народные методы лечения пациентке в таком положении принимать запрещается. Ведь даже безобидные лекарственные настойки и отвары наносят вред плоду. В результате возникают патологии у ребенка и осложнения у мамы.
Диетическое питание
Сразу нужно отметить важный факт, что диета – не только один из методов лечения. Правильное питание является и хорошей профилактикой при обострении хронического течения.
Если придерживаться правильного сбалансированного рациона, то можно устранить многие симптомы болезни и роды пройдут благополучно.
 Что вы должны делать:
Что вы должны делать:
- Лучше всего готовить продукты на пару, или их отваривать.
- Расширить рацион питания со II-го триместра. Но только при том условии, что вышеописанные симптомы не имеют ярко выраженной картины.
- Не стоит употреблять жирные и жареные блюда. Такое питание ухудшит работу и так воспаленной поджелудочной железы.
- Копчености и колбасные изделия исключить.
Итак, питаться при таком недуге необходимо маленький порциями, не стоит переедать.
Витамины (комплексы или фрукты) разрешается употреблять после консультации с доктором. Неправильный прием витаминов может привести к сильному нарушению ПЖ.
Выбор срока и метода родоразрешения
 Когда диагностируют болезнь, у всех возникает вопрос – как быть с родами? Ответ на этот вопрос сможет дать только доктор, ведь родоразрешение индивидуальное, зависит от срока и от степени тяжести недуга.
Когда диагностируют болезнь, у всех возникает вопрос – как быть с родами? Ответ на этот вопрос сможет дать только доктор, ведь родоразрешение индивидуальное, зависит от срока и от степени тяжести недуга.
Если болезнь возникла на I триместре, чаще всего прерывают. Если срок превышает 35 недель, то врачи настаивают на досрочных родах. В некоторых случаях проводят кесарево сечение.
Как вы видите, что такая болезнь очень опасная, поэтому необходимо вовремя распознать первые признаки и не дать недугу перейти в отягощенную форму.
Видео
Источник
