Предоперационная подготовка острый панкреатит
Пост опубликован: 13.07.2012
Предоперационная подготовка больных с заболеваниями поджелудочной железы сложна. В нее входят диета, многие лекарственные вещества и ферментные препараты.
Предоперационная подготовка при одних заболеваниях (хронический панкреатит, кисты) требует длительного времени и нередко может приобрести характер терапии, излечивающей пациента, давая повод к отклонению операции. Грани между предоперационной подготовкой и консервативным лечением могут сглаживаться. Предоперационная подготовка при других заболеваниях поджелудочной железы (деструктивный панкреатит, травма) резко укорачивается по срокам и должна быть максимально интенсивной.
При опухолевых поражениях поджелудочной железы, особенно злокачественных, требуется непродолжительная по времени предоперационная подготовка, направленная на восстановление функций пострадавших органов и самой поджелудочной железы и на снижение интоксикации от нарастающей желтухи.
Предоперационная подготовка при всех заболеваниях должна быть комплексной.
Предоперационная подготовка при остром панкреатите и при различных вариантах хронического панкреатита должна быть направлена на:
? приостановление прогрессирования патологических изменений в железе;
? восстановление утраченной функции железы как внутри-, так и внешнесекреторной;
? своевременное предупреждение и борьбу с осложнениями;
? раннее купирование болей.
Диета и подготовка к операции важны как условие предупреждения обострений, опасных в послеоперационном периоде. Калорийность пищи должна быть достаточной: рацион следует равномерно распределять примерно на 5 приемов, чтобы не вызывать повышения функции поджелудочной железы. Вещества, вызывающие вздутие кишечника и запоры, должны быть исключены. Целесообразно ограничить калорийность за счет жира, предусматривая нормальное содержание полноценных белков в сочетании с метионином, холином. Количество углеводов должно быть нормально, так же как содержание аскорбиновой кислоты, тиамина, рибофлавина, пиридоксина с витамином В12. Необходимо ограничить количество поваренной соли, исключить азотистые экстрактивные вещества и продукты, стимулирующие секреторную функцию желудка и ферментативную активность поджелудочной железы.
С учетом этих замечаний составлена специальная диета (диета 5) для подготовки больных к операции по поводу заболеваний поджелудочной железы. Набор продуктов, входящих в диету 5, таков: творог, сыр, кефир, мясо, рыба (нежирные, в отварном виде), крупа, овощи (с ограничением картофеля и капусты), бульон (некрепкий), отвар шиповника и отрубей, хлеб (серый) — 150 г; сахар, другие сладости и количество поваренной соли ограничиваются. Подготовку больных к операции по поводу хронического панкреатита, кисты, рака поджелудочной железы и других заболеваний проводят с момента поступления их в клинику. У больных хроническим панкреатитом значительно нарушается всасывание витаминов в кишечнике, поэтому необходимо парентеральное введение витаминов А, Е, Вь Вб, В12, а также препаратов железа. Для устранения внешнесекреторной недостаточности поджелудочной железы назначают препараты самой железы, содержащие все активные вещества, панкреатин (0,75 г 3 — 4 раза в день) в капсулах, не растворяющихся в желудочном соке и растворимых только в тонкой кишке, или в таблетках с запиванием их щелочной водой для инактивирования желудочного сока. Для активации образования фосфоли- пидов и для задержки перехода углеводов в жиры в течение 2 нед (не более) назначают липокаин по 0,1 г 2 раза в день. Продолжительное применение липокаина, особенно у больных пожилого возраста, нежелательно из-за повышения содержания холестерина в крови.
Когда хронический панкреатит протекает в сочетании с заболеванием холедоходуоденальной системы (холецистит, холангит и др.), а также при остром интерстициальном панкреатите и при обострении других заболеваний поджелудочной железы назначают антибиотики (террамицин, левомицетин, тетрациклин, стрептомицин и др.).
При сочетании основного процесса с заболеванием холедоходуоденальной системы хороший эффект получен от применения активных желчегонных средств: холамина, холензима. Более удобным желчегонным средством является 33 % раствор сульфата магния, холосас, холагол, фламин, настой из бессмертника, кукурузных рылец и т.д., применяемых в обычных прописях. При сочетании хронического панкреатита с гастроэнтеральным синдромом, особенно с анацидным или гипацидным гастритом, комбинация желудочного сока или хлористоводородной кислоты с пепсином оказывает благотворное действие.
При внутрисекреторной недостаточности поджелудочной железы, проявляющейся в той или иной степени диабетом, назначают инсулин. Следует иметь в виду, что, в отличие от обычных больных сахарным диабетом, потребность в инсулине у больных хроническим или острым панкреатитом меняется на протяжении короткого времени, что может быть причиной появления гипогликемических реакций. В большинстве случаев дозировка инсулина не должна превышать 20 — 25 ЕД в сутки, распределенных на 2 — 3 приема.
Хороший эффект наблюдается при применении трасилола или контрикала. Ингибиторы, оказывают хорошее действие на больных и в послеоперационном периоде. Эффективно сочетание трасилола или контрикала с пентоксилом или метилурацилом.
Обязателен прием димедрола в таблетках либо в инъекциях 1 — 2 раза в день в сочетании с сульфатом магния (25 % — 5 мл), бромидом натрия (10 % — 5 мл), тиамином (6 % — 1 мл), платифиллином (0,2 % — 1 мл).
Определенное значение имеют новокаиновые блокады по А.В. Вишневскому. Раствор новокаина 0,25 % можно также вводить в футляр мышцы, выпрямляющей позвоночник, с обеих сторон по 100 мл по степени уменьшения болей.
Целесообразно тяжелобольным вводить на 1 — 2 дня тонкий зонд в двенадцатиперстную кишку: дуоденальный дренаж ведет к снижению панкреатической секреции, ликвидации вздутия живота.
В таких случаях больным перед операцией рекомендуется переливание белковых гидролизатов либо даже цельной крови.
Больные с острым панкреатитом и повреждением поджелудочной железы должны находиться на строгом постельном режиме, им необходимо класть холод на живот, исключить прием пищи и жидкости, предупреждать развитие шока и коллапса, стимулировать сердечно-сосудистую систему.
Борьбу с шоком и коллапсом (введение ингибиторов, плазмы, полиглюкина, обезболивающих и сердечно-сосудистых средств, восполнение О ЦК и др.) нужно сочетать с предоперационной подготовкой и проведением самой операции.
У больных с кистами и опухолями поджелудочной железы подготовка к операции должна быть индивидуальной. Особенно это касается больных с доказанным раком поджелудочной железы, у которых за короткий промежуток времени выключается экскреторная и нарушается инкреторная функция железы, нарастает желтуха.
У больных с желтухой прогрессирует кожный зуд, который можно ослабить или снять путем назначения димедрола, супрастина и других препаратов; в некоторых случаях помогает внутривенное введение раствора новокаина (0,25 % или 0,5 %). Некоторые хирурги рекомендуют для борьбы с кожным зудом назначать небольшие дозы метилтестостерона с хорошим результатом.
Нарастающее истощение, гипопротеинемия, обезвоживание, нарушение электролитного баланса требуют систематического парентерального введения белковых препаратов, переливания крови небольшими порциями, подкожного и внутривенного введения изотонического раствора хлорида натрия до полного восстановления водного баланса; обязательно ежедневно следует внутривенно вливать глюкозу 100 мл 40 % раствора или 100 —1000 мл 5 % раствора с аскорбиновой кислотой (5% — 2,0мл)и инъекциями инсулина 10 — 20 ЕД (с контролем уровня глюкозы крови).
Больным с желтухой необходимо вводить викасол по 5 мл под контролем протромбина крови.
Выбор обезболивания. Большое значение при проведении оперативного вмешательства на поджелудочной железе имеет выбор метода обезболивания и способа премедикации. Этот вопрос решается совместно хирургом и анестезиологом.
Чаще всего оперируются больные пожилого возраста с различным поражением поджелудочной железы, отягощенные сердечно-сосудистыми, дыхательными нарушениями, что необходимо учитывать при выборе метода обезболивания.
При подготовке больных к операции и стимуляции сердечно-сосудистой и дыхательной систем, а также пе- ченочно-почечного аппарата обращают особое внимание на профилактику гипоксии и ликвидацию водно- электролитных нарушений. В комплексе применяемых для этих целей средств ведущую роль играют: введение гепатозащитных и стимулирующих сердечно-сосудистую и дыхательную системы препаратов (глутаминовая кислота 1 % — 200 — 300 мл; комплекс витаминов; 40 % раствор глюкозы; раствор гидрокарбоната натрия; АТФ; переливание крови, плазмы, белковых препаратов, электролитов). Гипотензивную терапию проводят больным с гипертонической болезнью.
Премедикация для каждого больного должна быть индивидуальной с назначением снотворных, успокаивающих и антигистаминных препаратов.
Индукция в наркоз у больных с заболеваниями поджелудочной железы достигается с помощью барбитуратов: гексенал, тиопентал-натрий (1 — 2,5 % раствор), а также виадрйла, седуксена, кетамина, нейролептиков.
Основной наркоз применяют в виде многокомпонентной анестезии в сочетании эфир + фторотан, эфир + закись азота и в других сочетаниях (эндотра- хеальный наркоз с миорелаксантами и искусственной вентиляцией легких). В последние годы широко используют нейролептаналгезию. Наркоз осуществляется с помощью аппаратов НАРКОН-Н и РО-2, РО-5.
Релаксация мышц в ходе наркоза и операции поддерживается сочетанием применения дитилина и неде- поляризующих релаксантов (тубокурарин). Деполяризующие релаксанты короткого действия более управляемы и контролируемы, поэтому наиболее показаны для больных с заболеваниями поджелудочной железы. Применяют фракционное введение дитилина, внутривенно однократно от 100 до 140 мг до апноэ, а затем в процессе операции препарат вводят по 100 мг 3 — 4 раза и более.
Наилучшим для больных с различными заболеваниями поджелудочной железы оказался эндотрахеальный наркоз на поверхностном уровне.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Лапароскопия при панкреатите применялась ограниченно, но в настоящее время используется при многих хирургических патологиях, в том числе — при заболеваниях органов пищеварительной системы.
Сам термин означает суть этого метода: «лапаро» с древнегреческого переводится как живот, «скопия» — осмотр, который производится с помощью специального аппарата с окуляром — лапароскопа. Он вводится в брюшную полость через небольшое (1,0—1,5 см) рассечение в его передней мышечной стенке. Помимо самого лапароскопа, через аналогичное второе отверстие вводится манипулятор — инструмент, при помощи которого хирург производит некоторые операции.
Что такое лапароскопия поджелудочной железы?
Лапароскопия — хирургическая малоинвазивная лечебно-диагностическая процедура. Это информативный способ первичной диагностики сложных патологий, которые не были точно диагностированы другими, более доступными способами. В определенных ситуациях используется в качестве малоинвазивной лечебной манипуляции.
Метод характеризуется малой травматичностью и высокой селективностью.
Преимущества диагностической и лечебной лапароскопии
Поскольку все хирургические операции на органах брюшной полости чрезвычайно травматичны, рискованны и влекут за собой много негативных последствий, лапароскопия существенно облегчила этот процесс. Она имеет значительные преимущества перед классической лапаротомией, когда доступ в брюшную полость производится путем срединного разреза передней брюшной стенки от эпигастрия до симфиза:
- высокая точность визуализации всех пространств и органов,
- более точная диагностика,
- снижение травматизации брюшной стенки (длина разреза обычно — 25–30 см, в некоторых случаях − больше),
- снижение травматизации органов брюшной полости — при разрезе для лучшего обзора органы смещают и тем самым нарушают их анатомическое расположение и травмируют,
- значительное уменьшение сроков реабилитации и сокращение пребывания в больнице,
- отсутствие рубца после процедуры.
Показания и противопоказания к операции
Как лечебный метод, лапароскопия применяется при такой патологии, как хронический панкреатит. С помощью ее использования обнаруживаются:
- киста,
- камень,
- новообразование (рак в начальной стадии разной локализации).
Проведение лапароскопии при панкреонекрозе сводится к выявлению и иссечению отмирающих тканей органа.
Обнаружение опухоли или кисты требует при резекции онкологической настороженности.
При лапароскопии острого панкреатита приходится выводить часть железы из забрюшинного пространства в брюшную полость. Диагностика проводится по косвенным признакам, поскольку сама железа в силу своего топографического расположения за брюшиной непосредственному осмотру недоступна.
Лапароскопия с целью диагностики
Диагностическая лапароскопия выполняется нечасто: например, если при проведении УЗИ не удается обнаружить участок некроза или опухоли.
Показания к использованию лапароскопии с целью диагностики:
- желтуха как признак гепатита или обтурационного процесса общего желчного протока опухолью или камнем — ее необходимо дифференцировать как острый признак или сопровождающую воспаление хронического характера (калькулезный холецистит),
- перитонит для уточнения этиологии,
- определение масштаба и характера поражения ПЖ (поджелудочной железы),
- установление формы подтвержденного панкреонекроза.
Лапароскопия, как метод лечения
С помощью лечебной лапароскопии можно:
- убрать гнойное содержимое из брюшной полости при перитоните панкреатогенной этиологии,
- вскрыть и очистить зоны деструкции вокруг ПЖ и в тканях самого органа.
Показания к лечебной лапароскопии:
- острый панкреатит,
- панкреонекроз, подвергшийся инфицированию с развитием абсцесса,
- перитонит, развившийся под воздействием ферментов (абактериальный),
- наличие полиорганной недостаточности после проведения интенсивной консервативной терапии на протяжении 3 суток (это указывает на обширный некроз тканей ПЖ и забрюшинной клетчатки),
- более 50% некроза тканей ПЖ, выявленного при обследовании на КТ-ангиографии,
- диагностированное другими методами распространение панкреонекроза в забрюшинное пространство, что может привести к летальному исходу.
Но согласно опубликованным результатам недавних исследований, существует мнение, что:
- при остром панкреатите (ОП) и панкреонекрозе (ПН) лапароскопия противопоказана – это связано с особенностями ее выполнения и осложнениями, отягощающими течение ОП и ПН,
- диагностировать ПН можно современными неинвазивными методами: УЗИ органов брюшной полости и ЗП (забрюшинного пространства),
- результат от лечебной лапароскопии (ЛЛ) не выше полученного эффекта от проведенного лучевого или хирургического лечения,
- возможность санации брюшной полости при перитоните или забрюшинной флегмоне успешно решается без ЛЛ.
Противопоказания к манипуляции
Отказ в лапароскопии может быть лишь в случае, если у пациента выявлены:
- ожирение,
- патология свертывающей системы крови,
- проявления психических расстройств.
Вышеперечисленное учитывается при плановой лапароскопии. В ургентных случаях процедура должна выполняться во всех необходимых ситуациях, за исключением:
- клинической смерти,
- агонии,
- осознанного отказа больного от проведения манипуляции.
Методы диагностики для назначения лапароскопии
Перед назначением лечебной лапароскопии необходимо провести ряд обследований, несмотря на то, что сам метод не считается опасным, и осложнений после его проведения не наблюдается. К обязательным диагностическим методам для решения вопроса о назначении лапароскопии относятся:
- клинический и биохимический анализы крови,
- коагулограмма – комплексный анализ показателей свертываемости крови,
- токсикологический анализ крови и мочи (если предполагается отравление алкоголем, токсическими веществами, лекарственными препаратами),
- УЗИ органов брюшной полости и забрюшинного пространства,
- КТ,
- при необходимости – тесты на онкомаркеры.

После изучения результатов решается вопрос о целесообразности лапароскопического лечения. Функциональные исследования нужны для выбора безопасного доступа к патологическому очагу.
Все предварительные исследования нужны для оценки возможных рисков:
- кровотечения,
- перфорация соседних органов.
Предоперационная подготовка для выполнения операции
Накануне манипуляции не рекомендуется ужин, утром проводится очистительная клизма.
Процедура безболезненная, поскольку перед ее проведением проводят обезболивание. Предварительно проводят медикаментозную подготовку перед наркозом инъекцией наркотического анальгетика. В операционную больной доставляется на каталке.
После интубации трахеи подают эндотрахеальный наркоз. Для профилактики тромбофлебита к ногам крепятся датчики прерывистой компрессии. Кожу живота обрабатывают спиртом и йодом, предварительно обложив место вокруг предполагаемого вмешательства стерильным бельем.
Как проводится операция?
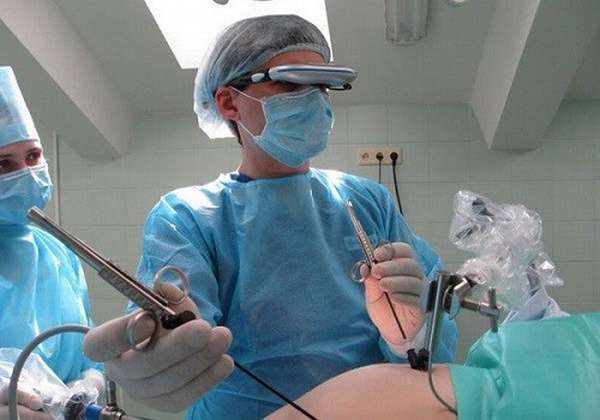
Суть лапароскопии — хирургическое вмешательство с применением манипуляторов через малые проколы.
Техника проведения процедуры несложная: для введения зонда и других инструментов делают 3–4 небольших разреза (0,5–1,0 см) в передней брюшной стенке. Для создания рабочего пространства создается пневмоперитариумом — живот наполняют углекислым газом. Далее производятся необходимые действия:
- удаление некротизированных участков поджелудочной железы,
- абдоминизация.
Затем лапароскоп и вспомогательные аппараты удаляют, накладываются швы на места разрезов, закрывают их асептической повязкой.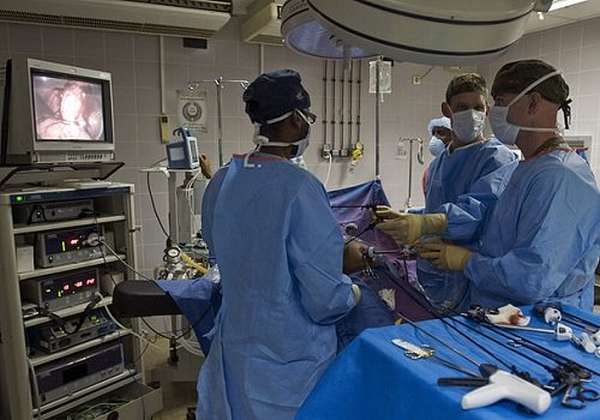
Для предупреждения послеоперационной инфекции пациенту вводится еще в операционной максимальная доза антибиотика.
Если в ходе лапароскопического вмешательства выясняется, что устранить патологию этим методом нельзя, не прерывая операцию, производят открытую лапаротомию.
Послеоперационный уход за больным
После хирургической манипуляции пациент находится в отделении реанимации до стабилизации состояния. Через сутки больного переводят в палату общей хирургии, где он наблюдается до выписки и получает перевязки. Первые два дня соблюдается постельный режим, строгая диета, питье до 1,5 л в день.
Реабилитационный период и диета
Применение лапароскопии укорачивает реабилитационный период на 40%: пациента выписывают на 3–4 день после хирургической манипуляции. При проведении операции путем классической лапаротомии пребывание в стационаре составляет 5–7 дней.
Ограничение физической активности назначается только первые 2 дня. По истечении этого срока разрешается любая деятельность, кроме тяжелого физического труда, связанного с напряжением мышц передней брюшной стенки.
В восстановительном периоде непосредственно после операции пациенту назначается диетическое питание в пределах стола № 5П:
- дробное питание (5–6 раз в день) маленькими порциями,
- пища механически и термически щадящая (пюреобразной консистенции и теплая),
- ограничение жирного, жареного, острого, копченого.
В остальном — при составлении меню и приготовлении блюд:
- используют списки разрешенных, допустимых и запрещенных продуктов,
- калорийность рациона рассчитывают по специальной таблице,
- объем порций и суточное количество необходимой жидкости назначает врач,
- индивидуально прописываются спазмолитики и ферментные препараты (дозировка, кратность приема и сроки лечения).
Лапароскопия — современная методика, ставшая альтернативой открытым травматичным хирургическим вмешательствам. Она получила хороший отзыв специалистов и широко применяется в клиниках с необходимым оснащением. Цена на хирургическое вмешательство методом лапароскопии начинается от 15 000 рублей. Стоимость варьирует: она определяется квалификацией хирурга, объемом и сложностью предстоящей операции, уровнем лечебного учреждения, где она проводится. Способ постоянно совершенствуется. В перспективе планируется сделать более доступным проведение манипуляции с использованием роботов. Риск инвазивности полностью оправдывается высокой информативностью исследования и хорошим результатом лечения.
Список литературы
- Романов, В. А. Эндоскопический атлас. Учебное пособие 3-е издание М. Миклош, 2007 г.
- Брехов Е.И., Миронов А.С. Современные технологии в диагностике и лечении панкреонекроза. В материалах юбилейной конференции, посвященной 10-летию деятельности Общества эндоскопических хирургов России «Обеспечение безопасности эндохирургических операций». Эндоскопическая хирургия 2006 г. № 1 стр. 24.
- В.Ф., Куликовский Оперативная эндоскопия при хроническом панкреатите. М.: LAP Lambert Academic Publishing, 2012 г.
- Брехов Е.И., Миронов А.С., Павленко И.А. Использование эндоскопических технологий и методик экстракорпоральной детоксикации в лечении панкреонекроза, осложненного перитонитом. В материалах IX Всероссийского съезда по эндоскопической хирургии. Эндоскопическая хирургия 2006 г. № 2 стр. 22–23.
- Синев Ю. В., Бодухин М. В., Щербюк А. Н., Голубев А. С. Метод эндоскопической медикаментозной денервации желудка в лечении острого панкреатита. Хирургия № 1 1992 г. стр. 58–62.
Источник
