Системная воспалительная реакция и панкреатит

Реактивный панкреатит – острый асептический воспалительный процесс в поджелудочной железе, возникший на фоне патологии пищеварительного тракта и других внутренних органов, характеризующийся быстрым регрессом симптоматики после начала лечения. В клинической картине преобладают опоясывающая боль в животе, тошнота, рвота, изжога, повышенный метеоризм, лихорадка и явления интоксикации. В диагностике большое значение имеют анамнестические данные и физикальное обследование, рентгенологические и ультразвуковое исследования, ЭГДС. Лечение консервативное, включает назначение диеты, спазмолитиков и анальгетиков, ферментных препаратов.
Общие сведения
Реактивный панкреатит является своеобразной реакцией поджелудочной железы на заболевания пищеварительного тракта, погрешности в диете, отравления, аллергии и т. д. В 30-50% случаев причиной повышенной реактивности ПЖ является желчнокаменная болезнь, чаще поражающая женщин – именно поэтому реактивным панкреатитом страдает преимущественно женская часть населения. Кроме того, к вторичному поражению поджелудочной железы может приводить разнообразная патология печени, желудка, кишечника, системные заболевания, отравления и интоксикации. Нередко повышенная реактивность поджелудочной железы отмечается у детей на фоне хронических гастродуоденитов. Отличительной чертой данной формы панкреатита является быстрое появление симптомов после воздействия провоцирующего фактора и такой же быстрый их регресс после начала лечения и соблюдения диеты.
Реактивный панкреатит
Причины
Причины реактивного панкреатита могут быть самыми разнообразными: заболевания пищеварительного тракта (вирусные гепатиты, желчнокаменная болезнь, калькулезный холецистит, обострение хронического гастрита, цирроз печени, дискинезия желчевыводящих путей, кишечные инфекции), травмы живота, злоупотребление спиртными напитками, погрешности в питании, прием некоторых медикаментов, системные и инфекционные заболевания, отравления бытовыми и промышленными ядами, грибами и др. Большой проблемой для хирургов является развитие ятрогенного реактивного панкреатита после эндоскопических вмешательств на желчевыводящих путях (ЭРХПГ).
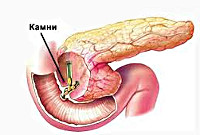
В основе патогенеза лежит преждевременная активация ферментов поджелудочной железы с повреждением ее паренхимы. Наиболее частой причиной, приводящей к застою панкреатического сока в главном протоке ПЖ, является холелитиаз. При желчнокаменной болезни мелкие конкременты (менее 4 мм), попадая в общий желчный проток и дуоденальный сосочек, вызывают их раздражение и спазм. С течением времени постоянное спазмирование холедоха и сфинктера Одди приводит к развитию стриктур и стеноза общего желчного протока. Это может закончиться обтурацией указанных структур более крупными желчными камнями и возникновением застоя панкреатических соков в общем панкреатическом протоке. Гипертензия в протоках поджелудочной железы рано или поздно приводит к повреждению ее ацинусов; ацинарные клетки становятся уязвимыми для протеолитического воздействия собственных ферментов.
Если на фоне холелитиаза у пациента имеется хронический гастродуоденит, язвенная болезнь желудка и ДПК – риск развития реактивного панкреатита многократно возрастает. Хронический воспалительный процесс в двенадцатиперстной кишке может приводить к возникновению папиллита и ретроградному забросу кишечного сока в протоки поджелудочной железы. В результате возможна преждевременная активация ферментов поджелудочной железы в ее тканях. Собственные панкреатические ферменты начинают разрушать паренхиму железы, активируются провоспалительные биохимические процессы, а продукты распада в большом количестве попадают в кровоток, приводя к значительному отеку поджелудочной железы и явлениям интоксикации.
Симптомы реактивного панкреатита
Клиническая картина реактивного панкреатита обычно развивается в течение нескольких часов после воздействия провоцирующего этиологического фактора. К симптомам основного заболевания присоединяются признаки поражения поджелудочной железы. Пациента беспокоит сильная опоясывающая боль (в верхних отделах живота и подреберьях, иррадиирует в спину и лопатки), усиливающаяся после приема пищи. Боль при реактивном панкреатите выражена не так сильно, как при других формах острого воспалительного процесса в ПЖ. Отмечаются жалобы на метеоризм, изжогу, отрыжку. Болевой синдром сопровождается диспепсическими явлениями: тошнотой, переходящей в рвоту с примесью слизи и желчи. Так как рвота приводит к повышению внутрибрюшного и внутрипротокового давления, боль в животе после рвоты может усиливаться.
Если пациент вовремя не обратился к гастроэнтерологу и не начал лечение на ранних стадиях реактивного панкреатита, состояние может значительно ухудшиться за счет массивного попадания протеолитических ферментов в кровоток: нарастают явления интоксикации, температура повышается до фебрильных цифр, кожные покровы становятся бледными и холодными, беспокоит тахикардия и артериальная гипотензия. Пациенты с тяжелым течением реактивного панкреатита требуют госпитализации в отделение гастроэнтерологии.
Диагностика
При появлении первых признаков реактивного панкреатита проводится ряд клинических и биохимических анализов: общего анализа крови и мочи, коагулограммы, уровня ферментов поджелудочной железы в крови и моче, эластазы крови, общего белка и кальция. Обычно отмечается повышение уровня амилазы и ингибитора трипсина в крови и моче при нормальных уровнях липазы и трипсина. Возможно повышение уровня эластазы крови в первые несколько суток заболевания.
На развитие реактивного панкреатита указывает обострение хронической патологии пищеварительного тракта в анамнезе, наличие других этиологических факторов у пациента. В процессе физикального осмотра обращает на себя внимание тахикардия, артериальная гипотензия, бледность кожи и слизистых. Пальпация живота болезненная в верхних отделах, определяется положительный симптом Мейо-Робсона (болезненность в левом реберно-позвоночном углу). Живот обычно поддут, но мягкий, симптомы раздражения брюшины отрицательные.
УЗИ органов брюшной полости, особенно прицельное исследование поджелудочной железы и желчных путей является наиболее безопасным и достаточно информативным методом диагностики реактивного панкреатита. Данный метод позволяет выявить конкременты в общем желчном протоке, отек и увеличение размеров ПЖ. Для уточнения диагноза и более детальной визуализации патологического очага может потребоваться проведение обзорной рентгенографии органов брюшной полости, компьютерной томографии (золотой стандарт диагностики панкреатитов) и МСКТ органов брюшной полости. Эндоскопическая РХПГ и холедохоскопия при реактивном панкреатите должны проводиться только по строгим показаниям (доказанная обтурация холедоха конкрементом); заменить эти исследования с успехом может магнитно-резонансная томография поджелудочной железы и желчевыводящих путей, которая позволит визуализировать конкременты, определить их размеры и локализацию.
Ангиография чревного ствола при реактивном панкреатите указывает на повышенную васкуляризацию ткани поджелудочной железы. Эзофагогастродуоденоскопия в остром периоде реактивного панкреатита показана всем пациентам, так как позволяет не только диагностировать сопутствующую патологию, но и при необходимости провести эндоскопическое восстановление проходимости дуоденального сосочка. Лапароскопия требуется только при тяжелом течении реактивного панкреатита, при диагностических затруднениях.
Лечение реактивного панкреатита
Лечение реактивного панкреатита направлено на купирование отека и воспаления поджелудочной железы, снятие интоксикации, восстановление нормальной секреции панкреатических соков. Успешная терапия реактивного панкреатита невозможна без устранения этиологического фактора, поэтому большое внимание уделяется лечению основного заболевания.
В остром периоде реактивного панкреатита показано полное лечебное голодание в течение одних-двух суток. В этот промежуток времени разрешается употреблять только воду и настои противовоспалительных трав. При легком течении реактивного панкреатита голодание может и не понадобиться, в этом случае назначают диету, богатую углеводами, с ограничением белка и жиров. Целью диеты является создание покоя для поджелудочной железы, снижение выработки панкреатических ферментов. Для этого нужно питаться дробно, пища должна быть измельчена, поступать в желудок маленькими порциями. С целью дезинтоксикации рекомендуется употреблять много жидкости.
Из лекарственных препаратов назначают ферменты поджелудочной железы (панкреатин), обезболивающие препараты (при легком течении реактивного панкреатита – нестероидные противовоспалительные, при тяжелом их дополняют наркотическими анальгетиками), спазмолитики (дротаверин, платифиллин), средства для снижения метеоризма. Для снятия боли при реактивном панкреатите нельзя использовать морфин, так как он провоцирует спазм большого дуоденального сосочка и усиливает протоковую гипертензию.
Если развитие реактивного панкреатита обусловлено холелитиазом или патологией сфинктера Одди, возможно использование эндоскопических процедур для его устранения: эндоскопического удаления конкрементов главного панкреатического протока и холедоха во время ЭРХПГ, папиллотомии.
Прогноз и профилактика
Прогноз при неосложненном течении реактивного панкреатита благоприятный, обычно после начала лечения все симптомы быстро регрессируют. Профилактика данной патологии заключается в своевременной диагностике и лечении заболеваний, которые могут привести к развитию реактивного панкреатита, а также в соблюдении принципов рационального питания, отказе от вредных привычек (курения, злоупотребления спиртными напитками).
Источник
Современные представления о патогенезе этого заболевания позволяют рассматривать острый панкреатит как токсическую энзимопатию. Пусковым механизмом развития острого панкреатита служит высвобождение из ацинарных клеток поджелудочной железы активированных панкреатических ферментов, обычно присутствующих в виде неактивных проферментов.
По мнению ряда авторов, изначальным катобиохимическим фактором, обуславливающим аутодигестивные процессы в поджелудочной железе, являются липолитические ферменты – фосфолипаза А и липаза, которые выделяются железой в активном состоянии. Липаза поджелудочной железы не повреждает здоровую клетку. Повреждающим фактором является фосфолипаза А, разрушающая клеточные мембраны и способствующая проникновению в клетку липазы. Усилению липолитического эффекта способствует освобождение тканевой липазы.
Так возникают очаги жирового панкреонекробиоза, вокруг которых формируется демаркационный вал. Если патобиохимический процесс ограничивается этим, то формируется жировой панкреонекроз. Если в результате накопления в поврежденных липазой панкреатоцитах свободных жирных кислот рН сдвигается до 3,5-4,5, то внутриклеточный трипсиноген трансформируется в трипсин.
Трипсин активирует лизосомные ферменты, а также другие протеиназы, вызывающие протеолитический некробиоз панкреатоцитов. Эластаза лизирует стенки сосудов, междольковые соединительно-тканные перемычки, что способствует быстрому распространению ферментного аутолиза в поджелудочной железе и за ее пределами. То есть, по мнению ряда авторов, геморрогический панкреонекроз обязательно трансформируется из жирового.
Такой вариант развития некробиотических изменений, вероятно, возможен. Однако, исходя из многочисленных исследований, возможно и самостоятельное, без стадии жирового, развитие геморрогического панкреонекроза.
Природа протеиназы, участвующей в первичном (триггерном) активировании трипсиногена, точно не установлена. Часто высказывается предположение, что в активации трипсиногена принимают участие клеточные катепсины.
Гипотеза о включении лизосомных ферментов в патогенез острого панкреатита подтверждается увеличением их активности в разных моделях острого панкреатита. Протеиназы гранулоцитов способны усилить воспалительную реакцию организма за счет деструкции кровеносных сосудов и изменения сосудистой проницаемости. Из накапливающихся в очаге воспаления ферментов наиболее выраженным деструктивным действием обладает эластаза гранулоцитов.
Высвобождение активатора плазминогена приводит к инициации различных протеолитических систем, так как в крови циркулирует большое количество профермента, а плазмин обладает широкой субстратной специфичностью.
Таким образом, главным механизмом развития острого панкреатита служит преждевременная активация панкреатических ферментов. Под действием трипсина активизируются все зимогены ферментов поджелудочной железы (эластазы, карбоксипептидазы, химотрипсина, фосфолипазы, колипазы), калликреин-кининовая система, система фибринолиза и свертывания крови, что приводит к местным и общим патобиохимическим расстройствам. Кроме местных нарушений, связанных с патологическим процессом в самой железе, наблюдается общий интоксикационный процесс, приводящий к поражению почек, легких, печени, сердца.
Источник
Панкреатит – воспаление, сопряженное с разрушением тканей поджелудочной железы, вызванным задержкой в ней пищеварительных ферментов. Железа называется поджелудочной, поскольку локализуется под желудком у лежащего на спине человека. Заболевание протекает в двух формах – острой и хронической. Между двумя видами существует большая разница, они различаются по терапии, которую применяют врачи, механизму возникновения и прогнозам на выздоровление.
Данный орган выделяет ферменты, необходимые для процесса пищеварения, которые поступают в тонкую кишку и работают в ней – амилазу, липазу, трипсин, инсулин. Ферменты выполняют разные задачи, среди них способствование обработке пищи, расщеплению, метаболизму, всасыванию питательных веществ через стенки. Сок поджелудочной дополнительно нейтрализует в кишечнике кислоту, при помощи которой пища разлагается в желудке. Когда функции железы нарушены, кислота начинает негативно влиять на тонкий кишечник.
Суть панкреатита заключается в нарушении выделения и притока в кишку пищеварительных ферментов. Они могут задерживаться или поступать туда раньше времени и начинать переваривать ткани кишки. Когда ферменты задерживаются, они также негативно влияют на ткани, но в этом случае уже самой железы. При хроническом панкреатите, когда это воздействие продолжается длительное время, страдают и кровеносные сосуды, и близлежащие ткани и даже органы, расположенные рядом.
Причины возникновения панкреатита
Как правило панкреатиты возникают у взрослых людей, поскольку именно они употребляют спиртное, не сбалансировано питаются и имеют какие-либо сопутствующие заболевания. Спусковые факторы для начала воспаления у мужчин и женщин отличаются:
- У мужчин проблемы с железой провоцируются неправильным питанием (жирная пища и замороженная готовая еда, фастфуд) + алкогольными напитками, а также желчнокаменной болезнью.
- У женщин болезнь провоцируется голоданием, несбалансированным питанием ввиду соблюдения диет, желчнокаменной болезнью, гормональными дисбалансами из-за противозачаточных препаратов, беременности, климакса.
Реактивная форма у взрослых возникает на фоне проблем с ЖКТ, операций, травм. Например, спровоцировать реактивный панкреатит могут гастрит, желчнокаменная болезнь, кишечные инфекции, цирроз.
Поскольку дети как правило не увлекаются спиртным и жирной пищей, причинами возникновения у них симптоматики могут стать травмы, операции, наличие паротита в прошлом, муковисцидоз, пищевая аллергия.
Классификация
Панкреатиты бывают разнообразными по причинам появления, характеру поражения тканей, симптоматике и другим признакам. Две основные группы, на которые можно разделить все формы панкреатита по причинам развития – это первичный и вторичный, который мы упоминали выше как реактивный.
Первичная форма возникает при непосредственном воздействии на организм негативных факторов. Если подробно выделять признаки, которые могут привести к такому исходу, можно сформировать следующий список:
- злоупотребление алкоголем (40-70% всех случаев в зависимости от региона) и никотином;
- повреждения из-за травм – операции, неудачно проведенные диагностические процедуры;
- длительный прием, влияющих на поджелудочную, антибиотиков (как правило, возникает при неконтролируемом самолечении);
- отравление едой или химическими веществами;
- потребление продуктов, отравленных химикатами, содержащих массу синтетических добавок;
- генетика;
- потребление в больших количествах пищи с содержанием жиров и масел, специй в рационе, многочасовые перерывы между трапезами.
Под причинами вторичного панкреатита подразумеваются болезни – желчнокаменная, гепатит с вирусной природой, дизентерия, тонзиллит, диабет, болезнь Крона, глисты. Обнаружить причины иногда сложно (это не полный спектр «спусковых заболеваний»), но успешное лечение панкреатита реактивного типа без устранения первопричины невозможно.
По форме выделяют острый и хронический панкреатиты. У них разные симптомы и подходы к терапии. Вероятность вылечить острые панкреатиты значительно выше, чем хронические.
Острым панкреатитом называют воспаление, которое развивается стремительно, быстро вызывает структурные изменения органа, которые без должной помощи могут стать необратимыми. Вызывается оно ферментным соком, который не находит выхода и начинает отравлять собственные ткани железы. Болезнь возникает у людей в возрасте 30-55 лет, но иногда обнаруживается и у детей. Детская симптоматика не такая острая, диагностика/лечение происходят другими способами, нежели у взрослых.
При хроническом панкреатите чередуются обострения и периоды покоя (ремиссии). С каждым разом проблематика все более ухудшается, полезные клетки органа заменяются на соединительные. Эта форма панкреатита наблюдается у лиц разных возрастов и главным образом связана с неправильным питанием и употреблением фастфуда и спиртного.
Хронический панкреатит проходит в 2 стадии. На первой проявляется слабая симптоматика, и человек может провести на ней с незначительными обострениями несколько лет. На второй стадии ситуация усугубляется, и симптоматика беспокоит пациента практическим постоянно.
Симптоматика разных форм заболевания
Острый панкреатит доставляет существенно больше проблем, отличается серьезной болью и по проявлениям может быть похож на аппендицит или холецистит. Симптомы при хроническом типе слабее и усиливаются во время обострений.
Острая стадия связана с неправильной работой ферментов – вместо того, чтобы по протокам поступать к комку пищи и заниматься его расщеплением, они задерживаются в продуцирующей их железе и разрушают ее саму. Разные ферменты оказывают разные воздействия. Липаза вызывает жировую дистрофию, трипсин провоцирует отеки и отмирание клеток. Первая стадия характеризуется локализацией поражений только в пределах железы, на второй стадии поражаются и прочие органы. Болезнь распространяется, в запущенном виде могут проявиться гнойные воспаления.
При остром панкреатите наблюдается целый букет симптомов:

- боль, локализующаяся вокруг пояса, отдающая в подреберья с обоих сторон/с одной стороны, приступы не устраняются обезболивающими и продолжаются несколько часов или даже дней;
- отсутствие желания поесть, рвотные позывы, при рассматривании вышедшего содержимого видны вкрапления желчи;
- температура повышается на отметку более 38 градусов, пульс учащается, давление падает, учащается дыхание;
- наблюдаются стандартные проявления расстройств ЖКТ и присутствие в стуле различимых остатков пищи;
- язык покрывается налетом беловатого или желтоватого цвета;
- снижается вес, повышается потливость.
Обострение хронической формы проявляется болью, которая отдает в спину, под лопатку, в область грудной клетки. Провоцируют острые состояния и приступы приема алкоголя, пища с большим содержанием жира и специй. Также обострение характеризуется несколькими симптомами:
- нарушениями функций ЖКТ с вытекающими из этого классическими последствиями;
- ухудшением внешности и состояния, вызванное постоянным недостатком питательных веществ – ломкие ногти, сухая кожа, анемия, вялость и утомляемость;
- проблемы со стулом от запоров до диареи, повышенное газообразование.
Ярко выраженные симптомы острой фазы сменяются ремиссией, однако не посещать врача и всякий раз надеяться, что все пройдет само – не самый удачный выход для пациента с хронической формой. Очередное обострение может вылиться в некроз тканей, что обернется серьезными, иногда необратимыми последствиями, которые потребуют вызова скорой помощи.
Возможные осложнения
Проблема заболеваний ЖКТ заключается в системном воздействии на весь организм, поскольку именно от слаженной работы этой системы зависит, достаточно ли все клетки тела будут получать полезных веществ. Осложнения возникают при обеих формах, и имеют разные проявления.
Хронический панкреатит может привести к следующим последствиям:
- сахарному диабету из-за снижения выработки инсулина;
- отравлению организма токсинами;
- абсцессам;
- появлению кист;
- механической желтухе;
- проблемам с легкими;
- холециститу;
- летальному исходу.
Обострения могут вызвать образование инфекционных процессов. Поскольку рядом с железой пролегает крупная аорта, через кровь инфекция быстро разносится по другим органам. Некротические ткани разлагаются, и продукты их распада отравляют организм. Если не оказать пациенту своевременную медицинскую помощь, могут развиться кровотечения и абсцессы.
Острые формы панкреатита проявляются ранними и поздними последствиями, которые могут осложнить лечение. Ранние осложнения – это гиповолемический шок, почечная или печеночная недостаточность, перитонит, дыхательная недостаточность. Поздние осложнения связаны с инфекциями, которые приводят к развитию гнойных воспалений, абсцессов, сепсисов, внутренних кровотечений.
Диагностика
Панкреатит требует незамедлительного лечения, поэтому при появлении проблем с пищеварением, даже если они выражаются только в отрыжке и вздутии, необходимо оперативно обращаться к гастроэнтерологу.
Диагностика начинается с внешнего осмотра эпителия, языка, прощупывания живота. После осмотра специалист определяет круг аппаратных, инструментальных и лабораторных исследований, которые позволят поставить точный диагноз и оценить степень поражения железы и тканей/органов вокруг нее.
Основными лабораторными исследованиями являются биохимический и общий анализ крови + анализ кала и мочи. В крови и моче выявляются ферменты железы – наличие тех или иных ферментов указывает на продолжительность течения. На первом этапе, если пациент обратился в течение нескольких часов после начала приступа, обнаруживается амилаза. На 2-3 день повышается уровень липазы (значит, обострение затянулось). Если ткани органа уже начали поражаться, значит в крови появился трипсин. Помимо этого, в крови находят повышенное количество сахара и билирубина. При исследовании кала будут отмечены остатки непереваренной пищи.
Инструментальная диагностика дает больше информации, можно оценить размеры органа, структуру тканей, наличие некроза, факт поражения располагающихся вокруг железы органов. В зависимости от того, какая симптоматика наблюдается, врач подбирает наиболее информативное в данной ситуации исследование:
- УЗИ;
- рентген;
- ЭГДС;
- ЭРХПГ;
- МРТ, КТ;
- лапараскопию.
Если врач уверен в том, что начались некротические изменения тканей, для оценки характера некроза, наличия тех или иных бактерий, проверки чувствительности выявленных бактерий к разного рода медикаментам проводится чрезкожная пункция. Забранный биопсийный материал изучается в собственной лаборатории НИАРМЕДИК.
Лечение
Лечение зависит от формы заболевания, тяжести, наличия дополнительных патологий, возраста, состояния пациента. Лечением острого панкреатита занимаются в условиях стационара – важно контролировать диету, состояние пациента и иметь возможность в случае ухудшения состояния экстренно совершить хирургические вмешательство (установка дренажа, удаление ткани, подвергнутой некротическим изменениям).
В качестве первой помощи применяется запрет на питье и питание до приезда врача, постельный режим (можно на боку или поджав колени, если это облегчает симптомы), холодный компресс, затормаживающий воспаление. Устранение обострения невозможно без применения лекарственных препаратов из разных медикаментозных групп (подбираются врачом после обследования):
- спазмолитики, обезболивающие, холинолитики;
- блокаторы выработки ферментов, которые провоцируют развитие некротических процессов;
- цитостатики для снятия воспаления;
- антибиотики, когда присоединяется бактериологическая инфекция;
- препараты для интоксикации организма + электролитные растворы.
Лечение хронической формы производится на любом этапе (ремиссия/обострение). При ремиссии человеку назначают прием ферментов, которых не хватает для нормального переваривания. Дополнительно назначаются препараты, которые усиливают моторику кишечника, восстанавливают pH, витаминный баланс (витамины групп А, B, С, Д, К, Е). По показаниям назначается прием кокарбоксилазы, липоевой кислоты.
Лечение дополняется соответствующей диетой, при обострении хронической формы иногда прописывают двухдневное голодание. Разрабатывается специальная диета и список запрещенных продуктов. При наличии хронической формы этого списка нужно будет придерживаться пожизненно во избежание рецидивов.
Записаться на исследование в НИАРМЕДИК
Специалисты клиники занимаются лечением острой формы (в стационаре) и хронической в период обострения или ремиссии (амбулаторно). Наличие оборудованных диагностических кабинетов, собственной лаборатории, лучших московских специалистов со стажировками за границей позволяет нам добиваться впечатляющих результатов в лечении острых и хронических форм.
Проходить лечение вы можете в любой клинике города – каждая имеет достаточное оснащение и подходящий штат специалистов. Для записи на исследование заполните форму на сайте или позвоните нам.
Источник
